Onda P
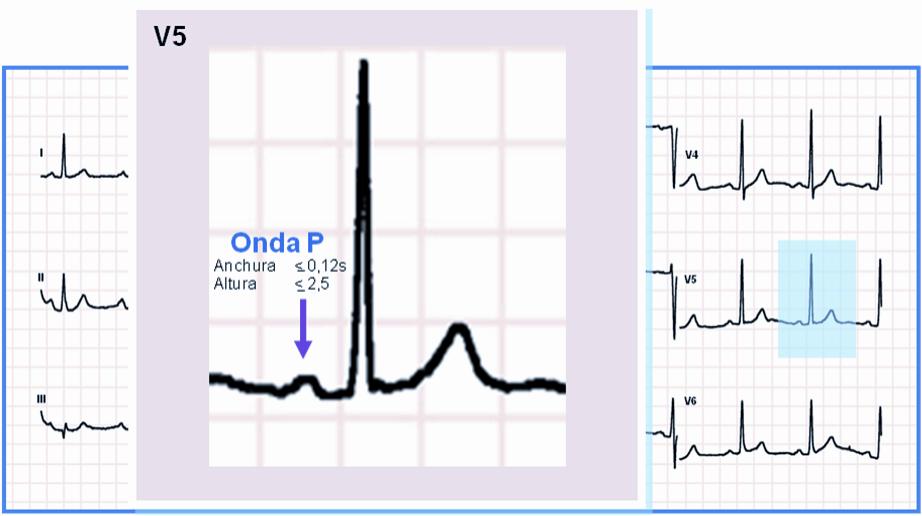
Onda P NORMAL:
• Duración máxima: 0,12 s (3 mm)
• Amplitud (altura) máxima: 2,5 mm
• Positiva en I, II, III, aVF, V3-V6
• Negativa en aVR, ocasionalmente aplanada o negativa en III
• Isobifásica en V1
• Se observa con mayor nitidez en V1 y en II
Onda P ANCHA:
• P mitrale (> 0,12 mm y bimodal en II): CAI
Onda P ALTA:
• P pulmonale (alta y picuda en II, III, aVF): CAD, CVD, CIA, EPOC, TEP, HTP
Onda P BIFÁSICA (valorarla en V1)
• Crecimiento auricular izquierdo (componente negativo > positivo)
• Crecimiento auricular derecho (componente positivo > negativo)
Onda P INVERTIDA:
• Ritmos auriculares bajos (onda P ectópica, no sinusal), ritmos por reentrada nodal
• Extrasistolia auricular
• Dextrocardia
• Electrodos mal colocados
AUSENCIA de onda P:
• Ausencia total de ondas P:
– Fibrilación auricular (ondas «f»)
– Flúter auricular (ondas «F»)
– Fibrilación ventricular
– Bloqueo sinoauricular o paro sinusal (generalmente se siguen un ritmo de escape)
– Hiperpotasemia (buscar anomalías asociadas)
• Ausencia parcial de ondas P:
– Cualquier taquicardia rápida (P ocultas en el QRS u onda T)
– Taquicardias supraventriculares: puede verse onda P «retrógrada»
– Taquicardias ventriculares: ondas P disociadas de los QRS (actividad auricular independiente). Ondas P ocultas en los QRS. Si se identifican, ayudan a diferenciar la TV de las TSV
Onda P TRAS QRS (onda P retrógrada):
• Reentrada intranodal, reentrada ortodrómica en WPW
Ondas P que NOse siguen de QRS:
• Bloqueo AV de 2.o y 3.er grado
• Extrasístoles auriculares bloqueadas (período refractario)
Ondas P de características no sinusales antes del QRS:
• Latidos ectópicos auriculares (extrasistolia auricular)
• Taquicardia auricular multifocal
Intervalo PR
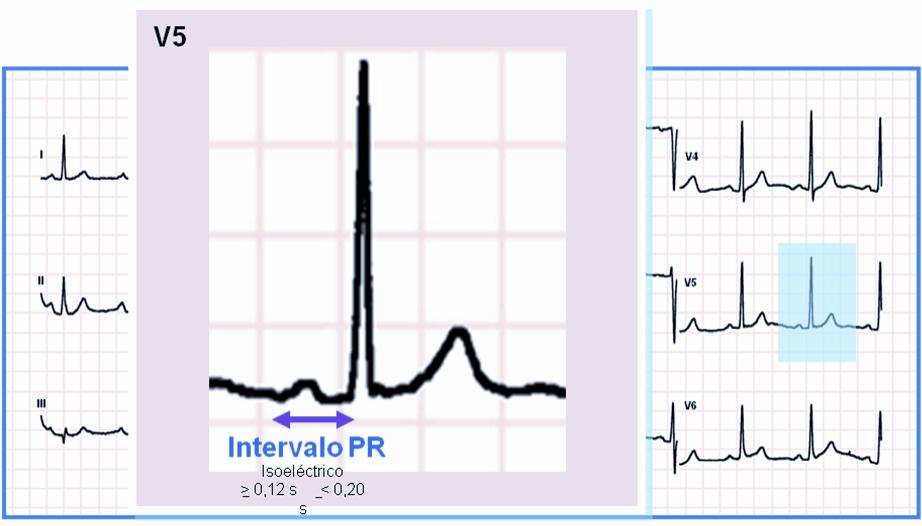
Intervalo PR NORMAL:
• Duración entre 0,12 y 0,20 s (3-5 mm)
• Isoeléctrico
• Constante
Intervalo PR PROLONGADO:
• Bloqueo auriculoventricular de 1.o y 2.o grado
• Bloqueo trifascicular (BCRD HARI PR largo)
• Hipotermia, hipopotasemia
• Cardiopatía isquémica
• Síndrome de Brugada (PR ligeramente alargado)
• Fármacos:
– Digoxina
– Amiodarona
– Betabloqueadores
– Calcioantagonistas tipo verapamilo o diltiazem
Intervalo PR CORTO:
• Niños
• Extrasístoles auriculares y de la unión AV
• Ritmos de la unión o cercanos al nodo AV: onda P (-) en II
• Síndromes de preexcitación
DESCENSO del intervalo PR:
• Pericarditis fase inicial (descenso precoz y fugaz)
Complejo QRS
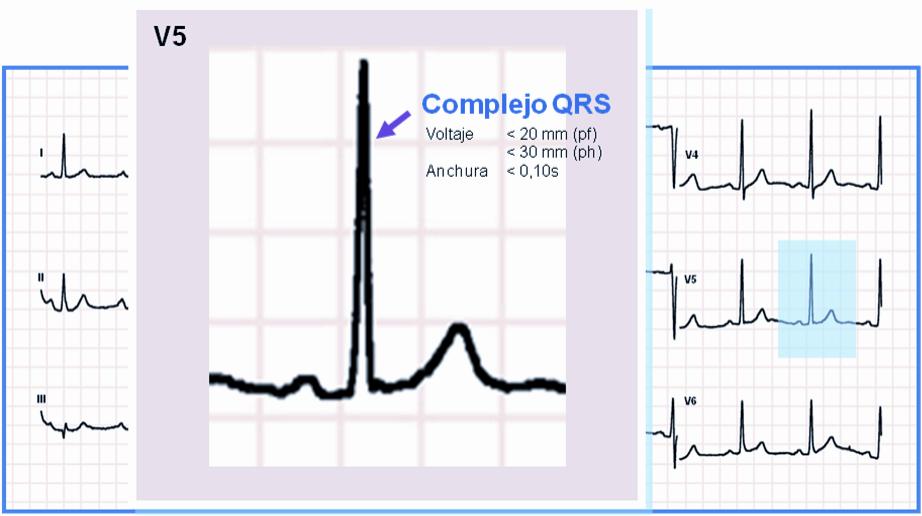
QRS NORMAL:
• Duración:< 0,10 s (< 2,5 mm)
• Amplitud: < 20 mm en derivaciones del plano frontal y < 30 mm en derivaciones del plano horizontal
• Onda r pequeña y S grande (patrón rS) en V1
• Onda q pequeña, R grande y s pequeña (patrón qR o qRs) en V6
• Q menores de 1 mm de duración y menores de un tercio de amplitud total del QRS
QRS ANCHO(> 0,12 s, > 3 mm):
Trastornos de conducción intraventricular:
• Bloqueo completo de rama derecha
• Bloqueo completo de rama izquierda
• TCIV inespecífico
Ritmos ventriculares:
• Extrasístoles ventriculares
• Taquicardia ventricular
• Ritmo idioventricular acelerado (RIVA)
• Fibrilación ventricular
• Torsades de pointes
Otros:
• Síndromes de preexcitación (WPW: onda densancha QRS)
• Fibrilación auricular con conducción por vía accesoria (WPW)
• Hiperpotasemia
• Hipercalcemia grave
• Fármacos: flecainida, propafenona, amiodarona
QRS con VOLTAJE AUMENTADO:
• HVI: criterios de Sokolow-Lyon [S (en V1 o V2) R (V5 o V6) > 35 mm]
• Extrasístoles ventriculares, bloqueos completos de rama
• WPW (vía accesoria izquierda)
• R predominante en V1-V2: CVD, cor pulmonale, TEP, IAM posterior o inferoposterior
• S profunda en V5-V6: CVD, cor pulmonale, TEP, HARI
QRS con VOLTAJE DISMINUIDO:
• Bajo voltaje, obesidad, anormalidad en la caja torácica, pericarditis con derrame
• Fibrosis miocárdica, mixedema, enfisema pulmonar, EPOC
• Calibración incorrecta del ECG
Q PATOLÓGICA:
Pueden aparecer pequeñas ondas Q (no patológicas) en las derivaciones izquierdas (I, AVL, V5, V6) procedentes de la despolarización del septo IV (ondas septales)
Las ondas Q patológicas se definen por:
• Anchura > 0,04 s (1 mm)
• Amplitud (profundidad) > 0,08 mV (2 mm)
• Altura superior al 25% del QRS
Causas de ondas Q patológicas:
• Infarto de miocardio
• Hipertrofia VI
• Miocardiopatía hipertrófica
• Bloqueos de rama
• Síndrome de WPW
MALA PROGRESIÓN de la R precordial:
En condiciones normales se debe producir un incremento progresivo en la amplitud de la onda R de V1 a V6. En V3-V4, la onda R debe pasar a ser mayor que la onda S.
Posibles causas de una mala progresión de la onda R precordial:
• Mala posición de electrodos precordiales
• Anomalías de la pared torácica (pectus excavatum), cifoescoliosis marcada, dextrocardia, neumotórax izquierdo, EPOC
• Infarto de miocardio anterior, agudo o crónico
• Hipertrofia ventricular izquierda
• BCRI
• Alteración de la conducción: WPW
• Estenosis aórtica
• Miocardiopatía hipertrófica, con o sin obstrucción
• Miocardiopatía dilatada o restrictiva
• CIV
Intervalo QT
Intervalo QT NORMAL:
• Duración entre 0,30 y 0,40 s (7,5-10 mm)
• QT corregido (con una frecuencia media de 60 lpm): 0,35-0,44 s (8,5-11 mm). Se dice que el QT es largo cuando el QTc > 0,44 s
Intervalo QT PROLONGADO:
• Hipocalcemia, hipomagnesemia, hipopotasemia, acidosis
• Fármacos: amiodarona, antiarrítmicos clase I, antidepresivos tricíclicos, citalopram y escitalopram, macrólidos, antihistamínicos, procinéticos, imidazólicos
• Isquemia miocárdica, miocarditis, miocardiopatía
• Bradicardia, hipotermia
• Síndromes hereditarios (Jervill y Lange-Nielsen, Romano-Ward)
Intervalo QT CORTO:
• Hipercalcemia, hiperpotasemia
• Taquicardia, fiebre, hipertiroidismo
• Efecto digitálico (no implica toxicidad)
Segmento ST
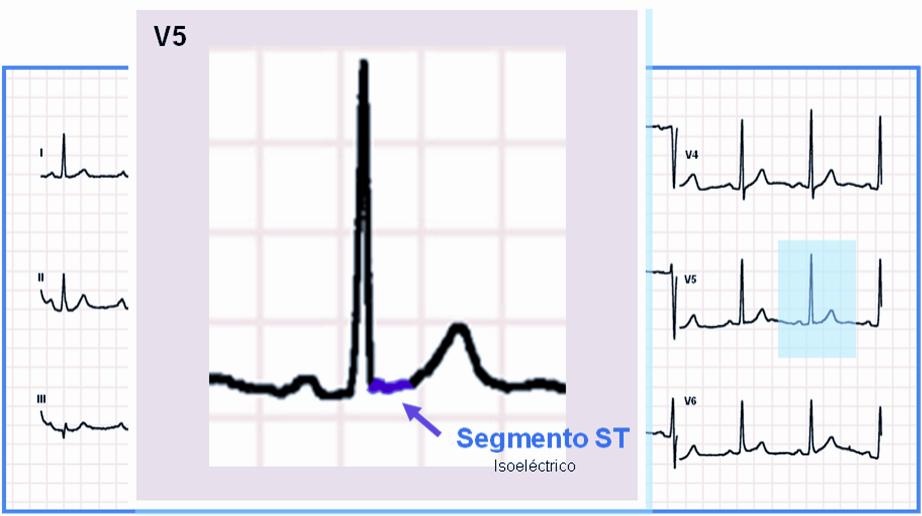
Segmento ST NORMAL:
• Isoeléctrico o con variaciones con respecto a la línea basal < 1 mm
Segmento ST PROLONGADO:
• Hipocalcemia
Segmento ST CORTO:
• Hipercalcemia
ASCENSO del segmento ST:
• Lesión subepicárdica o transmural (> 1 o > 2 mm en precordiales): SCACEST:infarto con ascenso de ST (en inglés STEMI), transmural o con onda Q (con imagen en espejo de descenso de ST en otras derivaciones), angina de Prinzmetal
• Variante de la normalidad: repolarización precoz, alteración de la pared torácica, vagotonía, deportistas, sujetos de raza negra
• BCRI (ascenso del ST en V1-V3) y BCRD (ascenso del ST en V5-V6) por alteración secundaria de la repolarización
• Displasia arritmogénica del ventrículo derecho (DAVD)
• Síndrome de Brugada (ascenso de ST en precordiales derechas)
• Aneurisma ventricular (elevación persistente de ST de convexidad superior, en zona infartada)
• Pericarditis (elevación de concavidad superior –en «guirnalda»– y difusa –en la mayoría de las derivaciones–), miocarditis
• Neumotórax izquierdo, embolia pulmonar
• Hiperpotasemia, cocaína (descartar vasospasmo coronario)
DESCENSO del segmento ST:
• Lesión subendocárdica (descenso > 1 o > 2 mm en precordiales): SCASEST (angina o IAM subendocárdico o sin onda Q)
• Variantes de la normalidad: hiperventilación, ECG en el anciano, etc.
• HVI, sobrecargas sistólicas ventriculares
• BCRI (descenso del ST e inversión de la T asimétrica en V5-V6) y BCRD (descenso del ST e inversión de la T asimétrica en V1-V3) por alteración secundaria de la repolarización
• Prolapso de la válvula mitral
• Postaquicardia
• Reentrada intranodal (un 20-50% de RIN cursan con infradesnivelación del ST durante la taquicardia)
• Fármacos: diuréticos, digoxina (depresión del ST de concavidad superior –cubeta digitálica– más frecuente en derivaciones laterales)
• Hipopotasemia grave
• Hipertiroidismo
DESAPARICIÓN del segmento ST:
• Hiperpotasemia
Onda T
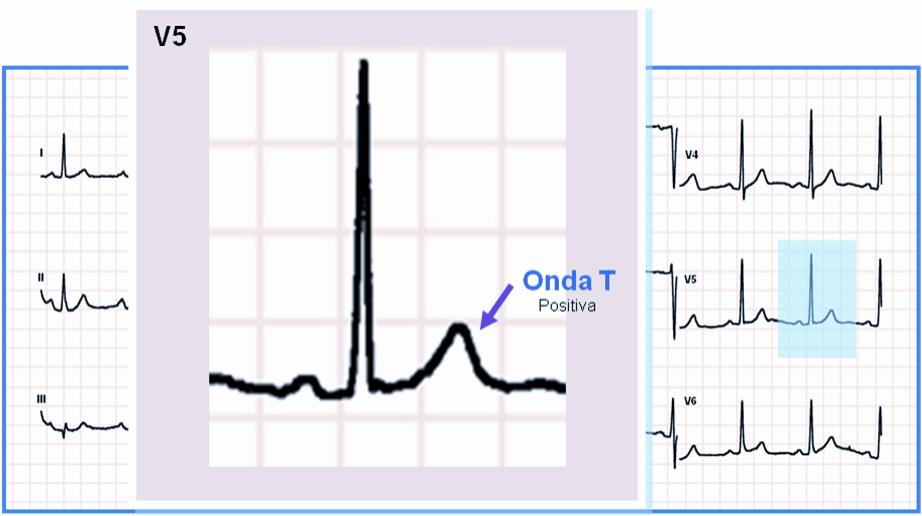
Onda T NORMAL:
• Concordante con QRS (ambos positivos o negativos)
• Positiva en la mayoría de las derivaciones
• Negativa en aVR (lo puede ser también en III y V1)
• Ocasionalmente negativa en V1-V3 (mujeres jóvenes y niños)
Onda T ALTA:
• Isquemia subendocárdica (onda T más alta de lo normal –es transitoria y suele ser precoz–): angina de Prinzmetal, fase inicial del IAM
• Hiperpotasemia (ondas T altas, picudas y simétricas en derivaciones precordiales)
• Hipercalcemia (onda T con ascenso rápido)
Onda T APLANADA:
• Hipopotasemia
• Digoxina
• Hipertiroidismo, hipotiroidismo
• Pericarditis (evolutiva)
Onda T INVERTIDA:
• Isquemia subepicárdica (onda T aplanada o negativa simétrica y profunda): aguda (SCASEST) o crónica (isquémia suberpicárdica crónica)
• Variante de la normalidad: niños, raza negra, mujeres (precordiales derechas), hiperventilación, deportistas (con o sin elevación del ST, descartar miocardiopatía hipertrófica), postaquicardia
• Bloqueo de rama derecha (onda T negativa asimétrica en precordiales derechas) e izquierda (onda T negativa asimétrica en precordiales izquierdas)
• CVD con sobrecarga sistólica del VD (strainde corazón derecho): onda T generalmente asimétrica de V1-V3, pero a menudo tiende a la simetría
• RIN (un 40% cursan con inversión de la onda T tras el cese de la taquicardia), preexcitación
• Prolapso de la válvula mitral
• Miocardiopatía hipertrófica (patrón de seudoinfarto con ondas T invertidas a menudo simétricas); miocarditis
• TEP (patrón S1-Q3-T3 con T invertida en DIII), cor pulmonale, ACVA, hemorragia subaracnoidea
• Pericarditis (evolucionada)
• Hipopotasemia
onda U
Onda U NORMAL:
• Onda habitualmente positiva (puede ser negativa), siguiendo a la onda T
• Duración: 0,16-0,24 s y voltaje de 1-2 mm
• Localización en derivaciones precordiales derechas
• Siempre de menor amplitud (visiblemente) que la onda T previa
• Más evidente si bradicardia sinusal
• Si taquicardia, la onda U aparece antes de la terminación de la onda T y da la imagen de una onda T «mellada» con falsa prolongación del QT
PRESENCIA de onda U:
• Hipopotasemia:característica. Se visualiza incluso en hipopotasemias leves (K en torno a 3,5 mEq/l)
• Deportistas, bradicardia sinusal, HVI
• Fármacos: digital, quinidina, fenotiacinas
• Hipertrofia VD, isquemia: producen ondas U negativas



M TERESA 19-09-14
gracias por este trabajo,resumirlo no ha tenido que ser facil. todo el monografico de ecg ha sido fenomenal,
Luis Andres 15-01-13
Un resumen fabuloso. Breve y claro. Para llevar en "chuleta"