Puntos clave
- Las industrias farmacéuticas han demostrado que son capaces de generar medicamentos seguros y efectivos.
- En los últimos 25 años, su modelo de negocio ha pasado de una estrategia guiada por las necesidades a otra, más rentable, guiada por la publicidad, que está causando graves daños en la institución de la medicina.
- En el análisis y la búsqueda de soluciones es conveniente superar el enfoque de la corrupción individualpara centrarse en modelos más sistémicos que han sido denominados deriva institucional.
- La deriva institucional se produce cuando intereses privados modifican los objetivos de la medicina, a través de una influencia sistemática que altera rutinas y transforma la cultura de la organización y el comportamiento de los agentes, con consecuencias difícilmente identificables, debido a conductas inconscientes, socialmente aceptadas y/o legales.
- La deriva institucional obedece a la conjunción de múltiples factores, pero tiene su principal causa en la insuficiencia de las salvaguardasde las que se ha dotado la medicina para modular los posibles efectos de la priorización de intereses particulares sobre los de pacientes y poblaciones: las instituciones y organizaciones, el conocimiento científico, la experiencia personal y las normas éticas.
- En la búsqueda de soluciones a la deriva institucional,habrá que combinar la profundización en la autorregulación ética de todos los agentes, con más y mejores normas legales y regulatorias, capaces de contribuir efectivamente a la democratización del sistema de salud mediante una apuesta por la transparencia, la declaración de conflictos de interés, la rendición de cuentas y la participación.
- Es necesario recomponer la alianza entre la medicina y las industrias farmacéuticas alrededor de los valores esenciales de la medicina como no hacer daño, beneficiar a los pacientes y poblaciones con la aplicación de conocimiento relevante y seguro, y la distribución equitativa de los bienes clínicos que son comunes.
Introducción
Las industrias farmacéuticas (IF) tienen un largo historial de éxitos en la producción de medicamentos seguros y efectivos, fruto de una estrategia de negocio guiada por las necesidades de los pacientes1. Sin embargo, desde la década de 1990, las IF han optado por otra vía —estrategia guiada por la publicidad1— más rentable económicamente pero que está generando una situación crítica en los sistemas de salud y en la medicina como institución, que viene siendo analizada y denunciada, sobre todo en la última década y de manera cada vez más alarmante, tanto por académicos y clínicos2-8 como por instituciones científicas9 y organizaciones políticas10. Las consecuencias que para la medicina tiene esta situación han sido definidas como un «cambio climático»5 que amenaza con transformar una institución al servicio de la sociedad y de los pacientes en un mero intermediario al servicio de la venta de fármacos y de tecnologías5.
La deriva institucional y la insuficiencia de las salvaguardas tradicionales
En el análisis de las relaciones entre las IF y todos los demás agentes y organizaciones implicados, se ha utilizado normalmente una aproximación conceptual que podríamos denominar corrupción individual: comportamiento inmoral o conscientemente sesgado de algún agente u organización, que busca su propio beneficio mediante un acto que suele ser puntual, fácilmente identificable cuando se descubre, casi siempre ilegal y que, en general, no afecta de manera sistemática a los objetivos globales de la institución. Nosotros optamos en este trabajo por un nuevo concepto11 que nos parece más descriptivo y que hemos traducido como deriva institucional (institutional corruption): situación que se produce cuando intereses privados modifican los objetivos de la medicina, a través de una influencia sistemática que altera rutinas y transforma la cultura de la organización y el comportamiento de los agentes, con consecuencias difícilmente identificables, debido a conductas inconscientes, socialmente aceptadas y/o legales.
La deriva institucionales multifactorial lo que obliga a hacer más complejo el análisis e imposibilita encontrar un culpable único. Influyen también factores socioculturales (como el individualismo), políticos (como la desregulación de los mercados), profesionales (como la educación médica centrada en la tecnología) u organizativos (por ejemplo, los incentivos por rendimiento o los protocolos asistenciales). Se trataría, con este enfoque, de no sospechar inicialmente de las intenciones y estándares morales de ninguno de los agentes y organizaciones implicados, sino de alertar de las negativas consecuencias que la suma de factores y comportamientos, muchos bien intencionados, está teniendo para la medicina. Muchas actuaciones de las IF son coherentes con sus fines mercantiles, son legales e incluso, desde una perspectiva meramente económica, muy exitosas; el problema es que estas acciones buscan prioritariamente objetivos que no son coincidentes con los fines y valores de la medicina (tabla 1).
Aunque nos referimos en general a los medicamentos, incluimos entre las «industrias farmacéuticas» también a las industrias tecnológicas y a las alimentarias, sin olvidar el floreciente mercado de soluciones «mágicas» (pulseras, productos «naturales» y otros). En conjunto, se trata del sector económico más importante del mundo en términos cuantitativos y de rentabilidad. Aunque el enfoque de este texto no es prioritariamente culpabilizador, no podemos obviar el notable y persistente historial de comportamientos fraudulentos de las IF. Por ejemplo, en Estados Unidos han pagado, entre los años 1991 y 2012, 20.000 millones de dólares en multas por actividades promocionales ilegales que incluyeron la publicidad engañosa y el soborno; el 75% de los pagos han ocurrido en los últimos 5 años4.
Tradicionalmente, la medicina ha contado con salvaguardasque han funcionado aceptablemente y que hoy parecen haber sido superadas por las estrategias de venta de las IF. Llamamos salvaguardas al entramado institucional, metodológico y ético del que se ha dotado la medicina para prevenir la posible interferencia de los intereses privados (industriales y otros) sobre los intereses generales de pacientes y poblaciones. Son: las instituciones y organizaciones («filtros», como legisladores y reguladores), el conocimiento científico válido, las salvaguardas cognitivas (el conocimiento y la experiencia clínica personal) y las normas morales (la ética personal y profesional).
Crisis en la innovación y epidemia de efectos secundarios
Las IF han perdido capacidad de innovar porque se han especializado en desarrollar y vender medicamentos muy parecidos a moléculas antiguas (los denominados fármacos yo-tambiéno me-too) en los que el riesgo y la inversión en investigación resultan mínimos (estos medicamentos han pasado de suponer el 6% de todo el mercado farmacéutico en 1991, al 18% en 1997 y al 45% en 20012). Una vez descontadas exenciones de impuestos y ayudas públicas, las IF dedican apenas un 1,3% de sus ganancias al desarrollo de moléculas verdaderamente innovadoras4. Por ejemplo, en Francia, menos del 8% de los nuevos medicamentos introducidos entre los años 2001 y 2011 aportaban ventajas y, de ellos, tan solo un 1,6% eran verdaderamente innovadores; un 15,6% fueron evaluados como peligrosos12.
Este tipo de medicamentos yo-también, dirigidos principalmente a enfermedades crónicas (diabetes, artrosis, síntomas mentales, etc.) o a factores de riesgo (hipertensión, colesterol, osteoporosis, etc.) se convierten en superventas (blockbuster) gracias a la intensidad de la publicidad, que es tanto directa —actividades de los visitadores médicos, anuncios en revistas científicas, folletos, etc., representando, en Estados Unidos, unos 60.000 dólares de inversión al año por cada médico13—, como indirecta —alteración de toda la cadena del conocimiento médico, generación, regulación, difusión y aplicación, para ponerla al servicio de la venta de productos2-8, 14-17—. Globalmente, la inversión en publicidad que realizan las IF es la más elevada que existe en cualquier sector económico: en torno al 25% de su facturación14. En España, según cálculos propios, unos 3.800 millones de euros en el año 2011. Las IF no pueden ser consideradas por más tiempo el prototipo de empresas innovadoras, sino las más importantes empresas publicitarias del mundo.
Los medicamentos yo-también, aunque muy parecidos a moléculas más antiguas, no resultan ser más seguros, debido a su utilización masiva en un contexto en el que progresivamente existen menores garantías de seguridad18. Realizar ensayos clínicos realmente informativos en términos de seguridad y efectividad es más caro y lento que comparar las nuevas moléculas con placebo. Gracias a la continua labor de cabildeo (lobby), las IF han conseguido que los estándares de evaluación y los criterios de financiación por parte de las autoridades sean cada vez más permisivos por lo que acaban entrando en los mercados medicamentos y tecnologías no suficientemente testados.
En Estados Unidos, los medicamentos son ya la tercera causa de muerte tras las enfermedades cardíacas y el cáncer4. Cada año mueren 128.000 pacientes en Estados Unidos debido a medicamentos teóricamente bien prescritos y utilizados4, y sucede lo mismo en la Unión Europea, con unos 200.000 pacientes muertos por medicamentos (con un coste para las arcas públicas de 79.000 millones de euros)19. La infradeclaración de los efectos adversos de los medicamentos en los procesos de generación, difusión y aplicación del conocimiento es demasiado frecuente para ser casual18. Casos recientes de retirada de medicamentos superventas (rosiglitazona, rofecoxib, etc.)4,6 o el escándalo del oseltamivir6, han puesto en evidencia a investigadores y reguladores, y de manifiesto las maniobras de las IF para ocultar estos datos a autoridades y profesionales. No parece que esta epidemia de efectos pueda considerarse simplemente el precio del progreso o riesgos inevitables de medicamentos efectivos18.
En definitiva, la estrategia guiada por la publicidad ha demostrado ser altamente exitosa en términos económicos, pero, para muchos analistas1,5, al estar basada en una menor innovación y la aceptación de más riesgos para los pacientes, podría ser el principal enemigo de la propia sostenibilidad económica y legitimidad social de las IF en el largo plazo2.
Primera salvaguarda: instituciones y organizaciones (los filtros)
La mayoría de los médicos todavía asumen que los medicamentos que llegan al mercado han pasado filtros rigurosos y que las instituciones y organizaciones responsables de evaluar la efectividad y la seguridad de los medicamentos funcionan. Sin embargo, los legisladores, el primer filtro, están sometidos a una labor de influencia tan intensa y continuada por parte de las IF, que logran que sus propios intereses acaben estando por encima de los intereses públicos18.
Los razonamientos que emplean las IF con los legisladores suelen ser: las leyes deben facilitar y apoyar la innovación y la investigación, y permitir la introducción más rápida posible de nuevos medicamentos en el mercado para así salvar vidas; es necesario, si se quieren más y mejores medicamentos, generar un contexto fiscal y regulatorio que permita la expansión de una industria capaz de crear salud, riqueza y puestos de trabajo. Esta retórica, convenientemente aderezada por las enormes donaciones económicas que hacen las IF a los partidos políticos —sobre todo en Estados Unidos, donde son las principales contribuyentes a las campañas electorales de los candidatos presidenciales y miembros electos de ambas cámaras, tanto demócratas como republicanos2,18—, obtiene un amplio consenso político que obvia argumentos como la crisis de la innovación, los graves y crecientes problemas de seguridad, la sobreutilización inducida, la distribución inequitativa de medicamentos esenciales que causa muertes evitables en países en desarrollo o la imposibilidad de financiar los costes crecientes e injustificados de los nuevos medicamentos y tecnologías por los sistemas públicos de salud. Es necesario «politizar la innovación» para procurar activar un, prácticamente inexistente, debate público sobre las alternativas que existen al actual modelo de innovación médica y así poder introducir reformas en relación con la transparencia de los ensayos clínicos, las relaciones de las IF con todos los agentes, la protección de la propiedad intelectual, la evaluación de tecnologías, los criterios y condiciones en la asignación de fondos públicos de investigación, etc.
La influencia de las IF en las agencias reguladoras —como en la Food and Drug Administration (FDA) estadounidense, la European Medicines Agency (EMA) o la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS)— responsables de evaluar los medicamentos, aprobar su introducción en el mercado y hacer un seguimiento de su seguridad es tan importante18 que la Cámara de los Comunes británica habla de una verdadero fenómeno de «captura del regulador»10, algo semejante a lo que aconteció en el caso de las quiebras de las empresas financieras EMRON o Lehman Brothers, donde fracasaron estrepitosamente las instituciones de control por excesiva cercanía a las empresas que debían controlar (tabla 2). Además, es frecuente el trasvase a las IF de profesionales, gestores y políticos relacionados con su control —la denominada «puerta giratoria»—, lo que dificulta la solución del problema4,6.
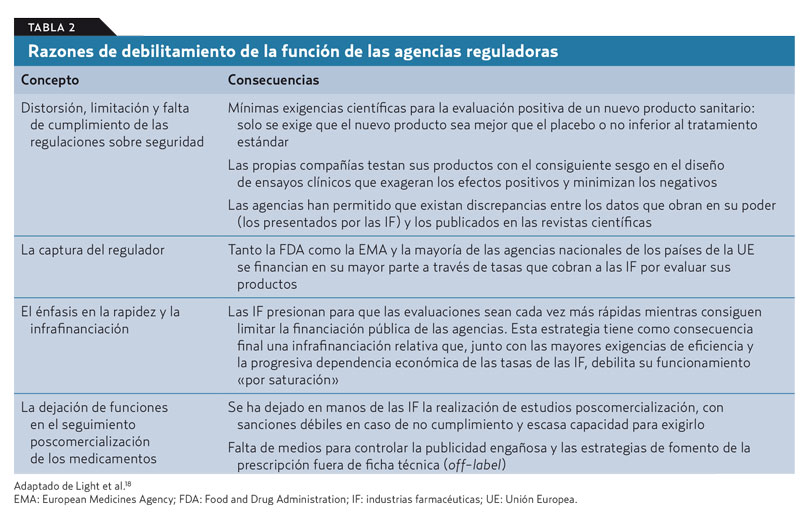
La relajación de los estándares para la aprobación e introducción en el mercado de nuevos medicamentos y tecnologías ha conseguido que, por ejemplo, en Canadá, entre los años 1995 y 2010, una de cada cinco nuevas moléculas causaran eventos adversos graves que obligaron a que los reguladores hicieran advertencias serias sobre su utilización o fueran retiradas del mercado; si el medicamento había sido introducido por la vía rápida —un procedimiento que acorta los tiempos a la mitad que todas las agencias reguladoras han pactado con la industria para ciertos fármacos como los oncológicos—, la probabilidad de generar daños aumentaba en una de cada tres moléculas aprobadas4.
Por todo ello, en el contexto actual de insuficiencia de la salvaguardaque deberían prestar las instituciones, un médico o una organización no pueden confiar plenamente en un nuevo medicamento, dispositivo o tecnología solo por el hecho de haber sido introducido en el mercado tras la aprobación por una agencia reguladora, asumiendo que la legislación es suficientemente garante de la salud y la seguridad de los pacientes.
Segunda salvaguarda: el conocimiento científico (la medicina sesgada por la evidencia)
La deriva institucionaltiene su máxima expresión en la incapacidad creciente del conocimiento científico para ser verdaderamente relevante en relación con las necesidades de los pacientes. Las IF son las principales financiadoras de la investigación clínica, y eso tiene consecuencias. En general, no es un problema de la metodología empleada, sino de sus objetivos, principalmente vender productos y no que el medicamento sea seguro o relevante para los pacientes.
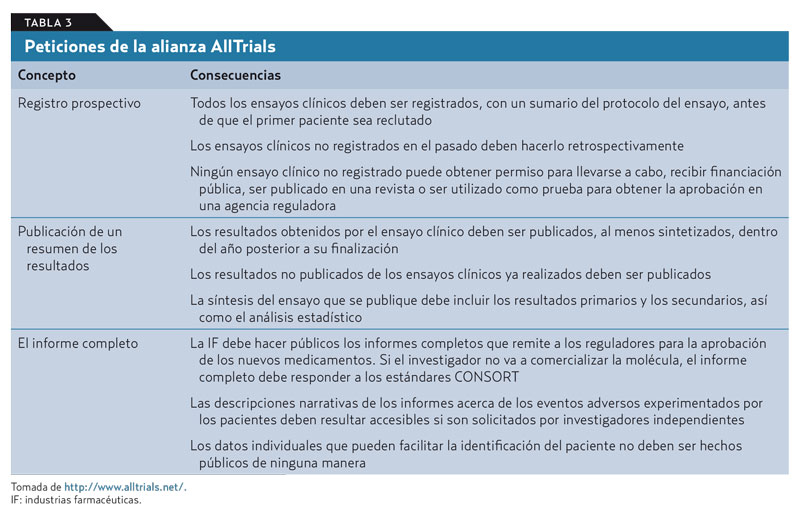
Es conocido que los ensayos clínicos patrocinados obtienen resultados favorables con cuatro veces más frecuencia que los ensayos independientes4,6,14; utilizan a menudo variables subrogadas como puntos finales4,6,14 y solo la mitad acaban publicándose, casi todos señalando resultados positivos de los fármacos mientras permanecen ocultos los que muestran resultados negativos, favoreciendo una imagen de falsa efectividad (sesgo de publicación) que después se perpetúa en los trabajos de síntesis de la evidencia que solo manejan conocimiento publicado4,6. Más graves son los casos de manipulación de las bases de datos de algunos ensayos clínicos4-6 y la sospechosa resistencia de las IF a conceder el acceso a los datos originales de los ensayos para que su análisis pueda ser realizado por investigadores independientes, aludiendo secreto comercial4,6. Todo ello supone una flagrante ruptura del contrato social que la medicina tiene con los pacientes que participan de manera altruista en la investigación biomédica, pues pocos lo harían si supieran que los resultados pueden no ser publicados o, incluso, ser manipulados si no interesan al patrocinador. En la actualidad, la presión ejercida por una gran alianza profesional y ciudadana, « AllTrials: all trials registered/all results reported» (http://www.alltrials.net/), está consiguiendo resultados esperanzadores (tabla 3).
Las IF también son la principal fuente financiadora de las sociedades científicas que se encargan de la elaboración de las guías de práctica clínica o el establecimiento de consensos profesionales para la definición y clasificación de enfermedades, lo que sesga las recomendaciones hacia los intereses comerciales7-9,16,17. Esta influencia es igualmente intensa en la formación médica continuada ya que las IF son su principal financiador6,7,9,15.
Pero la deriva no afecta solo a la generación y aplicación del conocimiento, sino también a su difusión. Las revistas científicas tienen importantes intereses comerciales con las IF. Publicar ensayos clínicos con resultados positivos supone enormes beneficios en forma de publicidad, ingresos por reimpresiones («separatas» que se utilizan precisamente en la promoción de estos medicamentos) y aumento del factor impacto, gracias a las estrategias de recitación. Para Richard Smith20, exdirector del British Medical Journal, y Marcia Angell2, exdirectora del New England Journal of Medicine, las revistas se han convertido en instrumentos publicitarios al servicio de las IF (tabla 4). La utilización de escritores profesionales pagados por las IF («escritores fantasma» o ghostwriters) para elaborar los artículos que posteriormente son firmados por líderes clínicos y académicoses otro ejemplo de fraude científico6,17.
Algunos autores hablan de una «medicina sesgada por la evidencia»4,5, que es una expresión provocativa que pretende señalar la instrumentalización por parte de las IF del método científico y los procesos de difusión y síntesis del conocimiento, para ponerlos al servicio de la venta de medicamentos y tecnologías sin una consideración prioritaria de la relevancia y seguridad para pacientes y poblaciones.
Tercera salvaguarda: el conocimiento y la experiencia clínica (salvaguarda cognitiva)
Las IF representan el sector económico que más invierte en publicidad14 y han convertido a los médicos en los verdaderos consumidores de los medicamentos y las tecnologías21, utilizando los mismos recursos que se emplean para incrementar el consumo de cualquier otro producto, pero con una infinita mayor intensidad. Así, la publicidad de los medicamentos considera los miedos, las inseguridades y las incertidumbres inevitables que existen en los procesos de toma de decisiones clínicas y se centra en construir escenarios tranquilizadores ligados a la utilización de medicamentos, tecnologías, o ambos, garantizando efectivos, seguros y rápidos resultados, simplificando los abordajes terapéuticos y, de paso, procurando una mejora de la imagen del profesional que utiliza un producto de vanguardia convenientemente imbuido de prestigio académico y tecnológico. Las IF generan etiquetas comerciales para responder a las necesidades de los médicos más que a las de los pacientes4,5.
Por ejemplo, la familia de los inhibidores selectivos de la recaptación de la serotonina (ISRS) fue un invento del departamento comercial de la antigua SmithKline Beecham4,5; no es una definición científica ni, en realidad, hay una alteración del balance de serotonina que explique la depresión4,5. El éxito de la denominación tiene que ver con que refuerza el mensaje de que esta enfermedad es un problema bioquímico que requiere pastillas, como la diabetes necesita insulina. Además, el mito de la «alteración neuroquímica» simplifica el abordaje de los problemas emocionales y psicológicos por parte de los médicos que se limitan a prescribir un medicamento en vez de buscar estrategias más complejas y, normalmente, menos fármaco dependientes4,5.
Las intensas y ubicuas campañas de publicidad de las IF van dirigidas a generar en el médico un peligroso exceso de confianza en la utilización de medicamentos y tecnologías, reforzado por el llamado aprendizaje supersticioso22, tan frecuente en las intervenciones médicas (tabla 5). La práctica clínica influida por la publicidad (directa e indirecta), el contexto social (los deseos de los pacientes), el ambiente cultural (la admiración acrítica por la ciencia y la tecnología) o la cultura profesional (la formación médica que privilegia la biología, la farmacología y el intervencionismo) podrían estar en el origen de la «tormenta perfecta de la sobreutilización» en la que nos encontramos23.


Cuarta salvaguarda: la ética personal y profesional
Los médicos siguen confiando en su capacidad para resistirse a las técnicas publicitarias de las IF gracias a su ética personal y profesional. Los incentivos que se utilizan con los médicos son de dos tipos: económicos (pagos, regalos, becas educativas o de viaje, etc.) y no económicos (trato deferente y prestigio). Estos incentivos no solo influyen directamente en las decisiones de los médicos, sino que también los hacen más vulnerables a la publicidad, ya que las personas aceptan mejor la información y confían más en su verosimilitud cuando se da en un contexto de afabilidad, educación y generosidad24-26. Los médicos se sienten inmunes, pero el hecho es que los medicamentos más promocionados son los más vendidos, independientemente de su calidad24. Las personas más inteligentes y racionales acaban creyendo lo que quieren creer; es paradójico, por ejemplo, que los médicos aseguren que los incentivos de la industria y su publicidad no influyen en sus propias decisiones, pero sí que lo hacen en las de sus compañeros, cuando ambas afirmaciones no son lógicamente compatibles24.
El profesionalismo y la ética personal pueden ayudar a evitar la corrupción intencional, pero son impotentes contra los sesgos inconscientes en la toma de decisiones. La aceptación de regalos por parte de médicos que hacen gala de profesionalismo y comportamiento ético genera una disonancia cognitiva normalmente neutralizada mediante estrategias psicológicas como la negación (sesgo de ceguera selectiva), la universalización («siempre hay en la vida conflictos de interés» o «si todo el mundo lo hace no será tan malo») o la racionalización (p. ej., aceptar la posibilidad de influencia, pero asegurar que la controlan; explicar que los encuentros con la industria procuran información relevante y educativa que finalmente beneficia a los pacientes o asumir que «se tiene derecho» por los esfuerzos dedicados a la formación, los obstáculos profesionales superados, los sueldos mediocres o la entrega a la profesión)24. Las IF utilizan otras estrategias capaces de reducir los estándares morales de los médicos más comprometidos como la reciprocidad —más efectiva ante las demandas implícitas que ante las explícitas e independiente de la cuantía del regalo—, el compromiso, la aceptación social, la simpatía o la autoridad24.
Los resultados de estas estrategias comerciales son palpables entre los médicos españoles: el 57,4% de los médicos de familia de una muestra consideraba adecuado recibir regalos personales de la industria, porcentaje que subía casi hasta el 60% cuando se trataba de pago de congresos y alojamiento o incluso viajes promocionales27; el 57% de los médicos de familia siguen considerando la visita médica una fuente fiable de conocimiento científico28. La influencia del visitador en España sigue siendo alta: la propia industria ha calculado que el 65% del éxito de los nuevos medicamentos se debe a la visita comercial (en el Reino Unido, el 18%)29. El 94% de los médicos de una muestra amplia, que incluía médicos de familia y hospitalarios, había recibido alguna visita promocional en el último año, con una frecuencia de entre 3 y 16 veces al mes; más de la mitad había recibido regalos no relacionados con la formación (incluyendo invitaciones a comida y eventos deportivos); más del 80%, becas de viaje y material docente, y la cuarta parte, pagos directos por consultoría, conferencias o participación en estudios promocionales30.
Está claro que la alta frecuencia, la intensidad y la valoración que los médicos tienen de sus relaciones con las IF no está señalando una inmoralidad generalizada entre los facultativos, sino más bien una excesiva confianza en la salvaguarda de su ética personal y moral, reforzada por la confianza que mantienen en las garantías institucionales, las del conocimiento científico y las de su experiencia personal. Los médicos mejor predispuestos a resistirse por motivos éticos y profesionales a la influencia de las IF fracasarán con mucha probabilidad si siguen en contacto con sus estrategias de venta. La única manera de mantener la objetividad y la neutralidad es intentando evitar al máximo el contacto con las IF2-10,24. Las relaciones de los médicos con las IF, en el actual contexto, no pueden gestionarse: solo pueden tratar de evitarse.
Una llamada para la acción
El fallo general del sistema demanda un cambio profundo4. Primero hay que desenmascarar los mitos que las IF han instalado en el inconsciente de muchos médicos y organizaciones, y que se han trasladado a pacientes y ciudadanos (tabla 6)4. No hacen falta ni tantos medicamentos ni tanta frecuencia en su uso4. Peter Gøetzche, coordinador del Centro Nórdico Cochrane, ha calculado que de los 610.000 millones de dólares que, en 2012, facturaron las 50 mayores empresas farmacéuticas en el mundo, podría ahorrarse el 95% si se sustituyeran los medicamentos más caros por genéricos y se evitara el sobretratamiento4. Además de los graves problemas de seguridad, las consecuencias de la deriva institucional son bien palpables en fenómenos emergentes como la medicalización de la vida diaria, el sobretratamiento, el abuso de las soluciones farmacológicas, la invención y exageración de enfermedades, el énfasis sin fundamento en la atención preventiva sobre la curativa y de esta sobre el cuidado, la polimedicación innecesaria, la pérdida de confianza de la población en la medicina convencional y el crecimiento de las terapias «naturales» (muchas veces fraudulentas), la insostenibilidad de los sistemas públicos de salud o la inequidad en el acceso a los medicamentos (dentro de los países y entre países). Es necesario que todos —profesionales, investigadores, académicos, organizaciones científicas y las propias IF— reconozcamos que estamos ante un gigantesco fracaso social4 yque son necesarias urgentes medidas políticas y legales, pero también un profundo cambio de mentalidad de los profesionales y de sus organizaciones.
Convendría, sin duda, recomponer la vieja alianza entre la medicina y las IF, que tan productiva se mostró en la segunda mitad del siglo pasado. Sin embargo, en la actualidad, la falta de una verdadera toma de conciencia de la gravedad del problema por la mayoría de los agentes implicados es una limitación fundamental. No sería realista pedir cambios radicales, sino que, más bien, se trataría de comenzar a sustituir la actitud confiada y el optimismo que presiden actualmente las interacciones de todos los agentes con las IF por un espíritu crítico, escéptico y alerta, una conciencia de la complejidad y una prudencia renovada. También son necesarias nuevas normas éticas de comportamiento profesional, organizativo y empresarial, que vayan más allá de lo cosmético y que profundicen en los principios éticos y valores esenciales de la medicina: no hacer daño, buscar en primera instancia el beneficio de pacientes y poblaciones a través de la generación y aplicación de conocimiento seguro y relevante, o la distribución equitativa de bienes que son comunes31.
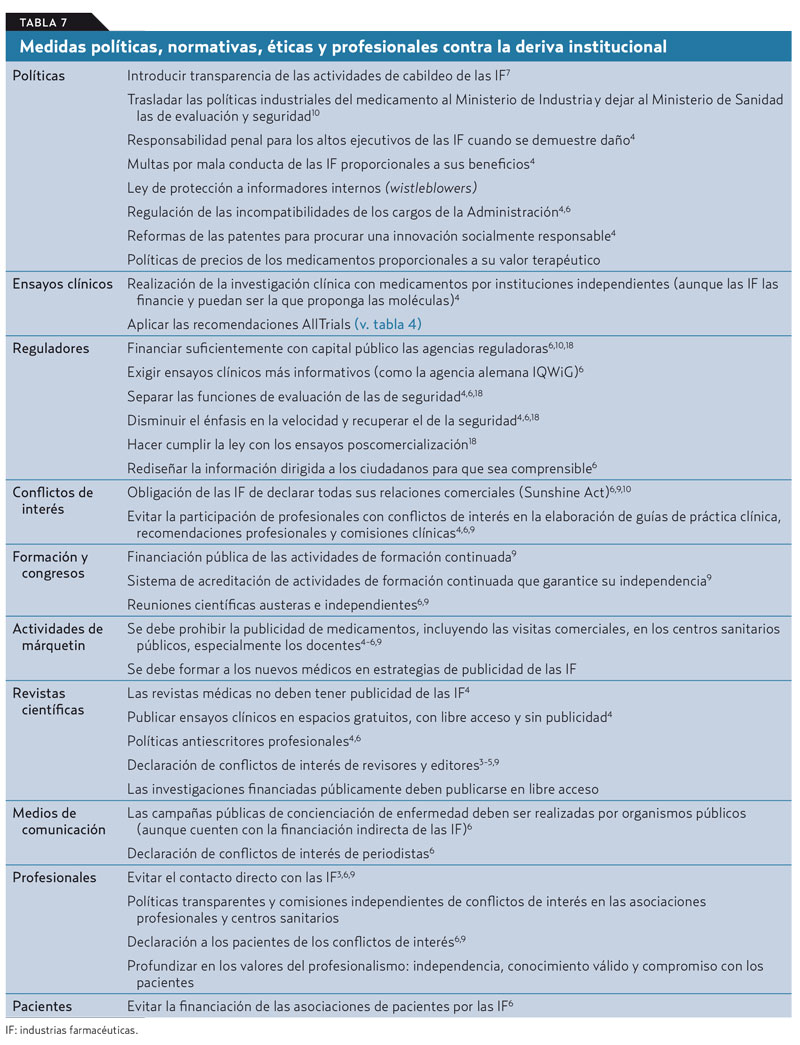
La autorregulación profesional, organizativa o empresarial es condición necesaria, pero no se ha mostrado hasta el momento suficiente, por lo que se requieren más y mejores leyes para establecer un marco legislativo y normativo en el que hacer efectiva la democracia en el sistema de salud: más transparencia, más participación, rendición de cuentas y declaración de conflictos de interés (tabla 7).
Si no cambiamos entre todos la actual deriva institucionalde la medicina mediante el refuerzo de las salvaguardas, todos perderemos: la ciencia, los profesionales y sus organizaciones científicas, los pacientes, la sociedad, la equidad y las propias IF, que, al priorizar modelos de negocio cortoplacista, están poniendo en riesgo su sostenibilidad económica en el medio y largo plazo2, y haciendo peligrar la legitimidad social y la confianza ganadas.
Resumen
La deriva institucionales una situación que se produce cuando intereses privados modifican los objetivos de la medicina como institución, a través de una influencia sistemática que altera rutinas y transforma la cultura de la organización y el comportamiento de los agentes, con consecuencias difícilmente identificables y que es debida a conductas inconscientes, socialmente aceptadas y/o legales. El modelo de negocio de las industrias farmacéuticas, dirigido por una estrategia basada en la publicidad, ha generado un contexto de insuficiencia de las salvaguardas institucionales, científicas y profesionales que está poniendo en peligro la seguridad de los pacientes, el prestigio de la ciencia y la medicina, la sostenibilidad de los sistemas de salud, la equidad y la propia viabilidad de las industrias farmacéuticas en el largo plazo. Las soluciones deben venir por extremar la autorregulación ética de todos los agentes y mejorar el marco legislativo y normativo que permita la profundización democrática del sistema de salud.
Agradecimientos
Agradecemos al doctor José Aguilar su revisión final del texto. El título y el enfoque son deudores de comentarios de las doctoras Rosa Blázquez y María Dolores Lázaro, y el ya citado doctor Aguilar. El texto no hubiera sido posible sin el trabajo de reflexión realizado en seno del nodo de la Región de Murcia de la Plataforma NoGracias.
Lecturas recomendadas
Gøetzche P. Deadly Medicines and Organised Crime: How Big Pharma has Corrupted Healthcare. London: Radcliffe; 2013.
El último libro del coordinador del Centro Nórdico Cochrane es un compendio perfecto para conocer, con ejemplos y detalles, las causas y las consecuencias de la deriva institucional de la Medicina. Gøetzche, que ha publicado más de 50 artículos en el top five, conoce en profundidad el funcionamiento de las revistas y las asociaciones profesionales, así como la metodología científica y sus debilidades
Healy D. Pharmageddon. Berkeley: University of California Press; 2012.
El autor, además de señalar abundantes ejemplos de la capacidad de influencia de la IF en la generación de la evidencia, sobre todo en relación con medicamentos psiquiátricos, profundiza en las razones históricas, sociales e incluso psicológicas y cognitivas que han determinado lo que define como un cambio climático en la medicina, aportando algunas soluciones con un enfoque muy original, como, por ejemplo, retirar la necesidad de la prescripción médica para la dispensación de medicamentos.
Goldacre B. Mala Farma: Cómo las empresas farmacéuticas engañan a los médicos y perjudican a los pacientes. Barcelona: Paidós; 2013.
En español y escrito en un tono que combina lo divulgativo con lo técnico, por el psiquiatra y autor del superventas Mala ciencia,además de impulsor de la iniciativa ALLTrials. Dirigido a los lectores legos, señala múltiples ejemplos como los anteriores textos, pero, además, hace recomendaciones específicas a los ciudadanos para considerar en sus relaciones con los médicos e incide en la necesidad de la educación científica de la población en relación con los medicamentos.
Bibliografía
- Applbaum K. Marketing Global Healthcare: the Practices of Big Pharma Socialist Register. Disponible en: http://www.academia.edu/227094/Marketing_Global_Healthcare_The_Practices_of_Big_Pharma (consultado 28/4/2014
- Gagnon MA. Corruption of pharmaceutical markets: addressing the misalignment between financial incentives and public health. J Law Med Ethics. 2013;41(3):571-80.
- Angell M. The truth about the drug companies: how they deceive us and what to do about it. New York: Random; 2004. 306 p.
- Gøetzche P. Deadly medicines and organised crime: how big pharma has corrupted healthcare. London: Radcliffe; 2013. 310 p.
- Healy D. Pharmageddon. Berkeley: University of California Press; 2012. 302 p.
- Goldacre B. Mala Farma: Cómo las empresas farmacéuticas engañan a los médicos y perjudican a los pacientes. Barcelona: Paidós; 2013. 384 p.
- Brody H, Light D. The inverse benefit law: how drug marketing undermines patient safety and public health. Am J Public Health. 2011; 101:399-4.
- Stamatakis E, Weiler R, Ioannidis JPA. Undue industry influences that distort healthcare research, strategy, expenditure and practice: a review. Eur J Clin Invest. 2013;43(5):469-75.
- IOM (Institute of Medicine). Conflict of Interest in Medical Research, Education, and Practice. Washington, DC: The National Academies Press; 2009.
- House of Commons Health Committee. The influence of the pharmaceutical industry (2005). Disponible en: http://www.parliament. the-stationery-off%u200Bice.co.uk/pa/cm200405/cmselect/cmhealth/%u200B42/42.pdf (consultado 25/09/2013).
- Rodwin MA. Institutional corruption & pharmaceutical policy. J Law Med Ethics. 2013;41(3):544-52.
- Prescrire Editorial Staff. New Drugs and Indications in 2011. Prescrire Int. 2012;21(126):106-10.
- Gagnon MA, Lexchin J. The cost of pushing pills: a new estimate of pharmaceutical promotion expenditures in the United States. PLoS Med. 2008;5(1):e1.
- Sismondo S. How pharmaceutical industry funding affects trial outcomes: causal structures and responses. Soc Sci Med.2008; 66(9):1909-14.
- Steinman MA, Landefeld CS, Baron RB. Industry support of CME — are we at the tipping point? N Engl J Med. 2012;366(12):1069-71. doi:10.1056/NEJMp1114776
- Neuman J, Korenstein D, Ross JS, Keyhani S. Prevalence of financial conflicts of interest among panel members producing clinical practice guidelines in Canada and United States: cross sectional study. BMJ. 2011;343:d5621.
- Sismondo S. Key Opinion leaders and the corruption of medical knowledge: on what the Sunshine Act will and won’t cast light on. J Law Med Ethics.2013;41:(3):635-43.
- Light DW, Lexchin J, Darrow JJ. Institutional corruption of pharmaceuticals and the myth of safe and effective drugs. J Law Med Ethics.2013;41(3):590-600.
- Archibald K, Celeman R, Foster C. Open letter to UK Prime Minister David Cameron and Health Secretary Andrew Lansley on safety of medications. Lancet. 2011;377:1915.
- Smith R. Medical journals are an extension of the marketing arm of pharmaceutical companies. PLoS Med. 2005;2(5):e138.
- Applbaum K. Pharmaceutical marketing and the invention of the medical consumer. PLoS Med. 2006;3(4):e189.
- Rudolph JW, Morrison JB. Sidestepping, superstition learning, ambiguity and other roadblocks: a feedback model of diagnostic problem solving. Am J Med. 2008;121(suppl 5A):S34-S37.
- Emanuel EJ, Fuchs VR. The perfect storm of overutilization. JAMA. 2008;299(23):2789-91.
- Sah SS, Fugh-Berman A. Physicians Under the Influence: Social Psychology and Industry Marketing Strategies. J Law Med Ethics.2013;41(3):665-72.
- Rosselló C. Los visitadores médicos me visitan, pero no me influyen. AMF. 2006;2(8):470-1.
- Espinàs J. Muy a pesar nuestro. AMF. 2008;4(11):600-2.
- Galán S, Delgado MT, Altisent R. Análisis de la relación entre el médico de atención primaria y la industria farmacéutica. Aten Primaria. 2004;34(5):231-47.
- Garcés G, Colán C, Sánchez A, Gómez G, Canchig FE, López de Castro F. Opinión sobre la visita médica de los médicos de atención primaria de Toledo. Rev Clin Med Fam. 2014;3(1):5-9. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1699-695X2010000100003&lng=es
- Accesible en: http://www.pmfarma.es/articulos/729-estudio-de-lanzamientos-excelentes-de-ims-health.-el-destino-de-los-farmacos-viene-determinado-durante-su-nacimiento-comercial.html (Consultado 13/3/2013)
- Lobo E, Rabanaque MJ, Carrera P, Abad JM, Moliner J. Relationship between physician and industry in Aragon (Spain). Gac Sanit. 2012;26(4):336-42.
- La corrupción del común clínico. No Gracias. (8/2/2014) Disponible en: http://www.nogracias.eu/2014/02/08/la-corrupcion-delcomun-clinico/ (Consultado el 4/5/2014)



Laura 09-10-14
ExcelenteTodos los días me pregunto ¿cómo puede ser que la mayor fuente de formación de la profesión médica provenga de la IF? Y ¿por qué he de sentirme un bicho raro si no accedo a que la visita médica interfiera mi horario y rutina habitual?
Luis Emilio 19-09-14
La Medicina y la profesión médica se enfrentan a diario a variados desafíos en el orden ético, entre los que se encuentran los conflictos de interés que pueden influir en las decisiones médicas y apartarlas de su fin primario que es el bien del paciente. El Codigo Deontologico Medico es la herramienta clave para poner orden ético ante los conflictos de intereses en la profesión médica, por tanto, hay que leérselo, y hay que cumplirlo si lo que deseamos es mantener la independencia profesional"
Maria Antonia 17-08-14
Reconforta ver descritas las técnicas de la manipulación.Nunca he ido a congresos ni a viajes pero si hacía cursos de formación patrocinados por la IF. Hace muchos años me di cuenta de mi vulnerabilidad con respecto a la formación ON LINE proporcionada por IF y dejé de hacerla,desde entonces soy una de los raros...estoy de acuerdo con Maria Angeles García. Gracias por publicar el artículo
Mª Ángeles 21-07-14
Excelente artículo. Me ayuda mucho, ya que me siento muy sola en mi entorno laboral respecto a la lucha por mantenerme fuera de esta influencia perniciosa de la IF. Pienso darle la mayor difusión posible incluido el "Twiteo"
Amaya 20-07-14
Me ha encantado el artículo. Expresa y refleja exactamente lo que yo pienso del tema de la IF y de su regulación. Muchas gracias. Me encantaria que todo el mundo pudiera acceder a este artículo.