Puntos clave
- Los bloqueos de rama son retrasos o defectos en la conducción eléctrica intraventricular.
- Los bloqueos de rama tienen características comunes en el ECG: QRS ensanchado y con alteración en su configuración e inversión de la onda T.
- El bloqueo de rama derecha tiene un QRS ancho, un patrón en V1 rSR´, y en V6 qRS (patrón en orejas de conejo).
- El bloqueo de rama izquierda tiene un QRS ancho, un patrón en V1 rS ancho, y en V6 R grande y ancha.
- El bloqueo de rama derecha es más frecuente (la derecha es una rama más delgada y vulnerable) y suele indicar patología más leve, cuando se asocia a problemas.
- El bloqueo de rama izquierda es indicativo normalmente de patología más grave, ya que la afectación es mayor por ser una rama más fuerte, gruesa y ancha.
- Cuando el bloqueo de rama sea un hallazgo casual, sin clínica, debemos hacer seguimiento y valorar la derivación a consulta de cardiología.
- Si son sintomáticos, debemos hacer diagnósticos diferenciales, ser precavidos y derivarlos al servicio de urgencias hospitalarias más cercano.
Introducción y prevalencia de los bloqueos de rama
El concepto de bloqueos de rama (BR) fue introducido hace más de un siglo por Eppinger y Tothberger1. Se refiere a un retraso en la conducción de los impulsos eléctricos a través del sistema de conducción intraventricular que puede originar una asincronía del músculo cardíaco y, como consecuencia, distintas entidades clínicas.
Los BR han suscitado un notable interés en la literatura médica y son un hallazgo habitual para todos los médicos que realizan práctica clínica. Pese a la bibliografía de la que se dispone, hay importantes discrepancias en lo que respecta a su prevalencia o asociación con otras cardiopatías y factores de riesgo cardiovascular.
Aunque los BR se consideran, en la práctica clínica, hallazgos electrocardiográficos frecuentes, la información sobre su prevalencia real en la población general es escasa. Los estudios epidemiológicos asocian estos defectos de conducción a una mayor edad. En el estudio de Framingham2, el hallazgo de QRS > 0,12 s fue excepcional en individuos menores de 50 años y alcanzó una prevalencia de casi el 11% en los hombres en la octava y la novena décadas de la vida. En otro estudio realizado en hombres de la población sueca, la prevalencia de BR fue del 1,2% a los 50 años, del 12,2% a los 75 y del 17% a los 803.
Mecanismo de producción
La conducción del impulso eléctrico se produce desde el nodo auriculoventricular (AV) a los ventrículos a través de las ramas derechas e izquierdas del haz de His. Cada ventrículo es activado por la rama correspondiente (derecha o izquierda) con gran rapidez a través de sus ramificaciones (fibras de Purkinje) hasta el miocardio. El complejo QRS del electrocardiograma mide la duración de la despolarización ventricular y en condiciones normales es menor de 0,12 ms. La onda Q a veces no existe y cuando se ve es no patológica: estrecha (< 0,04 s de duración y < 1-2 mm de amplitud).
El término BR indica un retraso en la conducción de estos impulsos eléctricos a través del sistema de conducción intraventricular. Una de las ramas del haz de His deja de conducir el impulso de activación y el ventrículo que de ella depende se activa por una vía accesoria, a través del miocardio, de forma lenta y errática. Esto se reflejará en el electrocardiograma (ECG) con un ensanchamiento del complejo QRS (> 0,12 s) y una alteración de la morfología de éste que variará dependiendo de en qué rama del haz de His se haya producido la alteración de la conducción. Además, al igual que se altera la despolarización, también se alterará la repolarización ventricular, lo que se traducirá como una desviación de la onda T en dirección opuesta a la desviación principal del complejo QRS.
Cómo reconocerlos. Criterios electrocardiográficos
En la mayoría de los casos, las mejores derivaciones para valorar un bloqueo son de V1 a V6, y en muchos casos valorando sólo V1 podemos llegar a un diagnóstico preciso. En la tabla 1 podemos ver reflejadas las características básicas de los BR4.
Deberemos, a continuación, saber cuál es la rama que no conduce de manera adecuada el impulso eléctrico para saber si existe un bloqueo de rama derecha (BRD) o izquierda (BRI) (figura 1)4.
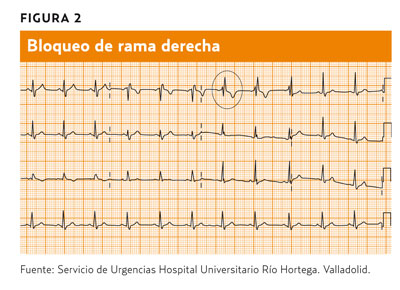
Bloqueo de rama derecha (figura 2). La rama derecha está bloqueada por lo que el impulso debe atravesar el tabique interventricular para llegar al ventrículo derecho, así que la conducción va con retraso. Esto se traduce como un QRS ancho, con un patrón en V1 rSR’ (al principio una onda r pequeña, luego una onda S profunda y luego una onda R´alta al final). Se le llama patrón en M o en orejas de conejo. En V6 observaremos un QRS ancho, con una pequeña onda q, en patrón qRS.
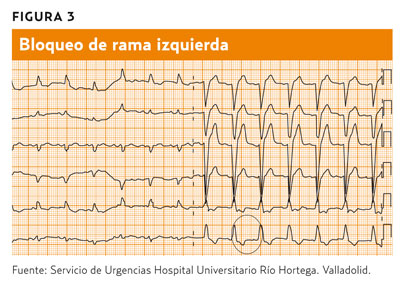
Bloqueo de rama izquierda (figura 3). Cuando la que se bloquea es la rama izquierda, el impulso eléctrico viaja de manera rápida por la rama derecha, dando lugar a la despolarización del ventrículo derecho y después de manera lenta, a través del tabique interventricular y finalmente del ventrículo izquierdo, de manera inversa a la despolarización normal4. Observaremos en la derivación V1 un patrón rS o QS (un complejo QS profundo y ancho sin onda R. En V6 se puede observar un complejo QRS ancho, con una onda R alta, ancha y poco marcada, posiblemente con una escotadura) o bien un patrón rSR´.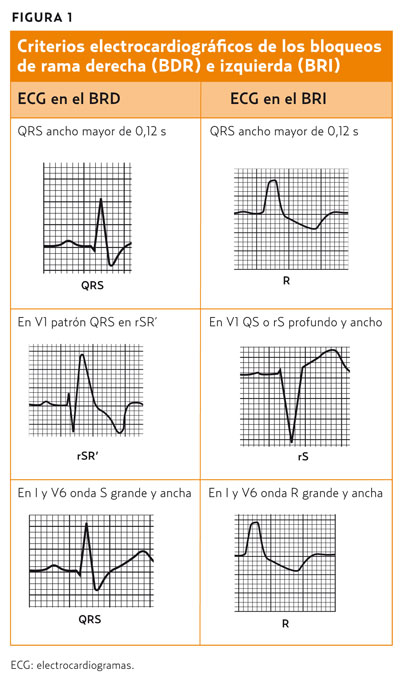
Importancia clínica
La mayoría de los BR son asintomáticos, pero en ocasiones están relacionados con otros problemas graves que requieren actuación urgente. Debemos tener en cuenta que los síntomas del paciente orientarán más que el hallazgo en el ECG, es decir: debemos tratar la clínica conjuntamente, no el ECG de manera aislada. Los BR pueden ser causados o estar asociados a un número importante de enfermedades5 y, por el contrario, pueden hacernos creer que hay problemas en un corazón sano. Por eso es muy importante reconocerlos y utilizar la información clínica para decidir su manejo.
Existen discrepancias en los estudios respecto a su asociación con cardiopatías y con factores de riesgo cardiovasculares. Su relación con la hipertensión arterial (HTA), enfermedad coronaria o insuficiencia cardíaca ha sido objeto de diversos trabajos con resultados discordantes5. Estudios más recientes muestran una asociación clara entre BRI y las principales enfermedades cardíacas, como HTA y coronariopatías. Existen ciertos casos en los que los BR están relacionados con la frecuencia cardíaca y sólo aparecen cuando ésta supera un valor determinado4.
El BRD es más frecuente en la población general, es decir, en los pacientes que no presentan alteraciones cardíacas estructurales3,4,6,7, porque la rama derecha, relativamente delgada, es más vulnerable a su rotura que la izquierda, con su corto tronco principal, grueso y ancho y los fascículos de amplia distribución. Una lesión relativamente pequeña puede interrumpir la rama derecha y provocar un bloqueo, mientras que se requiere una lesión mucho más extensa para bloquear el tronco principal de la rama izquierda, menos frágil. La detección de un BRI se asocia, en el 48% de los casos, con el desarrollo de enfermedades coronarias o fallo cardíaco congestivo6,8.
Circunstancias en las que se producen
Existen diversas causas que pueden producir BR y debemos saber cómo se relacionan con éstos:
- Bloqueo de rama derecha: es muy frecuente en la población sana (más del 50% de los casos)8,10. Sin embargo, en algunos grupos pueden coexistir enfermedades cardíacas y de las arterias coronarias. El BRD se asocia a infarto agudo de miocardio (IAM) (3-7%)8 y cuando esto ocurre, la coincidencia de BRD e infarto o enfermedad isquémica predice una tasa más alta de mortalidad5,8. El estudio de Framingham sugiere que el desarrollo de un BRD, teniendo previamente un patrón electrocardiográfico normal, es sugestivo de enfermedad orgánica cardíaca2. Sin embargo, el BRD en pacientes jóvenes generalmente no indica enfermedad cardíaca2,6.
El BRD también se ha relacionado con otras enfermedades potencialmente mortales, pero no cardíacas, co-mo el tromboembolismo pulmonar (6-67%, si incluimos el bloqueo de rama incompleto)8. También está relacionado con la enfermedad de Chagas, así como con la HTA (en el caso de que se afecte el tabique interventricular), cor pulmonale,miocarditis, tumores cardíacos, miocardiopatías y enfermedades cardíacas congénitas (tabla 2).
- Bloqueo de rama izquierda: en el 90% de los casos suele encontrarse una cardiopatía de base10. En general, es más usual en personas ancianas con alteraciones cardíacas. Las etiologías más habituales son cardiopatía hipertensiva y miocardiopatía (solas o combinadas)8. El BRI es un marcador de cardiopatía isquémica, HTA de larga evolución, miocardiopatía o valvulopatía grave4. También se puede observar BRI en el IAM (en el 2-4%)5. La presencia de un marcapasos puede ocasionar una morfología de BRI si el electrodo está en el ventrículo derecho (tabla 3).


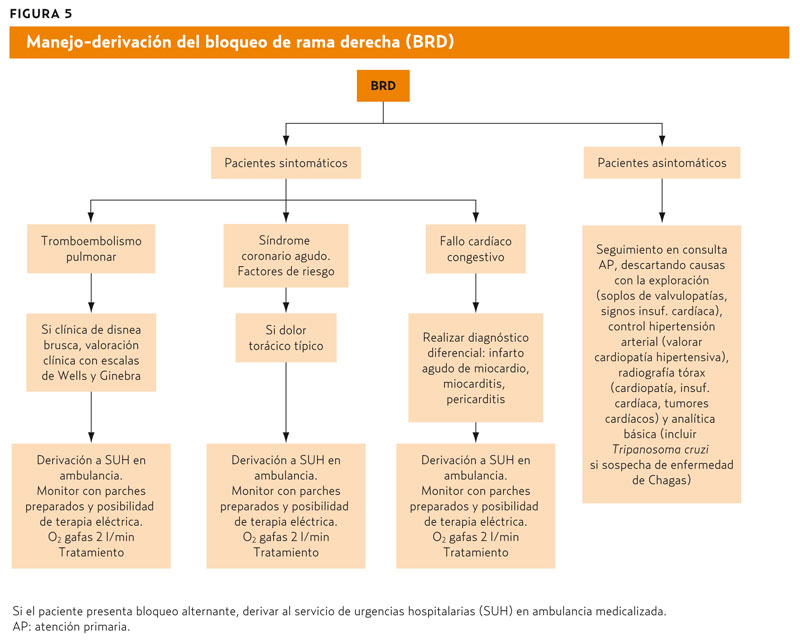
Manejo de los BR. ¿Cuándo derivar?
(figuras 4 y 5)
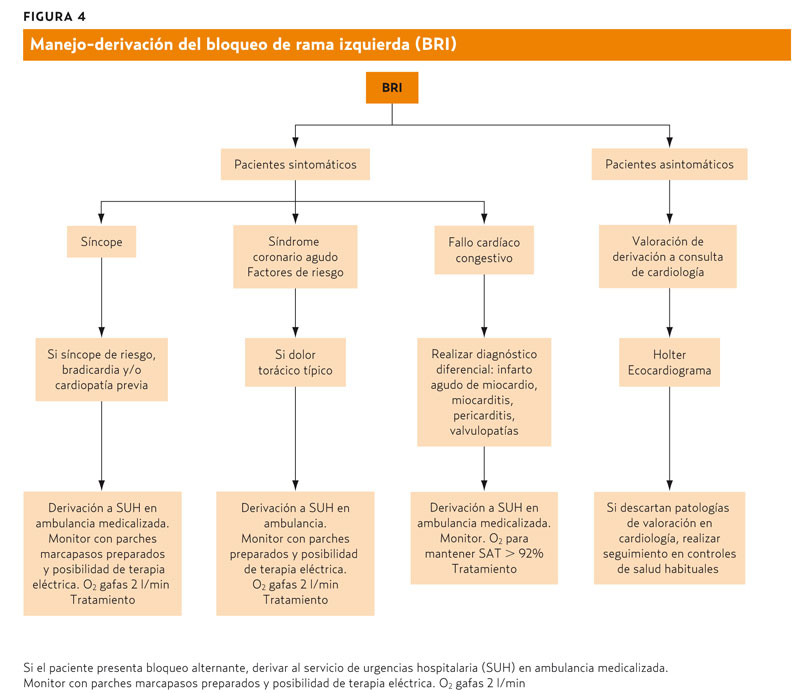
En principio, un BR nuevo asintomático, como único dato aislado encontrado en la consulta, no requiere derivación ni tratamiento, pero sí debemos indagar con la historia clínica y exploración física del paciente, las posibles circunstancias ya descritas en las que se pueden haber producido. Si está asintomático, podemos hacer seguimiento en nuestra consulta en el caso de los BRD, tras descartar una posible patología cardíaca, con controles ECG periódicos, dado que refleja una alteración de la conducción, sin mayor repercusión. Para ello, deberemos realizar una anamnesis minuciosa analizando posibles síntomas de cardiopatía isquémica, sobre todo de ángor, así como de valvulopatías, pericarditis, insuficiencia cardíaca y cor pulmonale.En la exploración física tendremos que valorar signos de las enfermedades ya descritas: edemas, soplos cardíacos, crepitantes, etc., y valorar la presión arterial para descartar cardiopatía hipertensiva. Nos puede ayudar en el reconocimiento etiológico la realización de una radiografía de tórax, para valorar insuficiencia cardíaca, crecimiento cardíaco, tumores cardíacos, etc. Si la clínica fuese compatible, podemos valorar la posibilidad de una enfermedad de Chagas, realizando cuando sea posible serología del tripanosoma cruzi. Si nos encontramos ante un BRI asintomático, debemos estudiar la posible cardiología de base y valorar la realización de un Holter y un ecocardiograma, así como su valoración por cardiología.
Cuando el paciente está sintomático, nos guiará la clínica y el hallazgo ECG apoyará el diagnóstico. En estos casos, debemos valorar, según el contexto clínico, derivar al servicio de urgencias hospitalarias (SUH) más cercano, en ambulancia, para descartar todas las patologías urgentes y graves asociadas.
Cuando se observa la presencia de un BRD alternando con un BRI, este dato es suficiente para considerar la posibilidad de un trastorno avanzado del sistema de conducción, que afectará a dos ramas, con el riesgo de bloqueo infrahisiano completo, por lo que se debe derivar a un SUH para valorar la necesidad de intervenciones complejas, en una ambulancia medicalizada, con posibilidad de monitorización y terapia eléctrica (monitor desfibrilador de traslado) y de uso profiláctico del marcapasos externo transitorio, es decir, con posibilidad de conectar los parches de marcapasos y tenerlos preparados para intervenir rápidamente si el paciente comienza a mostrar signos clínicos9.
Si nos encontramos ante un paciente con clínica sugestiva de IAM, y un BRI en el ECG, el diagnóstico puede ser complicado ya que el BRI puede distorsionar las modificaciones del segmento ST que utilizamos para diagnosticar el IAM. No se pueden valorar las ondas Q coexistentes ni la repolarización inicial. De este modo, si tiene clínica sugestiva de dolor torácico típico y patrón de BRI, tenemos que derivarlo de manera urgente a un SUH. Hay que tener en cuenta que la asociación IAM-BR empeora el pronóstico, ya que aumenta la incidencia de arritmias malignas, como la taquicardia ventricular, la fibrilación ventricular o el bloqueo auriculoventricular completo (sobre todo si se asocia a la presencia de bloqueo AV de primer o segundo grado) y posiblemente necesite la implantación de un marcapasos9.Sin embargo, si se asocia dolor torácico y BRD, debemos valorar al paciente por la clínica, y el patrón electrocardiográfico ya que el BRD no nos impide ver las ondas Q patológicas, ni los signos de isquemia aguda9.
Si la clínica que presenta el enfermo es de mareo, presíncope o síncope, y un BR nuevo con bradicardia, puede indicar la existencia de enfermedad degenerativa del sistema de conducción y puede evolucionar a bloqueo AV completo, sobre todo si el paciente es cardiópata previo. Suele requerir traslado en ambulancia medicalizada, con posibilidad de monitorización y de marcapasos externo transitorio profiláctico (figuras 4 y 5).
Futuras investigaciones
Ya conocemos el papel como marcador de mal pronóstico de los BR cuando se asocian a infarto o a enfermedad coronaria crónica, con independencia del grado de disfunción sistólica o de la extensión de las lesiones coronarias. Sabemos que los defectos de conducción se asocian con mayor edad, y con el sexo masculino2,3.Uno de los retos de este siglo será establecer el papel de los bloqueos de rama por sí solos, como predictores de la mortalidad o morbilidad cardiovascular. Esto nos ayudará en la consulta y en nuestro quehacer diario a poder atender cada vez mejor a nuestros pacientes.
Lecturas recomendadas
Huszar, RJ. Arritmias. Principios, interpretación y tratamiento. Ediciones Harcourt. 2002. Es un compendio muy completo de la etiología, fisiopatología y diagnóstico de todas las arritmias, en algunos casos completado con tratamientos. Posee un gran número de figuras y casos clínicos.
Vélez D. Pautas de electrocardiografía. Ediciones Marban. 2006. Se trata de un manual de bolsillo sobre la interpretación electrocardiográfica, tanto básica, como avanzada. Muy recomendable para la consulta diaria.
Bibliografía
- Eppinger H, Rothberger CJ.Zur analyse des elektrokardiogramms. Wien Klin Wchnschr. 1907;22:109.
- Schneider JF, et al. Newly acquired left bundle-branch block: The Framingham study. Ann Intern Med. 1979;90(3):303-10.
- Eriksson P, Wilhelmse L, Rosengren A. Bundle-branch block in middle-aged men: risk of complications and death over 28 years.The Primary Prevention Study in Göteborg, Sweden. Eur Heart J. 2005;26:2300-6.
- Geiter HB. Los bloqueos de rama cardíacos. Nursing. 2004;22:21-4.
- García D, et al. Intraventricular conduction abnormality-an electrocardiographic algorithm for rapid detection and diagnosis. The Journal of Emergency Medicine. 2009;27:492-502.
- Kreger BE, Anderson KM, Kannel WB. Prevalence of intraventricular block in the general population: the Framingham Study. Am Heart J. 1989;117:903-10.
- Vázquez Ruiz de Castroviejo E, Sánchez Perales C, López López J, García Cortés MJ, Aragón Extremera V, Guzmán Herrera M, Fajardo Pineda A. Análisis de la prevalencia y los factores predisponentes de los bloqueos de rama en los pacientes que inician diálisis. Rev Esp Cardiol. 2008;61:719-25.
- Harrigan RA, et al. Electrocardiographic manifestations: Bundle Branch Blocks and Fascicular Blocks. The Journal of Emergency Medicine. 2003;25(1):67-77.
- Lynn CL, Brady WJ. Right Bundle Branch Clock in acute coronary syndrome: diagnostic and therapeutic implications for the emergency physician. The Journal of Emergency Medicine. 2009; 27:1130-41.
- Salcedo García JC. Aplicaciones prácticas del ECG (conducción y ritmo).Guía de actuación en Atención Primaria. 2.a ed. Barcelona. 2002. p. 1637-50.



Carmen 01-06-17
Enhorabuena por la exposición, clara y sencilla
Luis Emilio 20-12-14
Buen resumen y practico para nuestro trabajo diario
EUGENIO 05-03-14
Excelente,y practico,felicitaciones
Marta 24-03-11
Muy práctico y sencillo, enhorabuena.
María José 26-02-11
Enhorarbuena a los autores por la magnífica exposición