Puntos clave
En Atención Primaria (AP), la causa más frecuente de adenopatía es la de origen infeccioso o reactivo.
La anamnesis exhaustiva y una cuidadosa exploración física, seguidas de unas pruebas complementarias adecuadas, permiten llegar al diagnóstico en un 90% de los casos.
Las características físicas de la linfadenopatía (tamaño, consistencia, adherencia a planos profundos) y su localización son de gran ayuda para llegar al diagnóstico.
La adenopatía de evolución de menos de 2 semanas o de más de 1 año sin variación en su tamaño tiene una probabilidad muy baja de ser maligna.
La edad es el factor pronóstico más importante en cuanto a la probabilidad de benignidad o malignidad.
Cuando no se tiene un diagnóstico etiológico y el estado del paciente es bueno, es prudente mantener un período de observación de 3 a 4 semanas.
La adenopatía supraclavicular debe ser remitida siempre, para su estudio, al siguiente nivel asistencial.
No es adecuado el tratamiento con antibióticos o corticoides cuando no existe un diagnóstico etiológico.
Definición
Los ganglios linfáticos son los órganos del sistema inmunitario con más capacidad de reacción ante diversos estímulos (infecciones, neoplasias, enfermedades de depósito, etc.). Se encuentran diseminados por todo el organismo formando grupos territoriales. Algunas de estas localizaciones son de fácil acceso a la exploración física, como, por ejemplo, los ganglios cervicales, supraclaviculares, axilares e inguinales; mientras que otros grupos pueden ser inaccesibles (mediastínicos, mesentéricos, retroperitoneales).
Su tamaño, en sujetos sanos, varía de 0,5 a 1 cm de diámetro, aunque en algunas localizaciones como la región inguinal pueden llegar a 2 cm. En la región supraclavicular un ganglio palpable es siempre patológico1.
La adenopatía se define por la presencia de ganglios linfáticos anormales en número, tamaño o consistencia. Las linfadenopatías pueden ser localizadas, cuando afectan a un área ganglionar, o generalizadas si afectan a dos o más áreas ganglionares no contiguas.
El crecimiento de los ganglios linfáticos puede ser producido por varias causas: respuesta inmunitaria fisiológica a un antígeno, infiltración por células inflamatorias, invasión de células neoplásicas o infiltración por macrófagos cargados de metabolitos en enfermedades de depósitos.
Importancia en Atención Primaria
En las consultas que se realizan en AP, por motivo de la presencia de adenopatías, la mayoría de los casos son debidos a enfermedades benignas.
Existen muy pocos estudios sobre la incidencia y etiología de linfadenopatías en este primer nivel asistencial. Los datos que se han obtenido y que aparecen en la mayoría de los trabajos parten de un estudio holandés2, realizado con 2.556 pacientes, según el cual la incidencia de adenopatía inexplicable en la población general era del 0,6%. Tras un estudio exhaustivo se llegó al diagnóstico etiológico en AP en un 90% de los casos, el resto se derivó al siguiente nivel asistencial. Del total de pacientes, el 3,3% requirió biopsia y el 1,1% tenía una causa cancerígena responsable de la adenopatía. El porcentaje de neoplasia fue similar en otros dos estudios americanos3,4.
El reto del médico de familia es identificar a los pacientes que deben ser derivados al segundo nivel asistencial por la sospecha de malignidad.
Etiología
En la tabla 1 se establecen las principales causas de las adenopatías. El 60% obedecen a causas infecciosas o reactivas, sobre todo en gente joven. A partir de los 40-50 años aumenta la incidencia de enfermedades malignas.
Pistas
- Hay que sospechar que la etiología es infecciosa si se presenta algún síntoma acompañante que nos haga pensar en una infección viral o bacteriana: exantema/enantema, coriza, odinofagia, otalgia, puerta de entrada a alguna infección (pústula, herida, etc.), junto con linfadenopatías dolorosas, blandas y móviles.
- Si el paciente es joven y presenta fiebre, sudoración nocturna, pérdida de peso y adenopatías agrupadas, firmes, móviles y no dolorosas, se tendrá en cuenta la posibilidad de que la causa pueda ser un linfoma de Hodgkin.
- Hay que pensar en una metástasis cuando la adenopatía sea localizada, dura, no dolorosa y adherida a planos profundos.
- Puede tratarse de una enfermedad autoinmunitaria cuando, además de las adenopatías, existe rash cutáneo, artralgias y debilidad muscular.
Manejo diagnóstico
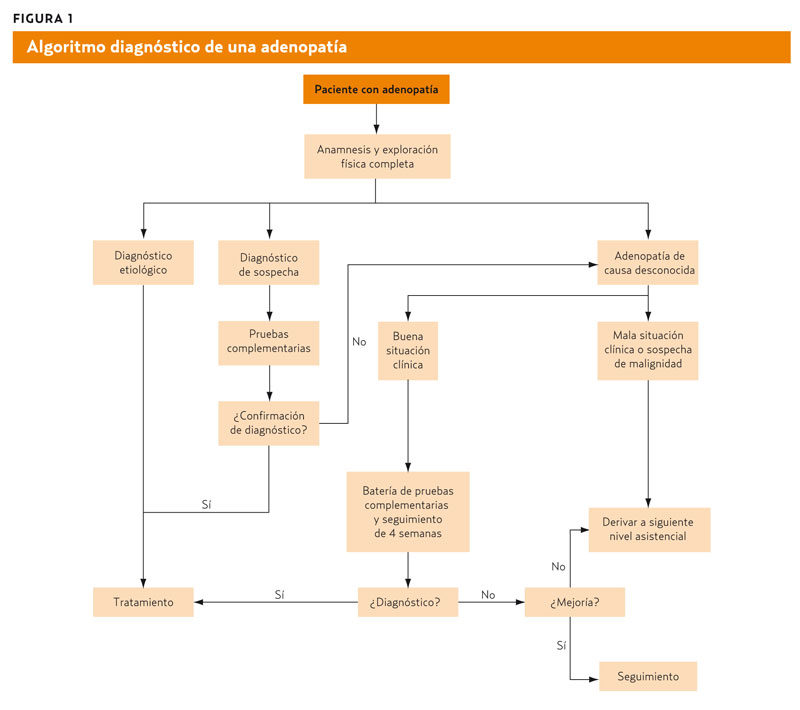
La gran mayoría de los pacientes con adenopatías son diagnosticados en AP con una cuidadosa anamnesis y una completa exploración física (figura 1).
En primer lugar, se debe hacer un diagnóstico diferencial entre una linfadenopatía y otras masas subcutáneas y tumores, como pueden ser lipomas, quistes epidermoides, quiste branquial, conducto tirogloso, parotiditis o inflamación de una glándula submaxilar, nódulos tiroideos, hernias inguinales, etc.
Una vez determinado que se trata de una adenopatía, se debe buscar la causa y la posible gravedad, teniendo en cuenta la edad del paciente, las características físicas de los nódulos linfáticos sospechosos, su tamaño, localización y extensión; y tratar de encajar estos datos con el contexto clínico obtenido previamente con la anamnesis.
La edad es el factor pronóstico más importante en cuanto a la probabilidad de benignidad o malignidad.
Con frecuencia tendremos un diagnóstico definitivo de una causa, generalmente tratable. En otros casos, será necesario realizar estudios complementarios que confirmen la sospecha diagnóstica. Cuando, tras la realización de las pruebas complementarias, no se llega a un diagnóstico y el paciente presenta una buena situación clínica, es prudente realizar un seguimiento de la adenopatía durante unas 3 o 4 semanas. Si la sospecha de malignidad es alta o si la linfadenopatía persiste, debe remitirse al siguiente nivel asistencial.
Anamnesis
En la búsqueda del origen de la adenopatía es importante recabar la siguiente información:
- Antecedentes familiares de neoplasia.
- Edad: los niños y adultos jóvenes suelen presentar patología benigna, pero a partir de los 50 años la incidencia de procesos malignos aumenta. En una serie de 628 pacientes sometidos a biopsia en un centro de referencia se vio que, en menores de 30 años, el porcentaje de procesos benignos o autolimitados era del 79%; mientras que en mayores de 50 años este porcentaje se reducía a un 39%5.
- Profesión: exposiciones profesionales (sílice, berilio, etc.).
- Contacto con animales de compañía, (enfermedad por arañazo de gato, toxoplasmosis), picadura de insectos.
- Antecedentes de viajes a zonas de riesgo (fiebre tifoidea, carbunco, histoplasmosis, brucelosis).
- Tiempo de evolución: si es inferior a 2 semanas o superior a 1 año sin que haya experimentado cambios significativos en su tamaño, tiene una posibilidad muy baja de ser debida a un proceso neoplásico6. Con menor frecuencia, se podrían encontrar linfomas de Hodgkin de bajo grado, linfomas no Hodgkin y, excepcionalmente, leucemia linfática crónica.
- Medicamentos: alopurinol, fenitoína, captopril, carbamazepina, atenolol, quinidina, cotrimoxazol.
- Hábitos: tabaco, alcohol, exposición a la radiación ultravioleta, que pueden orientar hacia una etiología metastásica.
- Relación con enfermos (tuberculosis) y contactos sexuales que puedan indicar, entre los diagnósticos diferenciales de adenopatías cervicales o inguinales, la existencia de enfermedades de transmisión sexual. Los pacientes con virus de la inmunodeficiencia humana (VIH ) presentan con mayor frecuencia sarcoma de Kaposi o linfoma no Hodgkin6.
- Los síntomas asociados, en muchos casos, orientan hacia una patología: astenia, odinofagia, heridas, picaduras de mosquitos, sudoración nocturna, pérdida de peso, etc.
Exploración física
Además de una exploración física general, es preciso efectuar un rastreo completo de todas las áreas ganglionares con el fin de clasificar la adenopatía como localizada o generalizada. Si se trata de una adenopatía localizada, se realizará un examen concienzudo de la zona anatómica drenada por ese grupo de ganglios linfáticos, buscando heridas en las extremidades, picaduras de insectos, micosis, inflamación, lesiones en la piel, etc.
Las características de las adenopatías que hay que tener en cuenta incluyen: tamaño, consistencia, adhesión a planos profundos y presencia o ausencia de dolor:
• Tamaño
Entre las características físicas de las adenopatías, el tamaño es la que más información aporta para orientar el diagnóstico hacia enfermedad benigna o maligna.
Los ganglios menores de 1 cm de diámetro se consideran normales (0,5 cm en ganglios epitrocleares y 1,5 cm en ganglios inguinales)7.
La presencia de un ganglio supraclavicular, cualquiera que sea su tamaño, incluso en niños, debe considerarse siempre patológico y ser derivado para estudio, ya que el porcentaje de malignidad en esta localización es muy elevado.
Cuando el tamaño es superior a 4 cm debe remitirse al paciente de inmediato para la realización de una biopsia8.
• Consistencia
Los ganglios con consistencia blanda suelen ser de causa infecciosa, aquellos con consistencia firme son típicos de linfomas y los duros son característicos de las metástasis ganglionares.
• Movilidad
Los ganglios linfáticos infiltrados por linfomas o los de origen infeccioso suelen ser móviles mientras que los metastásicos suelen ser fijos al estar adheridos a planos profundos.
• Dolor
La adenopatía dolorosa generalmente indica un proceso infeccioso subyacente que provoca distensión rápida de la cápsula. Más raramente es debido a necrosis en un ganglio metastásico. Las linfadenopatías de causa metastásica no suelen ser dolorosas. Sin embargo, el dolor no es un buen criterio discriminatorio entre benignidad y malignidad9.
• Localización
La exploración minuciosa del área ganglionar afectada puede dar pistas importantes para llegar al diagnóstico. Por ello, es imprescindible el conocimiento de las áreas anatómicas drenadas por cada área ganglionar:
– Occipitales, preauriculares y retroauriculares: drenan el territorio del cuero cabelludo y la nuca. Raramente son malignas.
– Cervicales: las adenopatías en esta localización son las más frecuentes. Producidas sobre todo por infecciones de boca y cuello. Con menor frecuencia por procesos neoplásicos de estructuras de cara, cuello, pulmón y mama. También los linfomas aparecen con frecuencia en esta localización.
– Supraclaviculares: son siempre patológicos. El ganglio supraclavicular izquierdo (ganglio de Virchow) es infiltrado por cáncer metastático procedente de un carcinoma primario de origen digestivo, testicular, ovárico o renal. Los ganglios supraclaviculares derechos se relacionan con metástasis de carcinomas de mediastino, pulmón, esófago o riñón. La realización de la maniobra de Valsalva por parte del paciente durante la palpación de la zona supraclavicular incrementa la posibilidad de palpación de un nódulo9.
– Axilares: infecciones de la extremidad superior, cáncer de mama y linfoma Hodgkin y no Hodgkin (generalmente no es la primera zona afectada, pero sí puede ser la primera en ser localizada)7.
– Inguinal: debida generalmente a una enfermedad de transmisión sexual, o a infección de miembro inferior. También pueden infiltrarse por linfomas (raramente es la primera manifestación)7 y metástasis de tumores de recto y genitales.
Esplenomegalia: la esplenomegalia aparece en muchos procesos que cursan con adenopatías. Su presencia dirige el diagnóstico hacia una enfermedad sistémica, como mononucleosis infecciosa, linfoma, leucemia, sarcoidosis, toxoplasmosis y trastornos hematológicos menos frecuentes.
Indagar la presencia de fiebre o signos de infección, lesiones cutáneas o diátesis hemorrágica. Dada la frecuencia de patología, es importante explorar especialmente el área otorrinolaringológica.
Pruebas complementarias
Con la anamnesis y el examen físico se llega, en la mayoría de los casos, a un diagnóstico definitivo. Cuando la etiología no está clara, se recurre a pruebas complementarias encaminadas a confirmar o descartar la causa sugerida por los datos obtenidos en la anamnesis y la exploración.
• Iniciales
– Hemograma completo, con fórmula leucocitaria y velocidad de sedimentación globular. Puede ofrecer datos útiles para el diagnóstico de infección piógena, leucemias agudas o crónicas y otras atipias hematológicas.
– Serología de citomegalovirus, virus de Epstein-Barr, toxoplasma, hepatitis, herpes virus VIH.
– Enzimas hepáticas.
– En caso de adenopatía generalizada, realizar un estudio inmunológico con proteinograma, factor reumatoide, anticuerpos antinucleares y anti-ADN (sospecha de enfermedad autoinmunitaria, como el lupus eritematoso o la artritis reumatoide).
– Prueba de Mantoux.
– Una radiografía de tórax nos podría revelar un ensanchamiento mediastínico ocasionado por adenopatías o bien la presencia de infiltrados pulmonares compatibles con tuberculosis, sarcoidosis o conectivopatías.
• Posteriores
Otras pruebas para el estudio de las adenopatías inexplicadas precisan derivación al siguiente nivel sanitario e incluyen ecografía, linfografía, tomografía computarizada y resonancia magnética.
El diagnóstico definitivo, en muchos casos, debe hacerse a través de un estudio histológico. Para la obtención de la muestra se emplea:
– Punción aspirativa por aguja fina.
– Biopsia excisional de la linfadenopatía. Es más incómoda para el paciente pero es la técnica más efectiva para el diagnóstico.
Tratamiento
No existe tratamiento específico para las adenopatías. El tratamiento debe realizarse una vez que se conoce la causa. Aunque es una práctica relativamente corriente, no deben administrarse antibióticos (salvo que exista una infección bacteriana). Los corticoides tampoco se deben administrar como tratamiento sintomático ya que, por su efecto linfocítico, pueden dificultar algunos diagnósticos de enfermedades hematológicas o activar una infección subyacente. La excepción es la obstrucción faríngea por agrandamiento del tejido linfático del anillo de Waldeyer en una mononucleosis que puede comprometer la vida del paciente1.
Bibliografía
- Henry PH, Longo DL. Linfadenopatía y esplenomegalia. En: Fauci AS, Braunwald E, Kasper DL, Hauser SL, Longo DL, Jameson JL, Loscalzo J. (eds.) Harrison Principios de Medicina Interna. [libro en Internet]. 17a edición. McGraw-Hill. Disponible en: http://www.harrisonmedicina.com/search/searchResult.aspx?searchStr=linfadenopatia&rootTerm=trastornos de los ganglios linf%C3%A1ticos&searchType=1&searchSource=0&rootID=22953
- Fijten GH, Blijham GH. Unexplained lymphadenophaty in family practice: an evaluation of the probability of malignancy causes and the effectiveness of physicians’ workup. J Fam Pract. 1988;27:373-6.
- Falljiser J, McKnight TA, et al. Lymphadenopathy in a family practice. J Fam Pract. 1981;12:27-32.
- Williamson HA Jr. Lymphadenopathy in a family practice: a descriptive study of 249 cases. J Fam Pract. 1985;20:449-52.
- Lee Y, et al. Lymph node biopsy for diagnosis: a statistical study. J Surg Oncol. 1980;14:53-60.
- Bazemore AW, Smucker DR. Lymphadenopathy and malignancy. Am Fam Physician. 2002 Dec 1;66(11):2103-10.
- Navas Almodóvar MR, Riera Taboas L. Estudio de una linfadenopatía. Guías clínicas de Fisterra; 2006. Disponible en: http://www.Fisterra.com
- Castro Martín J. Enfermedades que cursan con adenopatías. FMC. Form Med Contin Aten Prim. 1999;6:381-92.
- Ferrer R. Lymphadenopathy: differential diagnosis and evaluation. Am Fam Physician. 1998;58:1313-20.