Situación clínica
Pedro, de 50 años de edad, trabaja como comercial y no ha acudido a la consulta desde hace 3 años. Acude por molestias abdominales inespecíficas. Indica que, desde hace unos meses, presenta dolor abdominal difuso que no le despierta por la noche ni se acompaña de náuseas ni vómitos, pero que empeora con el tiempo. No refiere astenia ni pérdida de peso. Al explorar el abdomen, creemos notar el borde hepático justo por debajo de la parrilla costal.
¿Qué debo plantearme?
Ante el hallazgo en la exploración abdominal de un borde hepático por debajo de la parrilla costal en un paciente sin otros signos específicos de enfermedad hepática, en primer lugar debemos plantearnos si el hallazgo es debido a una verdadera hepatomegalia.
La detección de una hepatomegalia en la exploración física dependerá, en parte, de la habilidad clínica del médico y de otros factores que pueden dificultar su detección, como la estructura física del paciente o enfermedades concomitantes (derrame pleural, enfermedad pulmonar obstructiva crónica [EPOC], etc.). La historia clínica, la anamnesis y la aparición de otros signos en la exploración son datos muy útiles ya que ayudan a seleccionar a los pacientes con una mayor probabilidad pretest de hepatomegalia y de esta forma mejorar la sensibilidad en su detección1.
La anamnesis es fundamental
La exploración hepática, como la mayoría de las maniobras de exploración física, no es diferente de las pruebas de cribado: pueden apoyar o descartar hipótesis diagnósticas generadas por la historia, lo que permite un uso más selectivo de las técnicas de imagen y pruebas de laboratorio como herramientas para confirmar los diagnósticos de sospecha2.
Por tanto, la anamnesis tendrá que descartar, en primer lugar, si se trata de un proceso agudo o crónico, valorando a su vez las situaciones que precisen una atención urgente en función del estado general del paciente. Hay que recabar datos sobre posibles factores de riesgo para enfermedad hepática (infecciosa, tóxicos, drogas, autoinmunitaria, metabólicas, enfermedades biliares, tumores y enfermedades hematológicas)2,3 (tabla 1).

La exploración física me ayuda
Localización anatómica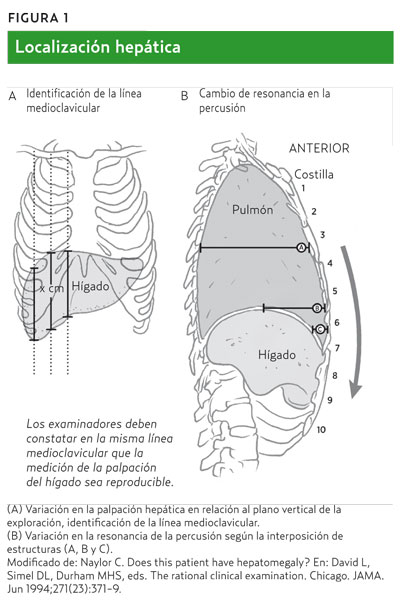
El hígado se localiza en el cuadrante superior derecho y rara vez se extiende más de 5 o 6 cm de la línea media. La mayor parte del hígado se localiza retroperitonealmente y, por otro lado, su forma y localización en relación al borde inferior del margen costal y el grado de extensión son muy variables4, lo que dificulta su valoración en la exploración (figura 1).
Inspección
En primer lugar, realizaremos una inspección del abdomen buscando deformidades o irregularidades. En casos de malnutrición importante, caquexia o hepatomegalia masiva, puede verse la extensión infracostal del hígado5.
Auscultación
¿Realmente la auscultación puede revelar un tumor?
Los soplos pueden aparecer en neoplasias primarias de hígado, metástasis, después de biopsias hepáticas, en enfermedades infecciosas o inflamatorias o en situaciones de hepatomegalia. Indican siempre patología pero son raros e inespecíficos; la prevalencia de soplos audibles en pacientes con cáncer hepático confirmado varía en los diferentes estudios del 10 al 56%6.
Los soplos venosos tras la maniobra de Valsalva, la presión esplénica o tras digestión no tienen consistencia4. Otras causas de soplos continuos, como las fístulas arteriovenosas en la circulación esplénica o el hemangioma hepático, son muy raros y, además, raramente se escuchan de forma continuada4.
En una revisión de Sapira et al.7 sobre los diferentes soplos que se auscultaban alrededor del cuadrante superior derecho, no encontraron evidencias sobre su utilidad en la exploración habitual.
Por otro lado, la hepatomegalia pulsátil se ha descrito en la valvulopatía tricuspídea y en la pericarditis constrictiva, y es preciso diferenciarla de la transmisión de un soplo aórtico o de impulsos del ventrículo derecho4.
La auscultación hepática se debería considerar solo cuando la historia y otros signos físicos sugieran enfermedad hepática, por ello los hallazgos se deberían interpretar con prudencia.
¿Qué valor tiene la prueba del rascado (scratch test)?
El scratch test (podemos traducirlo por «prueba del rascado») consiste en auscultar con un fonendoscopio la transmisión del roce de nuestro dedo sobre la piel del enfermo para localizar el borde inferior hepático. Un estudio8 realizado para determinar la validez y la fiabilidad de este método en el que participaron 11 médicos, con diferente nivel de entrenamiento en exploración abdominal, y en el que se utilizó la ultrasonografía como comparador estándar, concluyó que la estimación del tamaño del hígado mediante el scratch test es inexacta e imprecisa. Además, tampoco se demostró que estuviera relacionado con el nivel de entrenamiento del explorador, lo que sugería que este método es igualmente impreciso para la mayoría de los examinadores.
Percusión y palpación
La determinación clínica del tamaño del hígado la han realizado los médicos desde hace siglos, y la percusión y la palpación son las dos técnicas más utilizadas. No fue hasta 1960 cuando se iniciaron estudios intraobservador e interobservador para determinar los valores estándar del tamaño hepático mediante la exploración. Más adelante, se comparó el tamaño hepático obtenido por exploración con el tamaño real en la autopsia y las pruebas radiológicas.
¿Cuándo se considera que existe hepatomegalia?
Para saber si existe una hepatomegalia, debemos conocer la extensión del hígado (la distancia entre su borde superior e inferior). El borde superior solo se puede determinar por percusión, pero esta estimación es motivo frecuente de error, que conduce a infraestimar el tamaño del hígado en más de 2 cm en casi el 50% de las valoraciones. El borde inferior se puede localizar por percusión o palpación, aunque no hay acuerdo sobre cuál es la mejor técnica9.
Además, el tamaño del hígado varía en función del punto del cuadrante superior derecho en que se palpe o percuta (figura 1)4.
Percusión
Hay dos técnicas generales de percusión: la directa, que se realiza con ligeros golpes sobre la superficie del cuerpo con el dedo índice, y la forma indirecta, la más utilizada, que consiste en utilizar el dedo índice o medio de una mano para golpear el dedo de la mano que se encuentra sobre la superficie del cuerpo9.
La mayoría de los estudios de percusión hepática muestran las siguientes conclusiones:
- En estudios en los que se determina el tamaño hepático mediante ultrasonografía o gammagrafía, el tamaño estimado mediante percusión se relaciona modestamente con el tamaño real (r = 0,6-0,7). Esta correlación es mucho mayor en pacientes que tienen enfermedad hepática que en aquellos con hígados sanos1,9.
- El tamaño hepático determinado mediante la percusión dependerá de la técnica del clínico, con lo cual una exploración que para un profesional puede ser normal, otro puede considerarla anormal. El golpe de la percusión es un factor que influye en el resultado, así, a mayor intensidad menor será el tamaño valorado, lo que infraestimará, por tanto, la dimensión real hepática1,9.
Sin embargo, el resultado de dos estudios que aplicaron una técnica de percusión estandarizada mostró que no detectaba con precisión la presencia de hepatomegalia (CP no significativo), siendo la sensibilidad del 61-92% y la especificidad del 30-43%1. Esto explica por qué las estimaciones publicadas sobre el tamaño normal del hígado varían entre 6 y 15 cm, y por qué médicos experimentados, cuando examinan cada uno por separado al mismo paciente, difieren un promedio de 8 cm en su evaluación.
Palpación
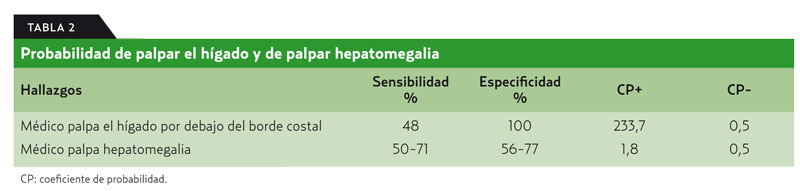
Numerosos estudios han demostrado que a nivel poblacional es normal palpar el hígado. En el estudio de Palmer6, realizado en personas sin antecedentes de enfermedad hepática, hasta el 57% de la población tenía el hígado palpable por debajo del borde costal.
Existe una alta probabilidad de que el hígado se extienda por debajo del reborde costal si el médico lo detecta en la exploración (CP = 233,7)1. Sin embargo, la distancia entre el borde hepático y el margen costal tiene poco que ver con el tamaño del hígado y el hallazgo de un borde hepático palpable es un signo poco fiable de hepatomegalia (CP = 1,8) (tabla 2).
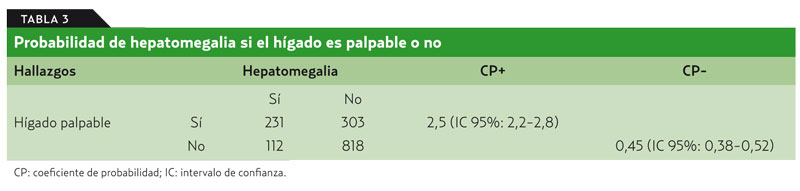
Datos agrupados en estudios previos de 1.464 pacientes muestran que el CP para identificar hepatomegalia por palpación fue 2,5 (IC 95%: 2,2-2,8) y el CP- fue 0,45 (IC 95%: 0,38-0,52) (tabla 3). Cuando no se palpa el hígado, la posibilidad de hepatomegalia se reduce, aunque si es palpable las posibilidades de estar aumentado son menores del 50%. Estos resultados están influidos por la prevalencia de la hepatomegalia, que fue del 23% en estos estudios6.
Un estudio realizado en la India concluye que cuando se palpa el hígado el CP de hepatomegalia auténtica fue pequeño (CP = 2,5); en el caso de la percusión es incluso inferior (CP = 1,1). La concordancia interobservador para la presencia de hepatomegalia a la palpación (K = 0,44-0,53) y percusión (K = 0,17-0,33) también fue baja1.
Los datos de este estudio confirman otros trabajos sobre la ausencia de exactitud y fiabilidad de la palpación y percusión para valorar clínicamente una hepatomegalia1,10.
Cabe destacar que el hallazgo de un borde hepático palpable es un signo poco fiable de hepatomegalia, aunque también es cierto que un hígado que no se palpa permite reducir la posibilidad de hepatomegalia. Esto es particularmente relevante en aquellas situaciones de baja probabilidad pretest de enfermedad hepática donde realizar más exploraciones va a tener poco rendimiento si el hígado no se puede palpar.
¿Qué es más útil la palpación o la percusión suave?
Sullivan et al.10, utilizando la gammagrafía nuclear como estándar, compararon palpación con percusión para determinar el borde hepático inferior. Encontraron que en los pacientes que tenían hígados palpables, la palpación era tan buena como la percusión para determinar el borde inferior hepático. Peternel et al., por otro lado, encontraron que la percusión era más precisa que la palpación para determinar el borde inferior.
Por tanto, más allá de la precisión, la percusión tiene la ventaja de su utilización general, ya que se puede emplear en todos los pacientes, no solo en aquellos a los que se les palpe el hígado.
¿Qué utilidad tiene la palpación para revelar un borde duro en una cirrosis o en una neoplasia?
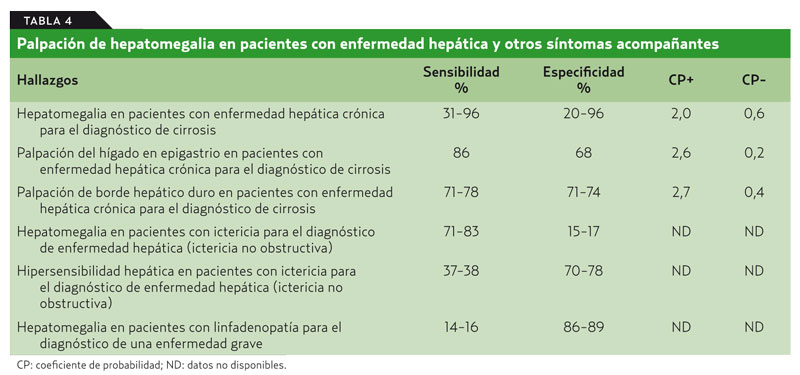
En los pacientes con enfermedad crónica hepática, el hallazgo de hepatomegalia tiene un valor relativo para diagnosticar una cirrosis (CP = 2), mayor si el hígado se palpa en el epigastrio (CP = 2,6) o si es duro a la palpación (CP = 2,7). En pacientes con ictericia, el hallazgo de hepatomegalia dolorosa no es útil para distinguir si se trata de una ictericia obstructiva o no obstructiva. Finalmente, en pacientes con linfadenopatía, el hallazgo de hepatomegalia tampoco sirve para determinar la gravedad de la enfermedad1(tabla 4).
Una revisión sistemática que valoraba la precisión diagnóstica de la exploración física para la detección de cirrosis concluyó que la máxima sensibilidad y especificidad conjunta para hepatomegalia fue de 0,7510.
Actuación práctica
Naylor4 indica que tras haber realizado la historia clínica y valorado otros signos de enfermedad hepática, la exploración física detallada del hígado aporta un discreto valor añadido. Lógicamente, lo determinará la probabilidad pretest de tener patología, con lo cual, la exploración del hígado tendrá menos rendimiento en aquellas personas que no son sospechosas de padecer una enfermedad hepática. Los hallazgos más relevantes y la secuencia exploratoria propuesta son:
1. Baja probabilidad de enfermedad, borde hepático no palpable:
Si la probabilidad pretest de enfermedad hepática es baja, comenzar palpando el borde hepático inferior en la línea medioclavicular. Si el borde hepático no es palpable, no es necesario realizar una exploración más exhaustiva. Se puede utilizar una ligera percusión para confirmar la ausencia de la extensión del borde del hígado por debajo del reborde costal.
2. Baja probabilidad de enfermedad, borde hepático palpable:
La extensión medioclavicular puede ser comprobada por la percusión ligera del borde superior. Una extensión menor de 12 a 13 cm reduce la probabilidad de hepatomegalia. La detección de un borde palpable en un paciente con baja probabilidad de enfermedad hepática tiene poca fiabilidad y es poco útil como signo de hepatomegalia.
3. Alta probabilidad de enfermedad, borde hepático no palpable:
Si hay altas probabilidades de enfermedad hepática y no se palpa el hígado, medir solamente la extensión mediante percusión. En este caso, debido a la baja sensibilidad de la exploración física para detectar hepatomegalia, si no fuera palpable no se puede descartar su existencia y estarían indicadas otras pruebas para descartar o confirmar la existencia de enfermedad hepática.
4. Alta probabilidad de enfermedad, borde hepático palpable:
Si hay signos de enfermedad hepática y además hepatomegalia, palpar específicamente el borde hepático. Si el borde hepático es palpable, sobre todo si es firme y duro, la probabilidad de cirrosis aumenta moderadamente y si se palpa en epigastrio, también aumenta la probabilidad de cirrosis. La auscultación hepática tiene un papel muy limitado.
Así, pues, la validez de las maniobras exploratorias para buscar hepatomegalia es baja; sin embargo, hay que seguir buscándola, teniendo en cuenta que cuando la probabilidad de tener patología hepática es baja, no encontrar hepatomegalia ayuda a no seguir el estudio, mientras que si la probabilidad de enfermedad hepática es alta, detectar una hepatomegalia reafirma en la necesidad de completar el estudio con pruebas complementarias.
Lecturas recomendadas
McGee S. Palpation and percussion of the abdomen. En: Evidence Based Physical Diagnosis. 2 ed. USA: Elsevier; 2007. p. 553-71.
Fenomenal libro que revisa las diferentes exploraciones y su valor desde la medicina basada en la evidencia.
David NC. Does this patient have hepatomegaly? En: Simel DL, Durham MHS, eds. The rational clinical examination. Chicago. JAMA. Jun 1994;271(23):371-9.
Recopilación de diferentes trabajos publicados en JAMA que se basan en la interpretación racional de los signos y los síntomas de los pacientes.
Bibliografía
- McGee S. Palpation and percussion of the abdomen. En: Evidence Based Physical Diagnosis. 2 ed. St Louis, Missouri: Elsevier; 2007. p. 553-71.
- White D. Hepatomegaly. En: Paulman PM, Paulman AA, Harrison JD, eds. Taylor’s 10-minute minute diagnosis manual: Symptoms and signs in the time-limited encounter. Philadelphia: Lippincott, Williams and Wilkins, 2007.
- Harrison’s Principles of internal medicine. 16 ed. Kasper D, Fauci A, Longo D, Braundwald E, Hauser S, Jameson J, et al., eds. McGraw-Hill; 2005.
- Naylor C, David MD. Does this patient have Hepatomegaly? En: David L, Simel MD, MHS Durham, eds. JAMA: The rational clinical examination. Chicago. Vol 271(23), Jun 1994. p 371-9
- Prieto J. Exploración del abdomen y urogenital. En: Noguer-Balcells. Exploración clínica práctica. Barcelona: Masson; 2005. p. 353-408.
- Palmer EC. Palpability of the liver edge in health adults. United States Arimed Forces. Med Journal 1988:9(12):1685-90.
- Sapira JD. The art and science of bedside diagnosis. Baltimore, MD: Urban & Schwarzenberg; 1990. p. 377-84.
- Tucker WN, Saab S, Rickman LS, Mathews WC. The scratch test is unreliable for detecting the liver edge. J Clin Gastroenterol. 1997;48: 1645-6.
- Meidel EJ, Ende J. Evaluation of liver size by physical examination. JGen Intern Med. 1993;8:635-7.
- Sullivan S, Krasner N, Williams R. Clinical estimation of liver size. A comparison of techniques and an analysis of the source of error. BMJ. 1976;2:1042-3.
- de Bruyn G, Gravis EA. A systematic review of the diagnostic accuracy of physical examination for the detection of cirrhosis. BMC Med Inform Decis Mak. 2001;1:6.