Introducción
En los últimos 12 meses, 50.000 artículos han sido publicados en PubMed bajo el descriptor «Primary care». Es tarea imposible escoger solo 10 y esperar que sean los más relevantes para la práctica clínica del médico de familia. No queda otra, pues, que el criterio sea «de autor». Lo cual no quiere decir que la selección se haya hecho al albur.
El autor, para empezar, ha tratado de ser congruente con sus inquietudes y con lo que él entiende que es el oficio de médico de familia. Abarcando temas variados que arrancan, todos, de lo que tratamos día tras día en centros de salud y consultorios rurales. Y analizándolos desde su mirada personal, repasaremos intervenciones sencillas que dejamos olvidadas en un cajón. Consejos que debemos replantear o bien reafirmar. Prácticas que piden a gritos que les echemos una nueva ojeada. Argumentos para revisar ciertos medicamentos. Ideas o decisiones inminentes que condicionarán la forma de encarar viejos problemas. Territorios que permanecen en tiniebla y otros que brotan poco a poco a la luz de la razón. Asuntos cuya envergadura nos exige que tomemos partido.
Diez artículos, en definitiva, para salirse de lo evidente y no dejar nunca de lado de dónde partimos ni hacia dónde situar nuestras neuronas y nuestras manos.
Referencia
Zhang Y, Pletcher MJ, Vittinghoff E, Clemons AM, Jacobs DR Jr, Allen NB, et al. Association Between Cumulative Low-Density Lipoprotein Cholesterol Exposure During Young Adulthood and Middle Age and Risk of Cardiovascular Events. JAMA Cardiol. 2021;6(12):1406-13. doi: 10.1001/jamacardio.2021.3508.
Objetivo
Analizar el papel de la exposición acumulada del cLDL en la incidencia de la EC (isquemia coronaria, ictus isquémico e insuficiencia cardíaca).
Método
Análisis de los datos de cuatro grandes estudios de cohortes de base comunitaria (ARIC, CARDIA, Framingham y MESA) que agrupan a 18.288 participantes con al menos dos mediciones de cLDL entre los 18 y 60 años y al menos una de ellas entre los 40 y 60 años (edad de referencia). Se analizaron retrospectivamente la exposición acumulada de cLDL (área bajo la curva de la evolución entre los 18 y la edad índice), el promedio ponderado en el tiempo de cLDL (niveles acumulados de cLDL dividido por el número de años entre los 18 y la edad índice) y la pendiente de cLDL entre los 18 y los 60 años de edad.
Resultados
El seguimiento medio fue de 16 años. Según el modelo de regresión, la magnitud de riesgo de incidencia de EC, medida con el hazard ratio (HR), fue de 1,57 (intervalo de confianza [IC] al 95%: 1,10-2,23) para el cLDL acumulado, 1,69 (1,23-2,31) para la media ponderada de cLDL y 0,88 (0,69-1,12) para la pendiente de cLDL. No existió asociación estadística entre las variables de cLDL y el ictus isquémico y la insuficiencia cardíaca.
Conclusión
La exposición acumulada y el promedio ponderado de cLDL son discretos factores de riesgo independientes de isquemia coronaria, pero no de ictus o insuficiencia cardíaca.
Comentario
Ante una persona con sospecha de enfermedad pulmonar obstructiva crónica (EPOC), solemos interrogar desde cuándo fuma y estimar, con la cantidad de consumo, el índice de paquetes-año. Con el colesterol no actuamos igual. Tomamos la decisión de iniciar fármacos fijándonos en la última cifra, sin mirar atrás.
Todo puede cambiar a partir de ahora. Se va imponiendo la idea de que tan importante es la cifra de colesterol en un momento dado como su carga acumulada con los años, lo cual es, en teoría, más congruente con la teoría lipídica de la EC, con su placa de ateroma engrosando paulatinamente.
¿Qué implicaciones puede tener este giro? Se ha estipulado que daría lo mismo bajar mucho el colesterol durante pocos años que reducirlo poco en muchos años. Pero si empezáramos cuanto antes a medicarnos, con los fármacos más potentes posibles (los inhibidores de la PCSK9, llamados a sustituir a las estatinas, reducen el cLDL un 50-60%), con una adherencia perfecta (una o varias inyecciones al año y te olvidas de tomar pastillas los 365 días del año), y los mantuviéramos hasta los 70 o más años de edad, entonces, según los modelos matemáticos, el riesgo de eventos cardiovasculares bajaría drásticamente más de un 50%1.
Estas previsiones de la más sofisticada ingeniería estadística al servicio de la factorología Marvel de riesgo cardiovascular están haciendo babear a muchos expertos. Pero si nos situamos con los pies en el suelo y aplicamos un poco de sentido práctico, conviene no querer acabar la película antes de tiempo. Por lo pronto, no es mala idea repasar el histórico de los resultados analíticos y observar cómo han evolucionado las cifras de cLDL, sobre todo en los afectos de hipercolesterolemias familiares2. Y, antes de nada, demos una oportunidad a manejar el asunto sin fármacos. Lo demás ya se verá.
Bibliografía
- Brandts J, Ray KK. Low Density Lipoprotein Cholesterol-Lowering Strategies and Population Health: Time to Move to a Cumulative Exposure Model. Circulation. 2020;141(11):873-6. doi: 10.1161/CIRCULATIONAHA.119.043406.
- Tada H, Okada H, Nohara A, Yamagishi M, Takamura M, Kawashiri MA. Effect of Cumulative Exposure to Low-Density Lipoprotein-Cholesterol on Cardiovascular Events in Patients With Familial Hypercholesterolemia. Circ J. 2021;85(11):2073-8. doi: 10.1253/circj.CJ-21-0193.
Referencia
Kim EJ, Hoffmann TJ, Nah G, Vittinghoff E, Delling F, Marcus GM. Coffee Consumption and Incident Tachyarrhythmias: Reported Behavior, Mendelian Randomization, and Their Interactions. JAMA Intern Med. 2021;181(9):1185-93. doi: 10.1001/jamainternmed.
2021.3616.
Objetivo
Analizar el vínculo entre el consumo de productos cafeinados y la aparición de nuevas taquiarritmias.
Método
Estudio prospectivo de una cohorte de 386.258 personas de 40 a 69 años de edad. Variables: consumo de café (encuesta) y aparición de nuevos episodios de taquiarritmias (flúter/fibrilación auricular de origen primario, taquicardia supraventricular y ventricular y complejos auriculares y ventriculares precoces).
Resultados
Un 22,7% desarrolló alguna taquiarritmia en los 4,5 años de media de seguimiento. Tras el ajuste estadístico, cada taza adicional de café consumido se asocia con un 3% menos de incidencia de taquiarritmias (HR 0,97; 0,96-0,98), independientemente de la edad o el género.
La proporción de la asociación fue similar para los dos tipos más prevalentes de arritmias (fibrilación auricular o flúter y taquicardia supraventricular), pero para el resto el efecto del café fue neutro.
Conclusión
El consumo de café no está asociado a un incremento del riesgo de arritmias, sino más bien a una disminución, habiendo una relación dosis-respuesta.
Comentario
Que levante la mano quien no ha recomendado alguna vez a un paciente con un diagnóstico reciente de taquiarritmia que deje el café. Incluso con fervor. Amparadas en estudios observacionales con n reducidas y en un razonamiento fisiológico erróneo, las guías reproducían este consejo una tras otra, nosotros lo emitíamos sin pudor en la consulta y los pacientes lo aceptaban sin crítica alguna.
Poco a poco se fueron acumulando evidencias en contra, hasta que un metanálisis de estudios observacionales con una población equivalente a los habitantes de la ciudad de Cádiz apuntó que el consumo regular de café no suponía riesgo alguno, más bien al contrario1. Ahora disponemos de un cartucho más para desmontar este viejo mito.
Al calor de estos datos, algún atrevido podría aconsejar tomar café para evitar las arritmias, hasta intoxicarse si es preciso, sobre todo teniendo en cuenta evidencias en ebullición que relacionan consumos altos de café con una disminución también del riesgo de insuficiencia cardíaca2.
Sea como fuere, los que adoran el buen café no necesitan de estas excusas para seguir dejándose llevar por el ritmo de su aroma.
Bibliografía
- Caldeira D, Martins C, Alves LB, Pereira H, Ferreira JJ, Costa J. Caffeine does not increase the risk of atrial fibrillation: a systematic review and meta-analysis of observational studies. Heart. 2013;99(19):1383-9. doi: 10.1136/heartjnl-2013-303950.
- Stevens LM, Linstead E, Hall JL, Kao DP. Association Between Coffee Intake and Incident Heart Failure Risk: A Machine Learning Analysis of the FHS, the ARIC Study, and the CHS. Circ Heart Fail. 2021;14(2):e006799. doi: 10.1161/CIRCHEARTFAILURE.119.006799.
Referencia
Albarqouni L, Moynihan R, Clark J, Scott AM, Duggan A, Del Mar C. Head of bed elevation to relieve gastroesophageal reflux symptoms: a systematic review. BMC Fam Pract. 2021;22(1):24. doi: 10.1186/s12875-021-01369-0.
Objetivo
Evaluar si la elevación del cabecero de la cama reduce el reflujo gastroesofágico.
Método
Revisión sistemática de ensayos clínicos que comparan el efecto de elevar el cabecero de la cama (bloques bajo las patas delanteras, almohada en cuña) comparado con dormir en cama plana. Resultados evaluados: síntomas atribuidos al reflujo (de cualquier grado), mediciones de pH intraesofágico y efectos adversos de la intervención.
Resultados
Se analizaron cinco ensayos clínicos con 228 pacientes en total, todos con alto riesgo de sesgos. Los cuatro ensayos que evaluaban síntomas evidenciaron mejoría de los participantes. El único ensayo de alta calidad mostró que el doble de individuos del grupo de intervención respecto al de comparación había alcanzado a las 6 semanas una mejoría sintomática relevante. Dos ensayos midieron la acidez del esófago, con resultados favorables a la intervención en algunos parámetros. La intervención es segura, aunque puede interferir en el sueño o las actividades sexuales.
Conclusión
El consejo de elevar el cabecero de la cama puede ser beneficioso, seguro y barato para reducir los síntomas de reflujo gastroesofágico.
Comentario
De un consejo sin fundamento que damos en exceso (café y arritmias) a otro que no utilizamos siendo útil. El planteamiento de la recomendación es impecable: aliarnos con la fuerza de la gravedad para empujar los ácidos al lugar de donde nunca debieron salir. Por esta vez, el razonamiento fisiopatológico no falla. Todos tenemos en nuestra casa algún libro gordísimo de la carrera del que nos cuesta desprendernos por nostalgia y que podríamos reciclar para aupar la cama de alguno de nuestros pacientes.
Esta no es la única medida no farmacológica que parece funcionar. Al contrario de lo que podría pensarse, retirar aquello que sabemos que exacerba el reflujo (tabaco, chocolate, grasas, cítricos, alcohol) no sirve de mucho más que privarse de ciertos placeres y de otros tantos vicios. Sí que reducen los síntomas adelgazar (si hay sobrepeso) y hacer ejercicios para cambiar la respiración torácica por la abdominal1. Ojo, porque comienza a intuirse una posible relación del reflujo persistente con los estados de hipervigilancia y sensibilización, típicos de la fibromialgia, lo que abre la puerta al empleo de programas de reacondicionamiento cognitivo-conductual2.
El omeprazol supuso una revolución en el tratamiento de los problemas estomacales, pero su empleo es hoy día abusivo. Hay vida más allá del omeprazol.
Bibliografía
- Eherer A. Management of gastroesophageal reflux disease: lifestyle modification and alternative approaches. Dig Dis. 2014;32(1-2):149-51. doi: 10.1159/000357181.
- Kahrilas PJ, Keefer L, Pandolfino JE. Patients with refractory reflux symptoms: What do they have and how should they be managed? Neurogastroenterol Motil. 2015;27(9):1195-201. doi: 10.1111/nmo.12644.
Referencia
Sancı A, Özkaya MF, Kubilay E, Gokce Mİ, Süer E, Gülpinar O, et al. Individual-risk-score for urinary tract malignancy in patients with microscopic hematuria. Int J Clin Pract. 2021;75(10):e14662. doi: 10.1111/ijcp.14662.
Objetivo
Identificar qué factores aumentan la posibilidad de cáncer urológico en personas que presentan microhematuria, y construir con ellos una regla de predicción clínica.
Método
Análisis retrospectivo de factores de riesgo de cáncer de origen urológico (pelvis renal, uréteres, vejiga, uretra) en una cohorte de 1.461 pacientes con microhematuria (sedimento urinario con más de tres hematíes por campo) a los que se practicó un examen urológico completo (ecografía, tomografía o resonancia, citología y cistoscopia). Se realizó un análisis de regresión múltiple para identificar los factores con mayor capacidad predictora y se estableció el peso de cada uno en función de la odds ratio (OR). Se calculó la sensibilidad y especificidad de cada punto de corte.
Resultados
La prevalencia de cáncer urológico en esta muestra de personas con microhematuria fue del 3,4%. El análisis de regresión múltiple identificó los siguientes factores de riesgo, que forman parte de la regla de predicción: edad mayor de 40 años (1 punto), sexo masculino (2 puntos), antecedentes de macrohematuria (2 puntos), tabaquismo (4 puntos) y exposición laboral a benzenos o aminas aromáticas (1 punto). El punto de corte de 5 ofrecía el rendimiento diagnóstico más óptimo (permite el diagnóstico de 49 de cada 50 cánceres, con una sensibilidad y especificidad del 98%).
Conclusión
En personas con microhematuria, la regla de predicción permite discernir de manera muy aceptable a los que es necesario realizar pruebas para detección de cáncer urológico de los que no.
Comentario
Resulta difícil de abstraerse de la tentación de querer diagnosticar el cáncer con un simple análisis. Algunos autores propugnaban hasta hace poco cribar neoplasias urológicas a partir de la detección de microhematuria1. Sin embargo, la prevalencia de este cáncer en personas con microhematuria es baja, no hay evidencia de que la hematuria invisible preceda a la franca ni de que los cánceres que pueda anticipar sean menos agresivos y tratables. La utilidad diagnóstica de la microhematuria cambia cuando viene asociada a otros factores de riesgo. Un grupo de expertos elaboró un sistema para clasificar a los pacientes en función del grado de riesgo de cáncer urológico2. En el estudio objeto de este comentario, los autores nos facilitan las cosas con esta regla de predicción clínica.
Sin embargo, este instrumento debe ser utilizada con cautela. El grado de consumo de tabaco (y no el simple tabaquismo) influye decisivamente en la probabilidad preprueba de tener cáncer, así como la intensidad de la microhematuria, matices que no recoge la escala. Además, la herramienta excluye uno de los factores de riesgo más importantes: el antecedente de cáncer (la recurrencia del urotelial es del 26-70%).
Bibliografía
- Fradet Y. Screening for bladder cancer: the best opportunity to reduce mortality. Can Urol Assoc J. 2009;3(6 Suppl 4):S180-3. doi: 10.5489/cuaj.1192.
- Barocas DA, Boorjian SA, Alvarez RD, Downs TM, Gross CP, Hamilton BD, et al. Microhematuria: AUA/SUFU Guideline. J Urol. 2020;204(4):778-86. doi: 10.1097/JU.0000000000001297.
Referencia
Haeberlein SB, Von Hehn C, Tian Y, Chalkias S, Muralidharan KK, ChenT, et al. EMERGE and ENGAGE Topline Results: Two Phase 3 Studies to Evaluate Aducanumab in Patients With Early Alzheimer’s Disease. [Internet.] San Diego, CA: 12th Clinical Trials on Alzheimer’s Disease; 2019. Identificadores de ClinicalTrials.gov: NCT02477800 y NCT02484547. Disponible en: https://www.google.com/url?esrc=s&q=&rct=j&sa=U&url=http://investors.biogen.com/static-files/f91e95d9-2fce-46ce-9115-0628cfe96e83&ved=2ahUKEwi079zGupfzAhUPnBQKHepGBCQQFnoECAkQAg&usg=AOvVaw3-Qj_HucyoihT5Wbdrq8R6
Objetivo
Valorar la eficacia del aducanumab (anticuerpo monoclonal que contribuye a eliminar los depósitos cerebrales de betaamiloide) en el enlentecimiento de la evolución del deterioro cognitivo y funcional de los pacientes con EA precoz (deterioro cognitivo y demencia leve) con patología amiloidea confirmada.
Método
Dos ensayos clínicos (EMERGE y ENGAGE), en fase III, metodológicamente idénticos, no publicados en revistas. Diseño aleatorizado cuádruple ciego, controlado con placebo, con tres brazos (placebo, baja y alta dosis) en proporción 1:1:1. Variable principal: Clinical Dementia Rating Sum of Boxes. Variables secundarias: Mini Mental State Examination, Alzheimer’s Disease Assessment Scale Cognitive Subscale (versión 13 items) y Alzheimer’s Disease Cooperative Study Activities of Daily Living Inventory (mild cognitive impairment version). En algunas submuestras se observaron las variaciones en biomarcadores, como los depósitos de amiloide y de proteínas tau en la tomografía por emisión de positrones, entre otros.
Resultados
Los ensayos fueron interrumpidos de forma interina al predecirse, a partir de modelos estadísticos, que era poco probable que alcanzaran sus objetivos primarios al finalizar el ensayo (análisis de futilidad). Posteriormente, se recabaron datos adicionales de los 2.066 pacientes que habían completado los 18 meses de tratamiento. Un ensayo (EMERGE) obtuvo mejorías estadísticamente significativas entre un 18 y un 40% en todas las escalas en el subgrupo de dosis alta respecto a placebo, mientras que el otro (ENGAGE) no mostró beneficios. Ambos estudios detectaron mejorías en biomarcadores. Los efectos adversos más comunes fueron el edema vascular relacionado con el amiloide y la cefalea.
Conclusión
No hay datos concluyentes para afirmar que el aducanumab mejore los síntomas cognitivos y funcionales de la EA precoz, ni que enlentezca su evolución.
Comentario
La formulación hace 30 años de la hipótesis de que la EA era provocada por la acumulación de amiloide que deriva en muerte neuronal abrió la esperanza de una solución farmacológica de esta enfermedad. La definición de la EA se ha reformulado en este tiempo: de ser considerado un síndrome con consecuencias clínicas, ahora constituye un constructo biológico donde los biomarcadores son clave para el diagnóstico y para analizar la respuesta a los fármacos1.
Sin embargo, la mitad de las personas con deterioro cognitivo asociado a la EA no presenta depósitos de amiloide, algo que también ocurre en un porcentaje no despreciable de individuos con demencia establecida. Todos los fármacos que se han probado en ensayos clínicos bajo el paraguas de esta hipótesis han fallado hasta la fecha, bien por falta de eficacia o por problemas de seguridad. Hay expertos que comienzan a entrever que el amiloide no es causante, sino un epifenómeno de la EA, poniendo en duda el valor de los biomarcadores como sustitutos de los resultados clínicos.
El comité de expertos de la FDA votó de forma unánime contra la aprobación del aducanumab, pero al final el organismo regulador se ha alineado con las tesis del patrocinador al considerar que es «razonablemente probable que la reducción de la placa de amiloide resulte en un beneficio clínico»2. La decisión de la FDA ha sido respondida por numerosos científicos2,3 y ha provocado una oleada de futuros objetores de su uso en Estados Unidos. En Europa todos miran a la Agencia Europea de Medicamentos (EMA por sus siglas en inglés), cuyo dictamen puede constituir el alumbramiento definitivo o el funeral anticipado de una era en la investigación sobre la EA.
Bibliografía
- Jack CR Jr, Bennett DA, Blennow K, Carrillo MC, Dunn B, Haeberlein SB, et al. NIA-AA Research Framework: Toward a biological definition of Alzheimer’s disease. Alzheimers Dement. 2018;14(4):535-62. doi: 10.1016/j.jalz.2018.02.018.
- Alexander GC, Knopman DS, Emerson SS, Ovbiagele B, Kryscio RJ, Perlmutter JS, et al. Revisiting FDA Approval of Aducanumab. N Engl J Med. 2021;385(9):769-71. doi: 10.1056/NEJMp2110468.
- Knopman DS, Jones DT, Greicius MD. Failure to demonstrate efficacy of aducanumab: An analysis of the EMERGE and ENGAGE trials as reported by Biogen, December 2019. Alzheimers Dement. 2021;17(4):696-701. doi: 10.1002/alz.12213.
Referencia
Dambha-Miller H, Day A, Kinmonth AL, Griffin SJ. Primary care experience and remission of type 2 diabetes: a population-based prospective cohort study. Fam Pract. 2021;38(2):141-6. doi: 10.1093/fampra/cmaa086.
Objetivo
Determinar la asociación entre empatía del profesional sanitario (medicina y enfermería) de Atención Primaria (AP) y remisión de la DM2.
Método
Estudio de cohortes prospectivo con seguimiento a 5 años. Se incluyeron 628 pacientes el primer año del diagnóstico de DM2 mediante cribado, que habían respondido el cuestionario Consultation and Relational Empathy (CARE) adaptado para diabetes. CARE es un instrumento validado de 10 ítems que mide dimensiones como empatía, compasión, toma de decisiones compartida y percepción de ser escuchado, comprendido o tratado como una persona. Se define remisión de la DM2 como la consecución de hemoglobina glucosilada (HbA1C) menor del 6,5% en ausencia de fármacos o cirugía.
Resultados
Un 30% de los participantes consiguieron la remisión de la diabetes. Los que sintieron más empatía alcanzaron con mayor probabilidad la remisión de la DM2 (OR 1,03; 1,01-1,05). Cada punto en la escala CARE se asocia a un 3% más de probabilidades de remisión. Los participantes con remisión vieron mejorados los valores de HbA1C, presión arterial, colesterol y peso.
Conclusión
Cuando los profesionales de AP empatizamos con nuestros pacientes, estamos también ayudándoles a alcanzar el sueño de hacer reversible el temido diagnóstico de la DM2 sin tomar una sola pastilla.
Comentario
Llegan los análisis de Anacleto. La glicada supera por primera vez el punto convenido. Con cara circunspecta, su médico de familia le augura una vida de marinero sin patria en un barco pesquero por aguas del mar del Norte. Por suerte, Anacleto es más bien de moral continua, y nunca se ha dejado convencer del todo por la retórica discreta de su médico. Sale de la consulta pregonando a los cuatro vientos que lo suyo no es diabetes, sino «solo un poco de azúcar». Anacleto resta así gravedad al asunto y da a entender que la situación no es tan irremisible como su médico cree. Y eso es precisamente lo que en los últimos años se está empezando a demostrar.
La mejor brújula para no perderse en este trayecto de vuelta que ningún fármaco puede proporcionar no es el glucómetro, sino la báscula1. ¿Y la cifra maldita? No hay acuerdo.
Algunos estudios dicen que al menos son necesarios 15 kilos de bajada2; otros, que con solo bajar el 10% del peso basal, sin necesidad de pasar hambre con dietas insufribles, es suficiente3.
Dejar atrás «ese poco de azúcar» no es un camino sencillo. Anacleto va a necesitar mucha energía para desprenderse del lastre de esas calorías, y todo aliento que su médico pueda insuflarle será poco. La empatía clínica mueve montañas, pero no basta con bonitas palabras. Ver las cosas como las ve Anacleto, contemplando sus sentimientos por un minuto como si fueran propios y tratando de comprenderlo y apoyarle en sus decisiones, de manera genuina, día tras día: ¡ese es el reto!
Bibliografiía
- Bravo R. La remisión de la diabetes no es una misión imposible. Primum non nocere. [Internet.] Disponible en: https://rafabravo.blog/2021/07/31/la-remision-de-la-diabetes-no-es-una-mision-imposible/
- Lean ME, Leslie WS, Barnes AC, Brosnahan N, Thom G, McCombie L, et al. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet. 2018;391(10120):541-51. doi: 10.1016/S0140-6736(17)33102-1.
- Dambha-Miller H, Day AJ, Strelitz J, Irving G, Griffin SJ. Behaviour change, weight loss and remission of Type 2 diabetes: a community-based prospective cohort study. Diabet Med. 2020;37(4):681-8. doi: 10.1111/dme.14122.
Referencia
McDonagh STJ, Mejzner N, Clark CE. Prevalence of postural hypotension in primary, community and institutional care: a systematic review and meta-analysis. BMC Fam Pract. 2021;22(1):1. doi: 10.1186/s12875-020-01313-8.
Objetivo
Estimar la prevalencia de la HP en enfermedades y ámbitos sanitarios distintos.
Método
Metanálisis de la prevalencia de HP —definida previamente en un consenso1— según el ámbito (comunidad, AP y residencias) y morbilidad, y análisis de los factores asociados mediante regresión.
Resultados
Se incluyeron 61 estudios en el análisis de prevalencia. La prevalencia estimada de HP en las cohortes de la comunidad estudiadas fue del 17% (14-20%); del 19% (15-25%) en las poblaciones de AP; y en residencias, del 31% (15-50%). En pacientes hipertensos, la prevalencia estimada fue del 20% (16-23%), 21% (16-26%) en diabéticos, 25% (18-33%) en personas con enfermedad de Parkinson y 29% (25-33%) en personas con demencia. En personas sin estos procesos, la prevalencia fue del 14% (12-17%; diferencia entre todos los grupos p < 0,01). El análisis multivariante identificó la edad y la diabetes como variables predictoras de HP.
Conclusión
La prevalencia de HP es alta en el ámbito extrahospitalario, especialmente en residencias y en personas mayores con morbilidad asociada a los estados de disautonomía.
Comentario
La caída de la presión arterial con el ortostatismo es consecuencia del fallo en el automatismo de regulación de la perfusión distal. Su importancia radica en que provoca síncopes y caídas, aumentando así la mortalidad2. A todos nos debería pasar por la cabeza descartar esta entidad ante ese prototípico anciano que nos consulta reiteradamente por ese síntoma tan usual como inespecífico —y que tanto vértigo nos da— como es el mareo al levantarse o cambiar de postura. Otros supuestos en los que pensar en HP serían: ancianos frágiles o polimedicados, personas con cuadros de síncope o caídas no explicadas, y antecedentes de trastornos neurodegenerativos (enfermedad de Parkinson, demencia de cuerpos de Lewy, atrofia múltiple sistémica) y neuropatías periféricas (diabetes, amiloidosis) que cursan con disautonomía1.
A pesar de su prevalencia y repercusiones clínicas, la HP es uno de esos síndromes infradiagnosticados de los que tanto se habla, pero en este caso no hay un brillante fármaco detrás (salvo casos extremos) y no requiere una sofisticada tecnología para su detección (solo un tensiómetro y 3 minutos). Quizá por ello le prestemos tan poca atención.
Bibliografía
- Gibbons CH, Schmidt P, Biaggioni I, Frazier-Mills C, Freeman R, Isaacson S, et al. The recommendations of a consensus panel for the screening, diagnosis, and treatment of neurogenic orthostatic hypotension and associated supine hypertension. J Neurol. 2017;264(8):1567-82. doi: 10.1007/s00415-016-8375-x.
- Benvenuto LJ, Krakoff LR. Morbidity and mortality of orthostatic hypotension: implications for management of cardiovascular disease. Am J Hypertens. 2011;24(2):135-44. doi: 10.1038/ajh.2010.146.
Referencia
Tang Y, Shah H, Bueno Junior CR, Sun X, Mitri J, Sambataro M, et al. Intensive Risk Factor Management and Cardiovascular Autonomic Neuropathy in Type 2 Diabetes: The ACCORD Trial. Diabetes Care. 2021;44(1):164-73. doi: 10.2337/dc20-1842.
Objetivo
Determinar si en personas con DM2 de alto riesgo cardiovascular el manejo intensivo de los factores de riesgo —hiperglucemia, hipertensión, dislipemia— disminuye el riesgo de NAC.
Método
Análisis post hoc de los pacientes incluidos en el ensayo Action to Control Cardiovascular Risk in Diabetes (ACCORD)1. Programa de control intensivo de factores de riesgo cardiovascular (HbA1C < 6,4%, presión arterial sistólica < 120 mmHg, simvastatina asociada a fenofibrato), en comparación con un manejo más conservador. Diseño factorial del estudio, en el que se examinó el efecto de cada intervención independientemente de las otras dos. NAC medida en el electrocardiograma en reposo como el intervalo R-R por debajo del cuartil inferior de la distribución normal.
Resultados
Un total de 7.275 pacientes fueron seguidos durante 3,5 años. En comparación con el manejo conservador, la intervención intensiva de la glucosa se asoció a una reducción en la incidencia de NAC (OR 0,84; 0,75-0,94), efecto que fue de mayor magnitud en individuos en prevención primaria (OR 0,73; 0,63-0,85) comparado con aquellos que ya habían presentado eventos cardiovasculares. Por su lado, la reducción agresiva de la presión arterial disminuyó el riesgo de NAC (OR 0,75; 0,63-0,89), efecto que fue visible primordialmente en los de 65 o más años (OR 0,66; 0,49-0,88). El fenofibrato no tuvo efecto sobre la NAC.
Conclusión
De todos los factores de riesgo conocidos de la NAC, solo parece efectivo el control minucioso de las cifras de glucemia y de presión arterial, aunque desconocemos si eso conlleva un mejor pronóstico.
Comentario
Además de la mencionada hipotensión ortostática, otras manifestaciones de la NAC propias de la diabetes son las anormales variaciones de la frecuencia cardíaca (bradicardia postural, taquicardia en reposo, bradicardia relativa en situaciones en las que deberían subir las pulsaciones), la intolerancia al ejercicio y la isquemia miocárdica silente. Probablemente se trata de la complicación de la diabetes menos estudiada de todas, entre otras cosas porque no existe una única prueba para su diagnóstico.
La variabilidad de la frecuencia cardíaca en reposo es la más factible y reproducible, y cuando es el único hallazgo suele ser la manifestación más temprana de NAC. Sin embargo, no tiene en cuenta la principal característica de la NAC, que es la respuesta inadecuada a situaciones cambiantes como el ejercicio, las maniobras de Valsalva o el ortostatismo.
Los test de provocación a este tipo de situaciones —más costosos de realizar— siguen considerándose la prueba estándar, y cuando dos o más de ellos dan positivo o cuando se corrobora la existencia de hipotensión ortostática, estamos ante una persona con NAC evolucionada.
En las personas con diabetes tipo 1, el control metabólico intensivo de la glucemia mejora el pronóstico de la NAC, lo que también ocurre en la DM22. Ahora sabemos que el control exhaustivo de la presión arterial disminuye asimismo el riesgo de NAC, y que, por el contrario, combatir con fármacos la hipertrigliceridemia es inútil, aunque aún permanecen activas muchas incógnitas. Por ejemplo, desconocemos si actuar sobre el tabaquismo, la obesidad y la insulinorresistencia disminuye el riesgo de NAC o retrasa su evolución. Tampoco está claro que intervenir precozmente altere su curso.
Y, por último, ignoramos si dichas intervenciones mejoran el pronóstico: no en vano, en el estudio ACCORD los pacientes bajo un régimen intensivo de control de la diabetes presentaron menos eventos cardiovasculares, pero mayor mortalidad global que el resto. Con el tiempo, estas nieblas de conocimiento se irán despejando.
Bibliografía
- Action to Control Cardiovascular Risk in Diabetes Study Group; Gerstein HC, Miller ME, Byington RP, Goff DC Jr, Bigger JT, et al. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med. 2008;358(24):2545-59. doi: 10.1056/NEJMoa0802743.
- The Diabetes Control and Complications Trial Research Group. The effect of intensive diabetes therapy on measures of autonomic nervous system function in the Diabetes Control and Complications Trial (DCCT). Diabetologia. 1998;41(4):416-23. doi:10.1007/s001250050924.
Referencia
García Gil M, Iglesias Iglesias MA, Aránguez Ruiz A, Marquina Verde MC, Jamart Sánchez L, Fernández Urrusuno R; en nombre del Grupo de Enfermedades Infecciosas de la SEFAP (GTIAP) Los medicamentos como factores contribuyentes del desarrollo de infecciones. Sociedad Española de Farmacéuticos de Atención Primaria. 2020. [Internet.] Disponible en: https://www.sefap.org/wp-content/uploads/2021/02/Monografia-infecciones-por-medicamentos-definitiva.pdf
Objetivo
Revisión narrativa y recopilación de los medicamentos que, según los datos de farmacovigilancia, ocasionan infecciones como reacción adversa a medicamentos (RAM).
Método
Se consultó la base de datos BOT PLUS (Consejo General de Colegios de Farmacéuticos), las notas de seguridad de la Agencia Española de Medicamentos y las fichas técnicas de los fármacos. Información recopilada: principio activo, vía de administración, posible mecanismo causante de la infección, clasificación, descripción y frecuencia de la RAM, y recomendaciones.
Resultados
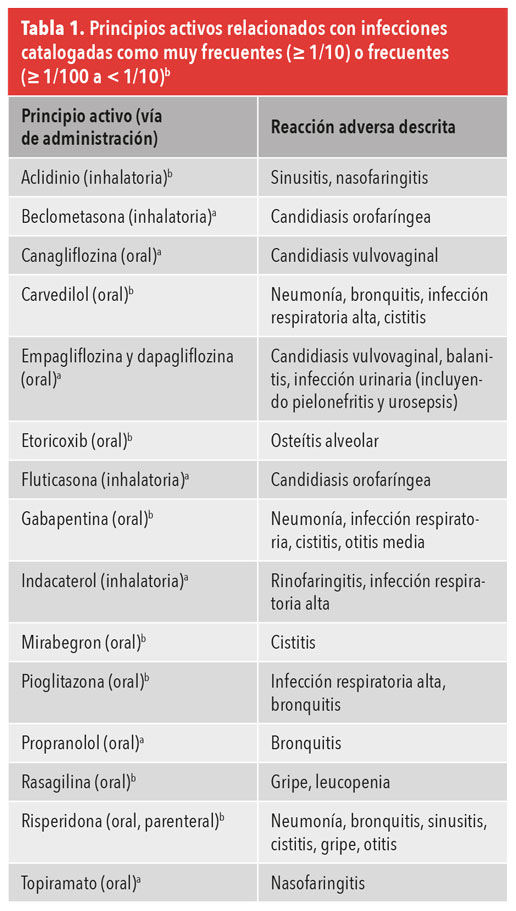
Se identificaron 186 principios activos distintos que pueden producir algún tipo de infección como RAM. Se elaboraron cinco exhaustivas tablas: 1/ fármacos según tipo y localización de la infección; 2/ frecuencia reportada del RAM; 3/ vía de administración; 4/ listado de medicamentos que afectan al sistema inmunitario; y 5/ posibles mecanismos de la asociación entre fármaco e infección.
Conclusión
Numerosos fármacos de uso común en AP están más o menos asociados a infecciones de muy diversa entidad, tipología y localización (tabla 1).
Comentario
Aunque la mortalidad por infecciones ha disminuido drásticamente en el último siglo, la propagación de cepas mutirresistentes y de epidemias por gérmenes para los que no tenemos cura nos recuerda lo vulnerables que aún somos a los microrganismos.
Las actuaciones para reducir el riesgo de infecciones deberían ir encaminadas no solo a cortar la cadena social de transmisión o aumentar nuestra capacidad inmunitaria, sino también a reducir la carga yatrogénica. Podemos asumir, por su mecanismo de acción, que los fármacos que actúan sobre el sistema inmunitario y los antibióticos puedan aumentar el riesgo de infección, pero parece sorprendente que haya otros muchos grupos terapéuticos involucrados, como antidiabéticos, antihipertensivos, neurolépticos, anticonvulsivos, etc.
Los datos de esta publicación proceden, en última instancia, de los sistemas de farmacovigilancia. Para establecer la relación de causalidad y conocer la fuerza de la asociación entre fármacos e infecciones, deberíamos disponer de estudios de base poblacional, prospectivos y controlados. Algunos de los que ya hay permiten afianzar y cuantificar el vínculo entre determinados fármacos y el aumento del riesgo de infecciones1.
Hallazgos como estos, unidos al hecho de que son de fármacos de alto consumo y que la lista de infecciones asociadas es amplia, nos hacen pensar en que el impacto de este problema sobre la salud pública es elevado.
Resulta casi imposible leer este comentario y no sentirse interpelado y llamado a la acción, ¿verdad?
Bibliografía
- Lambert AA, Lam JO, Paik JJ, Ugarte-Gil C, Drummond MB, Crowell TA. Risk of community-acquired pneumonia with outpatient proton-pump inhibitor therapy: a systematic review and meta-analysis. PLoS One. 2015;10(6):e0128004. doi: 10.1371/journal.pone.0128004.
Referencia
Lee RA, Centor RM, Humphrey LL, Jokela JA, Andrews R, Qaseem A, et al. Appropriate Use of Short-Course Antibiotics in Common Infections: Best Practice Advice From the American College of Physicians. Ann Intern Med. 2021;174(6):822-7. doi: 10.7326/M20-7355.
Objetivo
Revisar las buenas prácticas en cuanto a la duración del tratamiento antimicrobiano de procesos infecciosos prevalentes en AP.
Método
Revisión narrativa de guías clínicas, revisiones sistemáticas y estudios individuales sobre la efectividad de los ciclos cortos de antibióticos para el tratamiento de la exacerbación de la EPOC, neumonía adquirida en la comunidad, infección urinaria y celulitis no purulenta.
Resultados
En la agudización de la EPOC con sospecha de infección bacteriana (criterios de Anthonisen), la duración del tratamiento puede ser de 5 días. En la neumonía adquirida en la comunidad, debe ser de al menos 5 días, según la evolución clínica. En mujeres jóvenes no embarazadas con cistitis, se puede usar una única dosis de fosfomicina, 3 días de clotrimoxazol o 5 de nitrofurantoína. En la pielonefritis, se puede prescribir una pauta corta de 5 a 7 días de quinolonas o 14 de clotrimoxazol (según antibiograma). Para la celulitis, 5-6 días de un antibiótico activo frente a estreptococos puede ser suficiente.
Conclusión
Para una serie de infecciones comunes en AP, las pautas cortas de antimicrobianos pueden ser igual de beneficiosos que los cursos largos.
Comentario
Son varias las estrategias que podemos poner en marcha para reducir la amenaza de las resistencias antimicrobianas, pero todas comparten el mismo principio: sacar el máximo jugo a los antibióticos en el menor tiempo posible.
Lo primero, reducir la exposición, es decir, acortar el período de tratamiento. Por varios motivos: 1/ la efectividad de los antimicrobianos se alcanza en 3-4 días, siendo máxima a los 5-8 días; 2/ la selección de bacterias resistentes comienza ya en el tercer y cuarto día y aumenta con el tiempo de exposición1; y 3/ la mayoría de los ensayos concluyen que estas pautas son, como poco, igual de efectivas que las largas, amén de provocar menos efectos adversos, reducir costes y mejorar la adherencia.
Pero se puede ir más allá. Si al acabar la pauta prescrita el paciente no ha mejorado, en vez de aumentar la dosis o los días de tratamiento, es mejor replantearse el origen del cuadro y analizar si hay factores intercurrentes que impiden la recuperación, y también ajustar la duración a la evolución clínica (suspender 2 o 3 días después de la mejoría clínica). Siempre que se pueda, hay que tomar muestras para cultivos y guiarse por el antibiograma. Y, cómo no, priorizar antibióticos de espectro reducido a los de amplio espectro.
El panorama se vuelve más complejo. La individualización se lleva al extremo. Se acabaron los días de recetar antibióticos para 1 semana y lavarse las manos. Durante mucho tiempo se ha vinculado, sin prueba alguna, el abandono antes de lo indicado de los antibióticos con el aumento de las resistencias, responsabilizando así a los pacientes incumplidores. Ahora nos toca mover ficha a nosotros.
Bibliografía
- Pasquau J, De Jesus ES, Sadyrbaeva S, Aznarte P, Hidalgo-Tenorio C. The Reduction in Duration of Antibiotic Therapy as a Key Element of Antibiotic Stewardship Programs. J Antimicrob Agents. 2015;1:103. doi: 10.4172/2472-1212.1000103



Ángela María 13-08-22
Le iba a echar un vistazo por encima, pero es tan ameno y entretenido que me lo he leído entero! Gracias por narrarlo así.
Juan Manuel 30-06-22
Es un placer actualizarse así
Maite 29-06-22
Me ha encantado tu artículo: interesante, claro y conciso. Gracias
Aitana 05-02-22
Enrique, gracias por este artículo, por lo interesante y sobretodo por lo ameno de leer, incluso divertido.