Puntos clave
- La historia clínica es el medio a través del cual construimos al paciente y sus enfermedades para nosotros mismos y para todos los posibles usuarios futuros de la misma.
- Esta construcción ha de servir al paciente y a nosotros mismos para comprender lo que le ocurre y el contexto en el que se ha producido.
- Actitudes como dudar de lo que nos cuentan los pacientes, etiquetarles con diagnósticos estigmatizantes, mostrar nuestros prejuicios en la propia historia o generalizar conductas puntuales no benefician a nuestros pacientes ni son acciones justas.
- Hacer una medicina centrada en los pacientes, confiar en ellos y tomar decisiones compartidas, no solo en los tratamientos, sino incluso en los diagnósticos que alcanzamos, forma parte del camino que se debe recorrer con la población a la que atendemos.
La historia clínica es la herramienta de la que disponemos los profesionales sanitarios para poder entender qué es lo que les pasa a las personas que tenemos enfrente: por qué acudieron a la consulta, cómo describen ese dolor que tienen, qué síntomas o signos acompañaron la tos que empezó hace 3 días... Todo eso se podría resumir en las 5 W del periodismo1: qué (what) es lo que le ocurre, desde cuándo (when), a qué lo atribuye (why), siendo algo más secundario el dónde (where), aunque muy importante a la hora de localizar físicamente en el cuerpo del paciente determinadas afecciones, y pareciendo muy importante el quién o quiénes (who) en el caso de las patologías sociales o mentales. Este remedo de reportaje que hacemos, esta narración, al igual que un buen artículo periodístico, ha de reflejar de manera cierta, o lo más parecida a la verdad, lo que el paciente vive, su realidad; sin perder la perspectiva de que la realidad no existe fuera de lo que decimos de ella, que la experiencia tiene un significado individual. Nuestro objetivo no puede ser otro que recoger esa experiencia de modo que nos acerque a su comprensión, porque solo desde ese lugar podemos establecer la relación con la persona que solicita nuestra atención.
En este sentido, es muy importante remarcar que, aunque la historia clínica es una herramienta que usamos en la clínica, es también propiedad del paciente, suya por derecho y por el hecho mismo de que lo que ahí reflejamos es una parte, momentánea o no, importante para él o no, de su propia vida. Por este motivo, es fundamental que traslademos a la historia lo que realmente nos cuentan y, más allá de lo que nos cuentan, lo que realmente nos quieren contar. En este artículo hablamos sobre cómo recoger en la historia, de la manera más fidedigna y respetuosa, la anamnesis de un episodio: qué le pasa al paciente, cómo nos lo cuenta y por qué lo hace de esa manera.
Llama la atención que en los manuales canónicos de AP2,3 apenas se habla, si se hace, de cómo escribir una historia clínica más allá de establecer cómo se organiza y cuáles son sus partes (también llama la atención que se basan en el acrónimo SOAP, que establece como Subjetivo lo que nos cuenta el paciente de su propia enfermedad y como Objetivo «la impresión del profesional, formada a través de la entrevista, exploración clínica o pruebas complementarias»). Partiendo de este poder que se nos confiere, esta veracidad que nos otorga el estar en el supuesto lado «correcto» de la mesa y frente al ordenador, pasamos a desgranar los diferentes errores que creemos que pueden ser corregidos en nuestras historias. A continuación, y a modo de ejemplo, reflexionamos sobre diez situaciones habituales (tabla 1 y ejemplos en la ampliación de información). No pretendemos dar soluciones, pero sí reflexiones para la mejora.
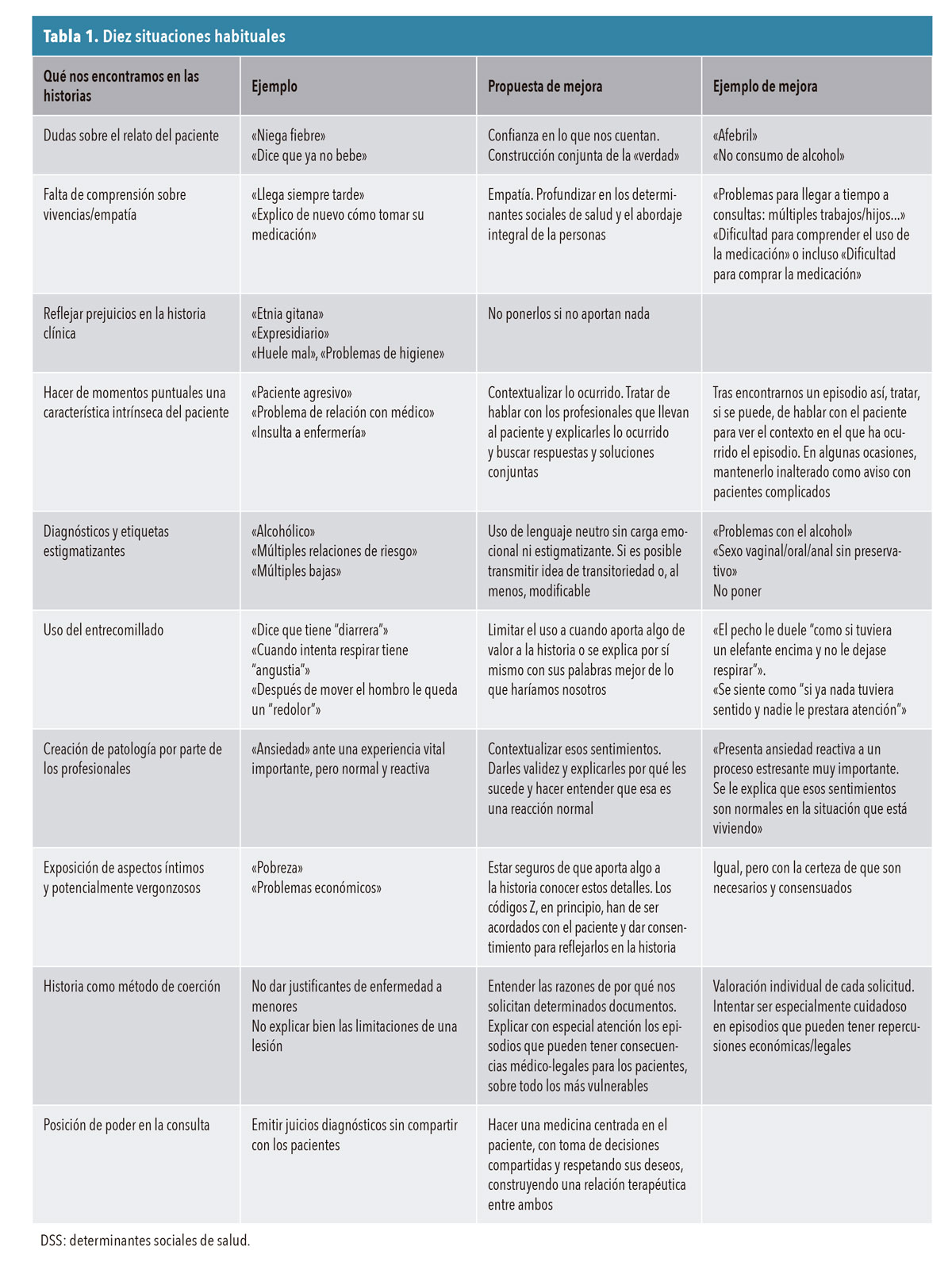
«Niega fiebre»: la duda sobrevuela el testimonio
DUDAR DEL TESTIMONIO DE LOS PACIENTES: sobre la confianza. Los médicos poseen la verdad
Negar. Del lat. negāre. Conjug. c. acertar. 1. tr. Decir que algo no existe, no es verdad o no es como alguien cree o afirma 2. tr. Dejar de reconocer algo, no admitir su existencia.4
A veces, algo tan sencillo como poner «niega...», refiriéndonos a que el paciente nos ha dicho que no ha tenido fiebre o tos, o algún contacto sexual de riesgo o que no se dio ningún golpe para que la rodilla se le pusiese así, lo que parece traducir es que el paciente lo dice, pero que no podemos decir que sea verdad. Dejamos una duda flotando en la historia: nos ha dicho eso, pero podría ser de otra manera. Y en realidad si directamente se transcribe: «No fiebre», ¿no estamos diciendo lo mismo sin enfrentar a la persona que tenemos delante a que niegue algo que nosotros afirmaríamos? Y puede parecer un asunto secundario; al fin y al cabo, solo se trata de una palabra, pero si partimos de que sobre esa historia se construye el proceso entero de enfermedad del paciente, ¿no sería mejor que se partiera de la confianza en que si nos dice que no ha tenido fiebre, asumamos que eso es cierto? Es verdad que no es tan grave, pero también lo es que así parecería que acusamos al paciente de mentir. Lo relevante, más allá del lenguaje, es el modo en el que las palabras conforman nuestra mirada (o viceversa), y el lugar en el que nos situamos como profesionales frente al paciente.
Un ejemplo que ilustra bien esta cuestión podría ser una de las consultas que genera conflicto a los profesionales y que vemos casi todos los días: cuando el paciente relata un sufrimiento originado por una situación de acoso laboral. Sentimos la incomodidad de desconocer la realidad de los hechos y la tentación de querer saber la veracidad de su relato como si nuestra función requiriese de un acercamiento policial. Cuando lo que es relevante es el sufrimiento del paciente y cómo encontrar los cauces (terapéuticos, laborales, judiciales...) para aliviarlo partiendo de su vivencia5.
Además, varios estudios muestran que, por mucho que creamos conocer a los pacientes, la realidad es que nuestras percepciones sobre sus deseos o creencias distan mucho de lo que realmente piensan y sienten, y este desconocimiento aumenta de manera importante con algunas características personales de los pacientes, como el pertenecer a alguna minoría étnica6.
Le llamo y no me coge el teléfono: ESA GENTE...
COMPRENSION DE LOS PROBLEMAS DE LOS PACIENTES: empatía, ponerse en su lugar
Hace unos meses, en un webinario que ofreció la semFYC sobre inequidades en tiempos de atención telefónica7, Javier Padilla comentaba que él, cuando alguien no le cogía el teléfono en las consultas telefónicas, no reflejaba en la historia: «No me coge el teléfono», sino algo así como «Se intenta localizar al paciente y no se consigue». Esto, que también parecería que no tiene mucha importancia, en realidad cambia la dirección de la culpa al no poder contactar con el paciente, y diluye esta responsabilidad entre ambas partes, ya que no se consigue un contacto mutuo. De la otra manera, pareciera que lo que se dice es que, si no lo ha cogido, allá él o ella. Que tenía que trabajar o ir a recoger a los niños al colegio, que estaba en el metro camino del segundo trabajo con el que mantener a su familia..., pues allá ellos. Nosotros hemos llamado a esa persona y no nos ha cogido el teléfono, haber estado atenta.
«Condicionantes y problemas: etnia gitana»
PREJUICIOS EN LA HISTORIA CLÍNICA: reflejar circunstancias que no aportan a la historia y solo hacen ver nuestros prejuicios
Otro de los problemas que encontramos en la historia es que, en ocasiones, alguien escribe, en algún lugar determinado, pero visible por todos, alguna característica concreta del paciente que orienta la mirada que podamos tener sobre él en esa dirección. Nos referimos a comentarios como: «Etnia gitana» en «Condicionantes y problemas», o el «Flash» del programa APMadrid o el OMI o en «Comentarios administrativos» o «sanitarios» del eCAP. ¿Aportan algo de sentido a la historia? ¿Ayudan a entender mejor al paciente? ¿O, por el contrario, desvían la mirada hacia el sesgo por su etnia, hacia el antigitanismo institucional y personal que tenemos la población mayoritaria inserto en la cara oscura de nuestro cerebro? ¿Lo haríamos si el paciente fuera pelirrojo? ¿O si fuera más blanco que la leche blanca? No, qué tontería. Más allá de la legalidad de reflejar en la historia la etnia de una persona, antes que nada, deberemos pensar si ese dato va a ayudar en algo a la persona o si la puede exponer a prejuicios y visiones preconcebidas antes siquiera de poder hablar con ella.
Porque estos prejuicios se encuentran de manera más o menos implícita, aplicando un sesgo implícito o inconsciente8, en todo lo que hacemos en la consulta. También al escribir sobre lo que les pasa a los pacientes, incluso cuando creemos ser especialmente sensibles en estos temas. Goddu et al.9 mostraron en un estudio con estudiantes y residentes que, según leyeran una historia con un lenguaje neutro u otro que usara mensajes estigmatizantes, se actuaba de diferente forma. Así, con el lenguaje estigmatizante se trató con menos intensidad el dolor y los estudiantes y residentes presentaron actitudes negativas respecto a ese paciente en comparación con los que solo leían la historia clínica con lenguaje neutro. Además, estos efectos fueron mayores en los residentes que entre los estudiantes y, de entre aquellos, los que tenían más años de residencia fueron los que presentaron peores valores, tal vez por llevar más tiempo expuestos a ese tipo de historias y prejuicios en el día a día.
Igual que este ejemplo extremo, están los avisos de «siempre llega tarde», «le he hecho ya 5 cajas de ibuprofeno», «4 volantes para el mismo especialista»: expresiones que, si bien pueden reflejar hechos que han ocurrido, al estar descontextualizados y sin saber por qué se han producido, lo único que acaban generando es desconfianza hacia la persona que tenemos delante. Hemos de recordar que lo que se escribe en la historia es lo que construye ante los demás al paciente descrito. Si somos su médico o médica, puede que lo entendamos y sepamos cuándo y cómo ocurrió lo que describimos en pocas palabras, pero, para otro, eso se puede transformar en un caradura, en un rentista, en alguien que no tiene en cuenta el trabajo de los demás... Además, esos comentarios, en el caso de ser leídos por el paciente, generarán desconfianza y podrán ser considerados ofensivos. En algunos estudios se ha visto que hasta un 10% de los pacientes se sintieron ofendidos/juzgados por las expresiones usadas para describirles a ellos o los episodios reflejados, siendo esto más frecuente entre los pacientes con peor salud, desempleados o con incapacidad laboral10.
Paciente agresivo: que alguien se quede en la consulta de al lado y con la puerta abierta
HACER DE MOMENTOS CONCRETOS DE LA CONSULTA UNA GENERALIDAD QUE DEFINE AL PACIENTE
Especial categoría tienen los pacientes a los que etiquetamos de agresivos. «Conflicto con profesional», «Paciente agresivo»...
Estas y otras parecidas son expresiones que constituyen una etiqueta difícil de catalogar porque, en parte, puede ser necesaria para salvaguardar a los propios profesionales que vean a cierto tipo de pacientes que, por su propio carácter o por las patologías que lo acompañan, suponen un riesgo real de agresión. Es innegable que estos pacientes existen y que los sanitarios han de estar precavidos sobre ellos. Pero también bajo esa etiqueta se incluye a otros pacientes que, por la razón que sea, acaban teniendo conflictos de manera puntual con algún profesional reflejándose ese hecho de forma permanente en su historia aunque jamás volverán a tener ningún problema con nadie. Sus médicos abrirán algún día esa historia, y se sorprenderán de que ese paciente haya tenido un problema de agresividad ya que con ellos nunca lo ha tenido. De hecho, hasta les parece un tipo muy cordial. Sin embargo, hubo un día en que, no sabemos cómo ni por qué, tuvo un problema con alguien y así quedó reflejado. Cuidado con establecer como episodio algo que puede haber sido fruto de un malentendido y que no favorece ni al paciente ni a los futuros usuarios que tengan que acceder a esa historia, pues les predispondrá sobre una actitud que, si fue, pudo ser momentánea.
En todo caso, las relaciones se construyen entre dos. Cada relación profesional-paciente es singular, porque está condicionada por cada uno de los actores, pero también por las circunstancias en las que se establece esa relación (lugar, tiempo, motivo de consulta...). No podemos olvidar que cada profesional establece cientos de relaciones distintas con sus cientos de pacientes. Condicionar la mirada sobre un paciente a la relación particular que estableció con otro profesional previamente sería negarle la misma potencialidad que nos parece natural en nuestra práctica, impidiendo que establezca una relación diferente con un nuevo profesional.
Además, tenemos que tener en cuenta nuestros propios sentimientos a la hora de establecer esa relación y ese episodio, sentimientos y vivencias que tienen que ver con nuestra propia vida y nuestro propio estrés, que se cuela también por esa ventana que es nuestra consulta, en la que, en demasiadas ocasiones, pasamos más tiempo que en nuestro propio hogar. Mi hijo preadolescente en el instituto, los problemas de salud de mi padre o la propia sobrecarga crónica de las consultas aparecen entre líneas en las historias clínicas y se deslizan a través de las expresiones que usamos o de nuestras actuaciones finales con los pacientes.
Trastorno límite de personalidad: «Quíteme ese diagnóstico de la historia, por favor»
DIAGNÓSTICOS/ETIQUETAS ESTIGMATIZANTES
Los trastornos mentales y su codificación son un problema en sí mismos. El concepto de salud mental, de desviación patológica de la normalidad, se define a partir de unos criterios cuyas bases se encuentran constantemente en discusión y que no dejan de ser convenciones hechas por expertos cuyos objetivos e intereses no quedan muy claros11,12. La diferencia entre una ansiedad normal, reactiva a los procesos vitales, y una patología que merece ser reflejada y tratada, medicalizada en cualquier caso; la tristeza por la pérdida de un ser querido o la formación de un duelo patológico; la preocupación por tus hijos o la obsesión porque no acaben enfermos. Territorios que son limítrofes con fronteras tan finas que apenas nadie las puede definir, y en los que acabamos habitando, si no todos, casi toda la población en un momento u otro de nuestra vida. Pero lugares que no están bien vistos, etiquetas que estigmatizan de una manera u otra, que cambian la visión de quienes leen la historia clínica. Que, además, generan situaciones extrañas: «Ansiedad» se codifica igual que «Preocupación (nerviosismo)» con el P01, según el CIAP 2, o con el R45, en el CIE10. ¿Estamos diciendo lo mismo? ¿Es necesario que reflejemos que ha estado muy nervioso por determinada circunstancia vital que no puede considerarse patológica en ningún caso? ¿Y que se pueda confundir con un estado de ansiedad continuado en el tiempo que le ha limitado funcionalmente de manera importante? ¿Qué ocurre si el paciente no está de acuerdo con ese diagnóstico de «Trastorno límite de la personalidad» que le pusieron hace años y que aparece en cada ocasión que se le deriva a otro especialista? Al poner diagnósticos en la historia clínica, lo que acabamos haciendo es poner etiquetas sobre las personas, etiquetas que, aunque estén escritas en un tamaño pequeño y no estén en negrita, pueden parecer carteles enormes de neón y pesar toneladas a las espaldas de los pacientes.
Estas etiquetas y lenguajes estigmatizantes, además de incidir en la visión que podemos tener de los pacientes, influyen directamente en nuestra actuación sobre ellos. Kelly y Westerhoff13 expusieron a expertos en salud mental a episodios en los que se describe a pacientes con trastornos relacionados con el uso de sustancias como «substance use disorders» en un caso o «substance abuser» en otro. Demostraron que los profesionales que habían leído «substance abuser» eran más proclives a pensar que el paciente merecía un castigo por su actitud y medidas punitivas si seguía consumiendo, y que el paciente podía hacer más por su enfermedad, que era responsable de lo que le pasaba por sus decisiones y actuaciones, respecto a los que leyeron la historia con «substance use disorders».
La solicitud de un uso más neutral del lenguaje, respetuoso con los pacientes, no viene solo desde el campo de la salud mental, sino también desde otros ámbitos, como el de la nutrición con la obesidad14,15 o el de las enfermedades infecciosas, sobre todo en las de transmisión sexual16 con el uso que hacemos en las historias de «sexo de riesgo», «sexo inseguro»... Se aboga por dejar de lado este tipo de lenguaje.
Entrecomillado: ¿realmente aporta algo?
USO DE LAS PALABRAS TEXTUALES DE LOS PACIENTES EN LA HISTORIA
Un artículo muy reciente17 publicado en una prestigiosa revista de medicina interna llamaba la atención sobre el uso del entrecomillado en las historias clínicas y las razones que nos llevan a utilizarlo, dando unas acertadas pautas para su uso (tabla 2). Y es que es común encontrar en las historias frases entrecomilladas, que supuestamente reflejan la voz literal de los pacientes, que deberían servir para tratar de tener un retrato más fiel, pero que, en muchas ocasiones, lo único que reflejan son expresiones llamativas, la posible ignorancia del paciente respecto a términos médicos o tratamientos, o incluso opiniones con las que no estamos de acuerdo los profesionales y que alejamos de nosotros con comillas para que sea otro quien las diga.
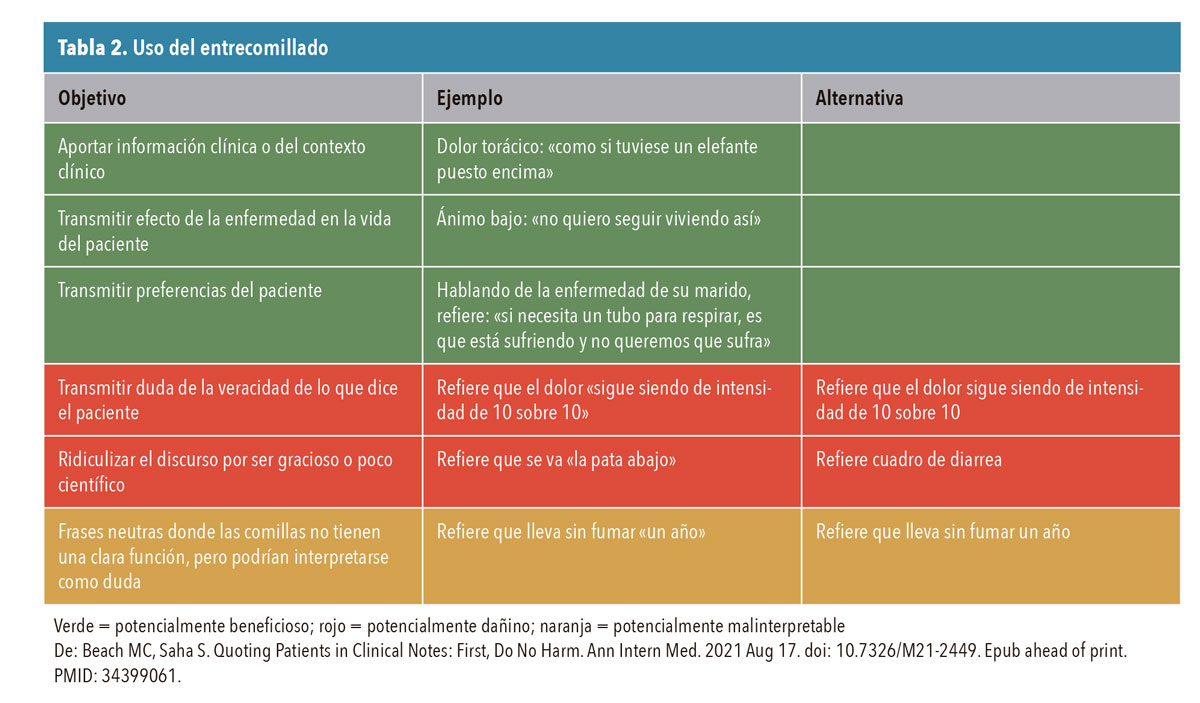
Reflejar de forma literal las palabras de los pacientes tiene sentido en determinadas circunstancias. En episodios relacionados con la salud mental, donde los sentimientos son mejor explicados por la voz de quien los vive, podrían ser un buen marco en el que estos elementos, con cuidado de reflejar el núcleo de la experiencia y no sus arrabales anecdóticos, encontraran su lugar. También en los casos en los que con pocas palabras el paciente se explica mil veces mejor que nosotros intentando buscar los términos científico-médicos precisos o en la descripción con símiles encontrados por los pacientes de sus dolores. Pero no ganamos nada, y perdemos la oportunidad de que el paciente obtenga el respeto que merece, cuando lo que reflejamos entre comillas son palabras mal pronunciadas, enfermedades confundidas o cualquier elemento que por el desconocimiento del paciente nos ha podido comunicar mal. Porque al reflejarlo así lo único que mostramos es nuestra propia ignorancia y desconocimiento.
¿Tienes una pesadilla?: cuando el nombre condiciona la experiencia
CREACIÓN DE ENFERMEDADES POR PARTE DE LOS PROFESIONALES
Seguramente nos resulta familiar la situación: niño/a que se despierta en mitad de la noche y comienza a llorar o a reclamar la presencia materna/paterna. Al intentar consolarle, no podremos evitar poner un nombre que nos ayude a identificar la experiencia: «Cariño, ¿qué te pasa? ¿Tienes pesadillas?». Tal vez solo se despertó en mitad de la noche y añoró la presencia adulta que le ofrece seguridad, pero a partir de ese momento cada despertar nocturno llevará la carga de temor y desasosiego que implica la palabra «pesadilla».
La palabra que elegimos para nombrar una experiencia, la etiqueta diagnóstica, marcará la comprensión que las personas tienen de lo que le sucede y la percepción que tienen de sí mismas. Si etiquetamos de «ansiedad» (véase ejemplo en ampliación de información) el sufrimiento desencadenado por una amenaza de desahucio (y no digamos si derivamos a psicología), estaremos alimentando un modelo de comprensión: «algo está mal en mí, yo no puedo arreglarlo, necesito atención sanitaria de los expertos». En lugar de explicar que el problema es de carácter estructural, diagnosticamos depresiones y ansiedades. Validamos una interpretación que individualiza el problema y que remite el sufrimiento a la falta de recursos de afrontamiento, cuando en realidad es un problema social que requiere respuestas sociales y comunitarias18.
Dice el escritor Ricardo Menéndez Salmón: «Solo existimos como relato, y solo como relato tiene sentido la vida». Construimos nuestro relato, nuestra comprensión del mundo y de lo que experimentamos en diálogo con otros. La interpretación y las palabras que elegimos los profesionales contribuyen a la construcción de ese relato.
Si escribo en mi historia «alcoholismo», transmito la idea de que «es alcohólico», y por lo tanto parece que sustenta una condición difícilmente modificable. Si escribo «problema con el alcohol», el paciente «tiene un problema», algo que conlleva una idea de transitoriedad o, al menos, mucho más modificable.
Códigos Z: ¿No quiere ser pobre? Pues que no lo sea
ASPECTOS ÍNTIMOS QUE PUEDEN CAUSAR RECHAZO A LA VISTA DE TODOS
Los códigos Z son «un grupo de rúbricas diagnósticas de la Clasificación Internacional de Atención Primaria (CIAP) orientadas a condiciones sociales que influyen en el proceso salud-enfermedad»19, es decir, los diagnósticos que deberíamos usar para reflejar realidades sociales en los procesos de enfermedad. Son códigos diagnósticos (básicamente, los primeros 30, del Z01 al Z29) a través de los cuales se reflejan los problemas económicos, de agua, alimentación, vivienda, pobreza... De igual manera, existen en el CIE-10 entre el Z55 y el Z65. Los determinantes sociales de la salud aparecen, por un momento, en la historia clínica, acaso fugazmente, para tratar de explicar casi todo lo demás que aparece diagnosticado con anterioridad. Los códigos Z, entendidos como un gran avance a la hora de hacer de la historia clínica una historia acorde con nuestra realidad de médicos y médicas de familia y comunidad, como el resultado del esfuerzo de lo comunitario sobre lo exclusivamente clínico. Esos mismos códigos Z, que apenas conoce nadie y que casi ni se usan, y que cuando los usamos nos sentimos parte de un grupo de iniciados, tienen también serios peligros. En primer lugar, han de ser usados con el consentimiento explícito del paciente (aunque tal vez los otros diagnósticos también deberían ser aceptados de manera explícita), quien deberá asumir que en su historia se va a reflejar ese episodio, derivado de la pobreza, cosa que no siempre hacemos. En segundo lugar, porque ponemos ese hecho, la falta de vivienda o de agua, los problemas económicos del paciente, a la vista de todos, expuesto a la interpretación que cualquiera que acceda a la historia quiera dar. Y la pobreza, queramos o no, estigmatiza, molesta, dirige su mirada hacia un lugar en el que no queremos estar y del que querríamos huir rápido. Un lugar que provoca que, de antemano, ese paciente no sea tratado igual. No ya que tendrá una morbimortalidad superior por el mero hecho de su pobreza o que, como dijera Tudor Hart20, vaya a ser peor tratado por ello, sino que, en la propia consulta, por mucho que queramos, será tratado peor: menor tiempo de consulta, menos explicaciones, actuaciones más dirigidas y menos compartidas21,22... Por eso es importante que al escribir un diagnóstico de este tipo sepamos que ello va a conllevar una mirada diferente frente a los pacientes que no tengan ese episodio en la historia. Y no decimos que no se usen los códigos Z, al contrario. Pero cuando se usen, se tenga en cuenta si ese episodio, como cualquier otro, va a servir en la historia clínica en beneficio del paciente, para conocer mejor las enfermedades ya reflejadas o las futuras, así como para ofrecer una atención diferente a la exclusivamente clínica, o si, por el contrario, le va a estigmatizar con una etiqueta que arrastrará cual Sísifo pendiente arriba.
La historia como método de coerción/control
REPERCUSIONES LEGALES/ECONÓMICAS/SOCIALES DE LA HISTORIA CLÍNICA
Este apartado y el siguiente pretenden reflejar la capacidad de la historia clínica para convertirse en una herramienta de control y coerción. Los dolores de las pacientes con episodio de fibromialgia nos parecerán más banales y propios de la enfermedad con la que alguien las etiquetó y no indagaremos mucho más. Las personas con trastorno límite de la personalidad seguro que se han cogido esa infección de transmisión sexual porque siempre hacen lo mismo y no usan protección. Aquel que tiene más de diez bajas es porque no le gusta ir al trabajo, y la próxima vez que me pida la baja lo mismo se lo pongo más difícil. El paciente que no ha venido a la consulta, y que en «Condicionantes y problemas» pone que es gitano, probablemente no haya venido justo por eso, porque ya se sabe que los gitanos no vienen a las consultas. A través de las historias y de lo que leemos y, sobre todo, cómo lo leemos, dirigimos nuestras acciones decidiendo, en ocasiones como reyes magnánimos o injustos tiranos, qué pruebas hacer, qué bajas dar o a quién volver a llamar si no nos coge el teléfono, cuando en realidad nuestro papel es otro, el de empleados públicos, servidores de lo común, que tenemos que buscar el mayor nivel de salud de nuestros pacientes y de las comunidades en las que trabajamos.
Además, volviendo al tema que nos ocupa, la historia clínica se usa como método de coerción en muchos momentos de la vida del paciente. Ejemplos hay muchos: la población que tiene acceso a la renta mínima de inserción, además de ir a los cursos y talleres obligatorios, ha de asegurar que sus hijos e hijas vayan al colegio, teniendo que acreditar en muchas ocasiones con un justificante si no han ido. El simple hecho de hacer o no un papel puede implicar perder durante varios meses esa prestación, que puede ser el único dinero que entra en una casa y que, una vez suspendida, recuperarla es toda una hazaña de semanas y semanas de trabajo administrativo. Otro: lo que escribimos desde las consultas de Atención Primaria o desde las hospitalarias puede incidir de manera determinante a la hora de prorrogar una baja o de acceder incluso a una incapacidad o minusvalía.
También, en este sentido, es importante destacar que los informes médicos son del paciente, y que, si este no lo desea, no es necesario hacer constar todas y cada una de las patologías previas. La mayoría de los pacientes agradecería que no apareciesen antecedentes como el consumo de tóxicos, las infecciones de transmisión sexual, los trastornos de salud mental, etc., porque pueden ser estigmatizantes. No se trata de borrarlos de la historia clínica, sino de que, a la hora de volcar la información en un informe, no se vuelque toda, ya que, además, en la mayoría de los casos no va a ser relevante para el informe en sí23. En algunos programas informáticos de historia clínica existe la opción de marcar estos episodios como «no imprimibles», y así se evita que aparezcan en cada volante de interconsulta o informe que emitamos.
Juicio clínico
LA CONSULTA COMO POSICIÓN DE PODER ASIMÉTRICA. JUEZ, JURADO... Y VERDUGO24
Por todo ello, es importante escribir en la historia con la vista puesta en cómo podrá usarse en el futuro. Porque, como hemos dicho, a través de la historia construimos a un paciente, un sujeto en borrador, pues no tenemos todos sus datos y apenas está esbozado, pero suficientemente útil como para trabajar sobre él, y al que, a través de los episodios, sus condicionantes sus antecedentes, dotamos de unas características que harán que los siguientes que accedan a ese personaje, que lean nuestra historia sobre ese personaje, tengan una visión del mismo u otra. Y a la vez necesitamos que la imagen que reflejamos en nuestra historia esté abierta a ser modificada, por nosotros o por otros profesionales, en función de nuevos descubrimientos, de los cambios en la biografía y las experiencias del paciente. Y, lo que es más importante, que no constituya un impedimento para que el paciente, como protagonista de su propia historia, construya nuevos relatos.
Por eso es importante lo que se escribe y cómo se escribe. Porque, al final, lo que hacemos a través de esos diagnósticos es autoimponernos un papel de juez y jurado, definiendo a través de un juicio clínico qué es lo que le pasa al paciente y estableciendo así lo que puede ser una condena o una absolución, según este hecho beneficie o no al paciente.
De lo que se trata, volviendo al comienzo del texto, es de escribir una historia donde el paciente se vea reflejado en su totalidad y que lo manifestado se acerque de la manera más fiel posible a su realidad, del modo más útil para nosotros como sanitarios. En este sentido, quizá debiéramos repensar dónde nos posicionamos con respecto a los pacientes, ya que, al fin y al cabo, nuestra finalidad última es ayudarlos. Se trata, en definitiva, de escribir un buen artículo sobre el paciente y de no olvidar, como decía Kapuscinski, que «para ser un buen periodista hay que ser, ante todo, buena persona»25. Pues igual, pero con la medicina.
Resumen
La historia clínica es una herramienta fundamental en Atención Primaria. El uso que hacemos de ella, las palabras con las que codificamos las enfermedades de los pacientes acaban conformando al paciente ante quienes acudan a esa historia en otro momento. En este artículo, intentamos dar pistas sobre cómo hacer una historia clínica respetando a los pacientes, incidiendo en errores que cometemos comúnmente y que pueden no ser beneficiosos para los pacientes ni ayudarles a tener más salud. Cómo codificar episodios de ansiedad o violentos, cómo las historias pueden ser usadas contra los propios pacientes o cómo siquiera el registrar si nos cogen el teléfono o no hace que la relación con nuestros pacientes sea de una manera o de otra. Por ello, es necesario ser muy cuidadoso para que las historias reflejen lo que nos cuentan los pacientes de la manera más fiel y respetuosa posible.
Agradecimientos
Los autores agradecen al Grupo de Comunitaria del CS Rafael Alberti y a Javier Padilla Bernáldez sus consejos y recomendaciones respecto al artículo.



Pablo 18-02-22
Muchas gracias a todos y todas por vuestros comentarios. Nuestra intención era hacernos a reflexionar sobre si lo que escribimos en las historias es justo con los pacientes y se acerca a la realidad. Solo quería hacer un par de apreciaciones: 1. No es que haya que negociar con el paciente su realidad, es que los códigos Z, por definición requieren "la expresión de una preocupación al respecto por el paciente, el acuerdo acerca de la existencia del problema y el deseo de ayuda. No depende, pues, de las condiciones objetivas socioeconómicas sino de la vivencia del paciente; el registro requiere el conocimiento de la variabilidad en dichas condiciones y de la percepción personal del paciente.", según la tabla de códigos Z que podemos ver en la página de la SEMFYC (https://www.google.com/url?sa=t&rct=j&q=&esrc=s&source=web&cd=&ved=2ahUKEwjC9vnI84n2AhU4hf0HHeATAgwQFnoECA4QAQ&url=https%3A%2F%2Fwww.semfyc.es%2Fwp-content%2Fuploads%2F2020%2F10%2FC%25C3%25B3digos-Z.xls&usg=AOvVaw0yMqAR1QrC2RR0VmlIxaFl). Con esto lo que queremos decir es que, como decimos en el artículo, son diagnósticos que adquieren mucho peso en el resto de la historia clínica una vez escritos y que pueden llevar la mirada hacia un lugar determinado (y, en ocasiones, no beneficiosa). Creemos que hay que potenciar el uso de estos códigos diagnósticos pero a la vez tenemos que saber qué significa el mostrarlos en la historia clínica a veces de manera descontextualizada. 2. Respecto a lo que dice Francisco, comentar que "mala gente que camina y va apestando la tierra", que decía Machado, obviamente la hay en las consultas (como en todas partes) y tendremos que estar avisados los demás compañeros de ellos, para tratar de protegernos. Si un paciente agrede a un compañero o compañera o sin llegar a ello su actitud es intolerable, eso ha de quedar reflejado y explicado en qué contexto ocurre. En lo que intentamos poner el foco es en que, a veces, sobre malentendidos y equívocos establecemos de manera taxativa que un paciente es de una determinada forma cuando a veces no se corresponde con la realidad. Que de un momento puntual, que tal vez podría ser explicado y entendido por nosotros, hagamos una generalización que se queda anclada en su historia es lo que ponemos en cuestión. La duda está en por qué escribimos sobre el paciente con el que tuvimos un conflicto: ¿para tratar de proteger a los demás profesionales en el futuro o para señalar con el dedo a aquel con el que discutimos llevados por el momento? Gracias de nuevo por leernos
Francisco 14-02-22
Muy interesante, anuqe a mi no me ha gustado lo de contextualizar al paciente agresivo. Ya basta de paternalismos. Nosotros tambien tenemos dignidad
Pablo 18-01-22
Me parece muy acertado el artículo, apuntando a cuestiones que muchas veces se dan por hechas o parecen superfluas... y no lo son en absoluto. Lo único... que si una persona es pobre, y creemos que anotarlo en la historia puede servir para tomar alguna decisión, no veo que haya que "negociarlo". No sé...
José Ignacio 11-01-22
¡Excelente artículo! "Se intenta contactar con el paciente y no lo consigo" una gran verdad, desde que soy consciente de ello cuando se lo escuché a Javier Padilla lo pongo en práctica. Me parecen muy necesarias este tipo de reflexiones, la forma de escribir en las historias clínicas es vital y el lenguaje que utilizamos es muy importante. Me quedan muchas dudas sobre el uso de los códigos Z, por una parte pienso que es muy necesario dejar claro que la obesidad de nuestro paciente tiene un trasfondo en determinantes de salud y que si buscamos la causa de las causas quizá sea el diagnóstico de pobreza el que conlleve la obesidad pero por otra parte entiendo la opinión que dais sobre que se tratan de diagnósticos en cierto modo estigmatizantes... reflexionaré sobre ello. Enhorabuena por el artículo =)
Sara 21-12-21
Muchas gracias por el artículo, da gusto leer sobre las pequeñas (grandes) cosas cotidianas. Me apunto algún error propio para corregirlo y me guardo la frase de Ricardo Menéndez Salmón: «Solo existimos como relato, y solo como relato tiene sentido la vida».