Caso clínico
Hombre, de 18 años de edad, procedente de Marruecos. Llegó a Melilla hace 8 meses, donde estuvo en un centro de menores hasta cumplir los 18 años. Desde hace 3 meses vive en la calle, duerme en un coche con un amigo. La semana pasada acudió a urgencias por un prurito generalizado, de predominio nocturno, y pápulas en las manos y la cara lateral de los dedos. Le diagnosticaron sarna y le pautaron permetrina al 5% tópica.
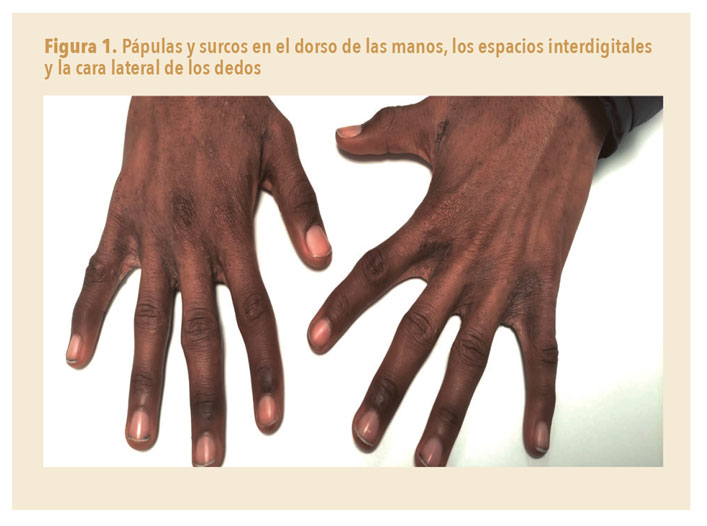
Acude a la consulta acompañado de su educador de calle por la persistencia del prurito y las pápulas (figura 1). El educador pregunta si podríamos darle el tratamiento en pastillas dado que parece que la crema no ha funcionado.
Puntos clave
- Infestación por Sarcoptes scabiei var. hominis, de transmisión exclusivamente entre humanos por contacto piel con piel prolongado (convivencia y contacto íntimo).
- Puede afectar a personas de cualquier edad, origen, condición social o hábitos higiénicos.
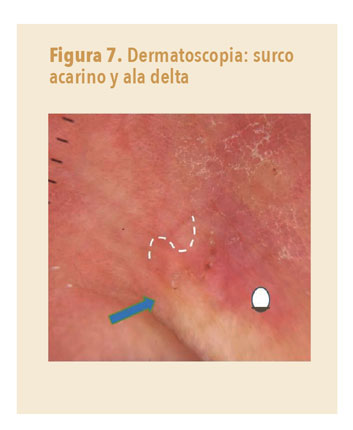
- El diagnóstico de la sarna es básicamente clínico, pero la dermatoscopia (detección de surcos acarinos con ala delta) puede ser de gran ayuda.
- El infradiagnóstico, el retraso diagnóstico y los errores en el tratamiento son frecuentes.
- No debe empezarse el tratamiento hasta asegurar la posibilidad de cumplir todas las medidas higiénicas.
- El tratamiento lo deben hacer simultáneamente todos los convivientes, también deben recibirlo todas las parejas sexuales de las 8 semanas previas al inicio de los síntomas.
- Se dispone de tres tratamientos de primera línea: permetrina tópica, ivermectina oral o bencil benzoato tópico (grado de recomendación A).
- El tratamiento «en masa» con ivermectina oral puede ser útil en brotes en instituciones.
- Antes de pensar en resistencia al tratamiento, debe descartarse el fracaso terapéutico.
Concepto
Considerada neglected disease (enfermedad desatendida), la prevalencia mundial de sarna es de 200 millones de personas. De distribución mundial, en muchos países del Sur Global, es una enfermedad endémica, con una prevalencia de hasta el 15% en la población general1.
Aunque afecta a personas de todas las edades, a nivel mundial los niños se ven afectados con mayor frecuencia.
En Europa y también en España la prevalencia de la sarna va en aumento, parece que desde el inicio de la pandemia en 2020 los casos y los brotes aumentan y se ha llegado a plantear si se trata de una sindemia. Según los datos de la Agencia de Salud Pública de Barcelona, durante el primer trimestre de 2022 se han declarado en la ciudad 28 brotes de sarna, casi tantos como en 2019 y más que los 25 de 2018. En 2021 la tendencia ya fue creciendo, con 39 brotes detectados.
Etiopatogenia
Se trata de una infestación por Sarcoptes scabiei var. hominis, parásito humano obligado. Por lo tanto, su transmisión es exclusivamente entre humanos y requiere un contacto íntimo de al menos 5-10 minutos (convivencia íntima y relaciones sexuales).
La transmisión mediante fómites es infrecuente, excepto en la sarna noruega, dado que en la sarna clásica se detectan en la piel unos 5-15 ácaros hembra en el momento del diagnóstico; sin embargo, el número de ácaros puede llegar a millones en pacientes con sarna noruega.
La infestación humana por otras variantes de S. scabiei, como la canis de los perros o la suis de los cerdos, son patologías autolimitadas y no transmisibles de persona a persona.
La sarna tiene un ciclo vital de 10-14 días, que se produce por completo en la epidermis, lugar en el que la hembra excava surcos donde deposita huevos y excrementos. Su presencia desencadena una reacción de hipersensibilidad tipo IV responsable de la clínica: prurito, pápulas, nódulos, vesículas e incluso ampollas.
Tiene un período de incubación de hasta 4 semanas, que en las reinfestaciones se reduce a 1-3 días. Debido a esta reacción de hipersensibilidad.
Diagnóstico
El diagnóstico es, básicamente, clínico y debe sospecharse ante:
- Prurito intenso de predominio nocturno: los parásitos se mueven 2,5 cm por minuto sobre la piel caliente, más de noche, por lo que produce más prurito. Típicamente respeta el polo cefálico, que puede estar afectado en niños y ancianos.
- Puede tardar en aparecer unas 4 semanas postexposición la primera vez y 24 horas si se trata de una reexposición.
- Visualización de lesiones típicas: surco, eminencias acarinas y nódulos escabióticos e inespecíficos.
- Afectación de contactos.
Lesiones específicas
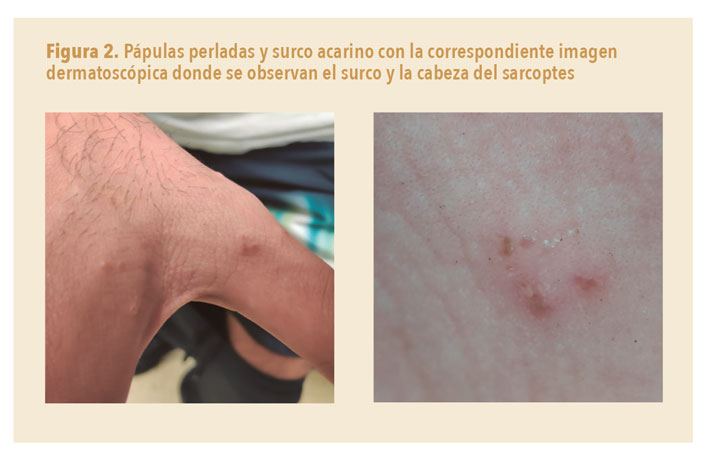
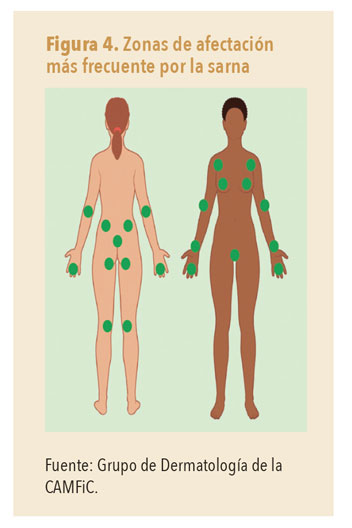
- Surco acarino: lesión lineal, en zigzag o en forma de S itálica, de 5-15 mm, que corresponde a los túneles que excava el parásito en la piel (figura 2). Para su visualización, pueden ayudar el test de la tinta (figura 3) y la dermatoscopia. Las localizaciones típicas son los espacios interdigitales, la cara volar de las muñecas, el dorso del pene y las areolas mamarias (figura 4). Es la lesión patognomónica de la sarna, pero no siempre es fácil de ver, serán de ayuda el test de la tinta y la dermatoscopia para aumentar la sensibilidad diagnóstica.
- Eminencia acarina: formación sobreelevada, unos milímetros por delante del surco. Contiene el ácaro.
- Pápula perlada: lesión reactiva que se localiza en la cara lateral de los dedos (parecidas a las de la dishidrosis, pero más pápula que vesícula; figuras 1 y 2).
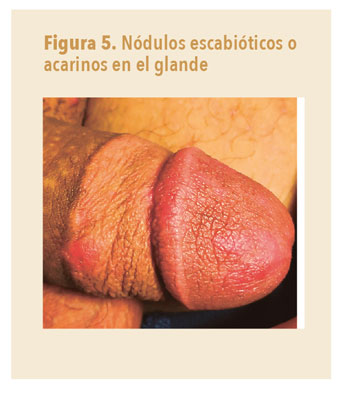
- Nódulo escabiótico (figura 5): lesión eritematosa, nódulo o papular muy pruriginosa, de predominio en el escroto, los genitales o las axilas. Puede persistir hasta 6 semanas o más postratamiento (se puede tratar con corticoides de potencia mediana). Clásicamente, los nódulos escabióticos se han considerado lesiones inespecíficas irritativas, pero algunos artículos describen la presencia de restos de ácaros en los nódulos biopsiados, de modo que pasaría a considerarse una lesión específica de sarna2.
Lesiones inespecíficas
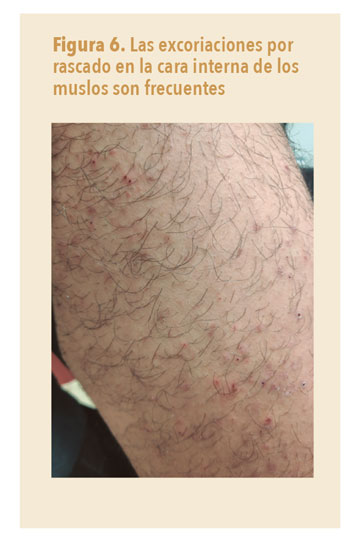
- Excoriaciones, pápulas e impetiginizaciones derivadas del rascado (figura 6).
- Nódulos postescabióticos (reacción de hipersensibilidad).
Exploraciones complementarias
El test de Muller consiste en la toma de una muestra raspando con una aguja una eminencia acarina para su observación en el microscopio. Dado que en Atención Primaria (AP) no se dispone de microscopios, y en cambio cada vez tenemos más acceso a la dermatoscopia, el test de Muller ya no se suele realizar.
La biopsia o las serologías para Sarcoptes scabiei tampoco se suelen utilizar.
Dermatoscopia
El diagnóstico de la sarna es, básicamente, clínico, pero la dermatoscopia puede ser de gran ayuda, dado que la detección de surcos acarinos con ala delta es patognomónica.
La dermatoscopia es más accesible desde AP y una técnica más fácil que la microscopía. Resulta suficientemente precisa con la experiencia apropiada. En la exploración dermatoscópica se busca un surco o túnel que excava la hembra en la epidermis, que se ve en la dermatoscopia como un camino sinuoso blanco, parecido a la estela de un barco. Y un triángulo pardusco, signo del ala delta, correspondiente a la cabeza y el pecho del ácaro al final del surco blanco (figuras 2 y 7). El abdomen del ácaro, sin embargo, es transparente y, por lo tanto, más difícil de visualizar.
El diagnóstico de certeza lo daría la visualización del surco acarino y el ala delta, sin embargo, su ausencia no descarta el diagnóstico cuando la clínica es altamente sugerente.
Exploraciones complementarias: cribado de infecciones de transmisión sexual
En personas sexualmente activas, dado que la sarna puede considerarse una infestación de transmisión sexual, debe realizarse un cribado del resto de las infecciones de transmisión sexual (ITS)3.
- Serologías del virus de la inmunodeficiencia humana (VIH) y sífilis (y antígeno de superficie del virus de la hepatitis B [HbsAg] en no vacunados).
- Según prácticas sexuales:
- Sexo oral: PCR (reacción en cadena de la polimerasa) faríngea (NG, CT)a.
- Sexo vaginal:
- Receptivo: PCR vaginal (NG, CT, MG, TV, UU)
- Insertivo: PCR orina del primer chorro (NG, CT).
- Sexo anal:
- Receptivo (incluye compartir juguetes sexuales): PCR rectal (NG, CT, MG), serología del virus de la hepatitis C (VHC).
- Insertivo: PCR orina del primer chorro.
- Sexo oroanal: PCR faríngea (NG, CT) y serología de hepatitis A (no vacunados).
Tratamiento
Prevención
El riesgo de sarna se puede reducir limitando el número de parejas sexuales y observando una higiene personal estricta cuando se vive en espacios abarrotados (por ejemplo, no compartir ropa, sábanas o toallas y evitar el contacto piel con piel). La transmisión no se previene con el uso de preservativo4. No se ha demostrado que otras medidas preventivas adicionales sean efectivas.
Estudio y tratamiento de contactos
Debe considerarse la sarna no como la enfermedad de un paciente, sino como la de una población o grupo. Todos los convivientes deben hacer el tratamiento de forma imprescindible simultáneamente3, dentro de las mismas 24 horas; también deben recibir tratamiento todas las parejas sexuales de las 8 semanas previas al inicio de síntomas (grado de recomendación C).
En función de la ocupación laboral del caso índice (personal de residencias, hospitales, pisos de acogida, guarderías...), se deberá contactar con la Agencia de Salud Pública para que se establezca si hay riesgo laboral4 y qué medidas se deben establecer si es así.
También debe declararse el brote cuando afecta a niños pequeños y se deben estudiar los contactos escolares.
Medidas no farmacológicas
Antes de hacer cualquier tratamiento, hay que cerciorarse de que todas las medidas se van a poder realizar correctamente, que el tratamiento se puede aplicar de forma sincrónica a todos los convivientes y que se ha entendido todo y se dispone de material escrito de apoyo (ver anexo 1).
Los ácaros pueden sobrevivir fuera del cuerpo humano hasta entre 2 y 4 días.
La transmisión a través de textiles como sábanas, mantas o ropa es posible, aunque es menos frecuente en la sarna común, dada la rápida disminución de la infecciosidad fuera de la piel, el pequeño número de ácaros y el lento avance de estos. La recomendación de higienizar los fómites puede ser poco práctica, y se cuestiona su utilidad, dada la dificultad de realización5. En un estudio se encontró una baja probabilidad de transmisión de la parasitosis: menos del 3% de los individuos expuestos a la ropa personal o ropa de cama de pacientes con escabiosis desarrollaron la enfermedad3. En estudios realizados de administración en masa de ivermectina oral, sin medidas higiénicas específicas, se han descrito resultados superiores al tratamiento tradicional con permetrina tópica y medidas higiénicas tradicionales5,6.
Aun así, las medidas no farmacológicas siguen siendo de obligado cumplimiento en todas las guías, así como no empezar el tratamiento hasta asegurarlas, sobre todo teniendo en cuenta las altas tasas de fracaso terapéutico y de reinfestación actuales1,3,5.
Por el contrario, en pacientes con sarna noruega las medidas de higienización deben extremarse, dada la altísima cantidad de ácaros presentes en el huésped.
Se recomienda evitar el contacto con la piel de la ropa, ropa de cama u otros artículos potencialmente contaminados (por ejemplo, animales de peluche) durante un período superior a 48 hora (mejor 72 horas, según las recomendaciones de los CDC [Centers for Disease Control and Prevention]).
Una alternativa podría ser introducir estos artículos en un congelador a -10 °C más de 5 horas.
Desinfectar superficies textiles (colchones, sofás, sillas...) con lejía o aislarlas con plástico.
La ropa, la ropa de cama, las toallas y otros artículos deben lavarse a máquina (a 50 °C o más), limpiarse en seco. Lo que no pueda lavarse puede cerrarse y almacenarse en una bolsa de plástico durante al menos 1 semana (grado de recomendación C)1.
Tratamiento farmacológico
Desde 2017, la guía europea de tratamiento de la escabiosis1 recomienda tres posibles tratamientos de primera línea (grado de recomendación A):
- Permetrina tópica al 5%.
- Ivermectina oral en dosis de 200 µg/kg.
- Benzil benzoato tópico al 25%.
Los tres son tratamientos escabicidas pero no ovocidas, por lo que deberán repetirse al cabo de 1 semana para eliminar los parásitos aún inmaduros de los huevos que hayan quedado tras el tratamiento.
Esto debe hacerse tanto en el caso índice como en los contactos asintomáticos, dado que se trata de un tratamiento precoz de la infestación (durante el período de incubación) y no de un tratamiento profiláctico o preventivo.
Tratamiento tópico: permetrina al 5%
La terapia tópica con permetrina al 5% se considera de primera línea (grado de recomendación A).
De elección en el embarazo y la lactancia.
Puede tener varias dificultades a la hora de asegurar un correcto cumplimiento7. En estudios recientes se ha detectado que hay una baja adherencia terapéutica y existen errores de aplicación que pueden ser motivo de fracaso terapéutico. No debe confundirse el fracaso terapéutico con la resistencia al tratamiento.
Para asegurar un correcto cumplimiento, debe explicarse muy bien cómo aplicar la crema.
Posología: una aplicación por la noche después de una ducha con agua tibia y cortarse las uñas (el ácaro se puede acantonar debajo). Mantenerla durante toda la noche y retirarla a partir de las 8-14 horas con una nueva ducha. Se recomienda que la temperatura del agua no sea muy caliente para evitar la exacerbación del prurito en la piel.
No debe confundirse el fracaso terapéutico con la resistencia al tratamiento
Si se lavan las manos después de aplicar la crema, o los genitales tras ir al baño durante la noche o antes de las 8 horas de la aplicación, será necesaria una nueva aplicación de permetrina en la zona lavada.
Se aconseja dormir con ropa y sábanas limpias (ver medidas no farmacológicas) y volver a cambiar la ropa y las sábanas tras la ducha de la mañana.
Todos los convivientes deben hacer el tratamiento simultáneamente3, durante las 24 horas, y también deben recibir tratamiento todas las parejas sexuales de las 8 semanas previas al inicio de los síntomas (grado de recomendación C).
Durante las 24 horas posteriores al tratamiento se deben evitar las relaciones sexuales, los niños no deben acudir al colegio, y en los adultos, en función del tipo de trabajo, valorar la baja laboral desde el diagnóstico hasta 24 horas después del primer tratamiento.
Repetir una segunda aplicación a los 7-14 días para eliminar todos los ácaros.
En casos resistentes o brotes epidémicos, valorar el tratamiento con ivermectina oral.
Embarazo y lactancia
La permetrina se considera un fármaco seguro para mujeres embarazadas, en lactancia materna y lactantes mayores de 2 meses (grado de recomendación B).
En mujeres lactantes, su aplicación tópica sobre las mamas podría provocar riesgo de ingestión por parte del lactante. La ficha técnica del fármaco (AEMPS, Agencia Española de Medicamentos y Productos Sanitarios) indica que se debe considerar la posibilidad de interrumpir temporalmente la lactancia o aplazar la toma del medicamento. En cualquier caso, resulta esencial lavar las mamas, de forma escrupulosa, previamente a las tomas.
Tratamiento tópico: bencil benzoato al 25%
Recientemente incluido por la Organización Mundial de la Salud (OMS) entre los medicamentos esenciales, inhibe el aparato respiratorio del parásito.
Modo de aplicación: aplicar 2 o 3 días seguidos en la piel, como la permetrina, y repetir la misma pauta 7 días después.
En menores de 12 años se recomienda diluir el tratamiento con loción de bencilo benzoato8 (tabla 1):
- No aplicar sobre la piel lesionada (riesgo de absorción sistémica), la cara o las mucosas.
- Puede provocar: sensación de quemazón; eczema en caso de aplicaciones repetidas; convulsiones en caso de absorción transcutánea importante: raramente; reacciones de hipersensibilidad.
- Evitar el contacto con los ojos. En caso de contacto accidental, lavar con abundante agua.
Es seguro en el embarazo y la lactancia (lavar las mamas antes de la toma y reaplicar tras esta) y en menores de 2 meses.
Otros tratamientos tópicos alternativos
- Loción acuosa de malatión al 0,5% (grado de recomendación C).
- Loción de ivermectina al 1%: es tan efectiva como la crema de permetrina al 5% (grado de recomendación A).
- Azufre precipitado al 6-33% en forma de crema, ungüento o loción.
- Queratolítico con acción escabicida es el antiescabótico más antiguo en uso (grado de recomendación A).
- Fórmula magistral: azufre precipitado al 10%, emulsión O/W (de aceite en agua) o loción fluida c.s.p. 200 mL.
- Aplicar 3 noches consecutivas y, si es necesario, repetir en 7-14 días1. Se pueden aplicar y lavar 24 horas después.
- Se utiliza principalmente en mujeres embarazadas.
- Uso limitado porque suele causar irritación, tiene un olor desagradable y mancha la piel y la ropa.
- Las piretrinas sinergizadas están disponibles como una preparación de espuma en algunos países y son tan efectivas como la crema de permetrina al 5% (grado de recomendación B).
El lindano al 1% se ha retirado de las guías clínicas y su uso se desaconseja debido a su neurotoxicidad. Contraindicado en menores de 2 años y embarazadas.
Tratamiento con ivermectina oral
Antiparasitario alternativo a la permetrina tópica también de primera línea (grado de recomendación A).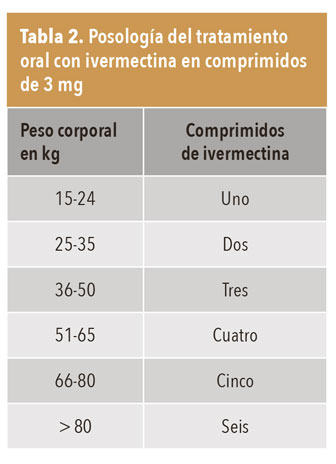
Ivermectina (oral: 200 µg/kg 2 dosis). Desde mediados de 2021 está disponible en el mercado con dosificación de 12 mg (4 comprimidos de 3 mg; tabla 2). Aprobada por la OMS en adultos y niños con peso superior a 15 kg.
Por lo general, es un fármaco bien tolerado, con efectos adversos leves (síntomas gastrointestinales, eczemas, parestesias y cefalea) y autolimitados9.
Su mecanismo de acción paraliza el sistema nervioso del ácaro produciéndole la muerte al parásito, pero no a sus huevos. En humanos no atraviesa la barrera hematoencefálica.
Es de metabolización hepática a través del citocromo P450, por lo que se deben tener en cuenta las posibles interacciones con fármacos que se metabolizan por la misma vía.
En el caso de infecciones parasitarias subcutáneas (estrongiloidiasis, filariasis o gnatostomiasis), la muerte de las larvas por acción de la ivermectina puede provocar reacciones de tipo alérgico. Por este motivo, el tratamiento con ivermectina está contraindicado, en general, en pacientes procedentes de zonas endémicas de loasis (África occidental: de Guinea a Angola y desde el Golfo de Guinea hasta Uganda), dado que la eliminación del parásito puede producir en pacientes con alta carga de microfilarias en sangre el riesgo de reacción sistémica grave (por la rápida muerte de las microfilarias), con encefalopatía o meningoencefalitis (por la migración ectópica al sistema nervioso central).
En altas dosis, presenta riesgo de toxicidad embrionaria en animales (categoría C de la Food and Drug administration [FDA]). Según una revisión sistemática de 202010, todavía existe insuficiente evidencia sobre el perfil de seguridad de la ivermectina durante el embarazo. En España no está autorizado su uso durante el embarazo y la lactancia.
Requiere dos dosis separadas por 7 días, puesto que no es un tratamiento ovicida y una sola dosis en monoterapia tiene una eficacia significativamente inferior.
Fármaco de elección en brotes en instituciones o comunidades de alta prevalencia.
Se define como brote institucional: dos o más casos de escabiosis clásica o de un caso de sarna noruega en el mismo ambiente y relacionados temporalmente. A menudo existe un retraso diagnóstico y terapéutico. Es necesario realizar un tratamiento coordinado y simultáneo y declarar el brote a la Agencia de Salud Pública para trabajar coordinadamente.
Se ha visto que el tratamiento «en masa» (mass treatment, tratamiento comunitario de todos los individuos, independientemente de su condición de infestado, contacto o sano) de la ivermectina oral puede tener ventajas frente al tratamiento tópico y ha demostrado ser altamente efectiva. Se recomienda en comunidades con prevalencia de más del 10%. Existe un ensayo clínico3,11 que describe menor prevalencia a largo plazo de escabiosis y de complicaciones como impétigo en comunidades tratadas con la administración en masa de ivermectina versus tratamiento con permetrina.
Se puede prescribir como fórmula magistral en jarabe para niños o personas con problemas de deglución:
- Ivermectina 0,2 mg por cada kilo de peso.
- Jarabe simple al 50%.
- Solución de carboximetilcelulosa al 1% c.s.p. 30 mL (+/- esencia de fresa).
Tratamiento coadyuvante
- Antihistamínicos (en caso de prurito), hasta que ceda el prurito.
- Corticoides tópicos u orales (en caso de sensibilización).
- Inyecciones intralesionales de los nódulos con corticoides (si persisten nódulos pruriginosos).
- Antibióticos tópicos/orales (si impetiginización).
Evolución esperada, ¿Cuándo tenemos que pensar en resistencias?
Una vez hecho el tratamiento (dos dosis), se debe citar a los pacientes a las 2 semanas para hacer una exploración física y descartar la aparición de nuevas lesiones, y seguir cada 2 semanas hasta la resolución completa.
No se debe asumir resistencia al tratamiento sin descartar antes fracaso terapéutico. Entre las posibles causas de fracaso terapéutico se deben descartar:
- En niños: chuparse los dedos o manos.
- Lavarse las manos o genitales antes de 8 horas de la aplicación del tratamiento.
- Aplicar incorrectamente o insuficientemente la crema.
- Uso de corticoides tópicos simultáneamente durante el tratamiento.
- Contacto continuado con personas infestadas: reinfestación.
- Error diagnóstico.
- Resistencia al tratamiento.
Otro motivo que puede llevar a asumir erróneamente resistencia al tratamiento es hacer el control postratamiento demasiado pronto, dado que el prurito, ocasionado por reacción de hipersensibilidad, puede perdurar unas semanas, los nódulos escabióticos pueden persistir más de 6-8 semanas postratamiento, en la dermatoscopia el signo del ala delta (cabeza del sarcoptes) se puede observar en el surco acarino hasta que se hace el recambio epidérmico (40-50 días).
Por lo tanto, no se debe diagnosticar de sarna resistente sin esperar a que pasen 4 semanas (entre 2 y 4 en función de las diferentes guías) para que resuelva la reacción de hipersensibilidad, asegurar que todos los convivientes han hecho el tratamiento y llevado a cabo las medidas no farmacológicas, y descartar que pueda haber reinfección.
Cuando el prurito persiste más allá de las 4 semanas, puede ser por varios motivos. No tratar de nuevo sin tener en cuenta todas las causas:
- Persistencia de sarcoptes.
- Tratamiento incorrecto (incluye falta de medidas higiénicas o no tratamiento de contactos).
- Resistencia al tratamiento.
- Dermatitis irritativa o alérgica por los tratamientos.
- Reinfestación.
- Diagnóstico incorrecto.
- Delirium parasitorum (delusión parasitaria).
Formas especiales: sarna costrosa
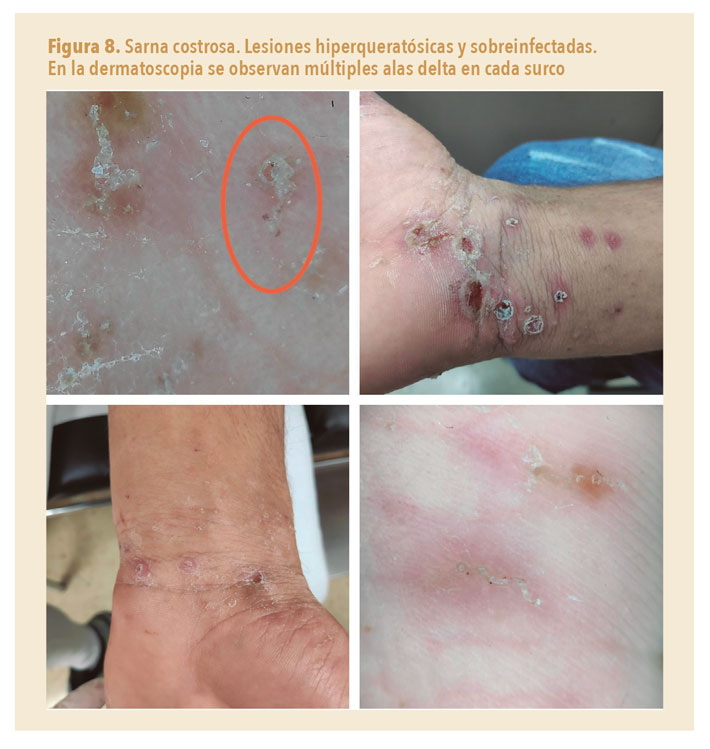
Conocida como sarna noruega, la sarna costrosa predominantemente ocurre en pacientes inmunodeprimidos, con comorbilidades (diabetes, insuficiencia renal en hemodiálisis...), desnutridos o institucionalizados. Especialmente en personas con deterioro cognitivo grave o deterioro grave (paresia o paraplejía)3.
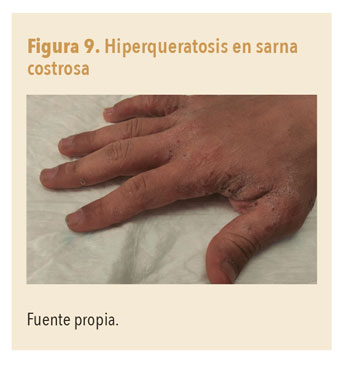
La presentación clínica difiere de la sarna común, presentando hiperqueratosis difusa, e incluso costras gruesas, sobre una base eritematosa, descamación y frecuentemente hiperqueratosis palmoplantar y afectación de las uñas (figuras 8 y 9). Puede afectar al polo cefálico.
 Dada la respuesta inmunitaria celular reducida en estos pacientes, el prurito típico puede ser leve o incluso ausente.
Dada la respuesta inmunitaria celular reducida en estos pacientes, el prurito típico puede ser leve o incluso ausente.
La infestación muy agresiva se caracteriza porque los ácaros se reproducen sin inhibición, de modo que se pueden encontrar hasta millones de sarcoptes en la piel. Por lo tanto, es altamente contagiosa, e incluso un contacto breve con la piel o fómites puede conducir a la infestación. Aquí las medidas no farmacológicas serán especialmente importantes.
El tratamiento es triple: tópico, oral y medidas higiénicas.
Oral: ivermectina 0,2 mg/kg. Según la gravedad clínica, se indican más o menos dosis:
- 3 dosis: 200 µg/kg los días 1, 2 y 8.
- 5 dosis: 200 µg/kg los días 1, 2, 8, 9 y 15.
- 7 dosis: 200 µg/kg los días 1, 2, 8, 9, 15, 22 y 29.
Tópico: permetrina al 5% cada noche durante 7 días, y posteriormente dos veces por semana hasta la resolución clínica.
Tratar simultáneamente los contactos, llevar a cabo medidas higiénicas estrictas y limpieza de fómites.
Derivación o coordinación con la Agencia de Salud Pública
La escabiosis no es una enfermedad de declaración obligatoria, aunque sí se aconseja comunicar los brotes (dos o más casos en una unidad de convivencia), porque esto ayudará a su abordaje (mediación, asegurar la posibilidad de cumplimiento de medidas no farmacológicas, establecer un plan de actuación...).
También se aconseja comunicar aquellos casos en que el entorno laboral supone un peligro para el trabajador o al revés (escuelas de educación infantil, centros sociosanitarios...).
El coste del tratamiento es elevado (unos 100-140 euros en una familia de 3-4 miembros sin contar el aumento de la factura de la luz, y la compra de materiales para las medidas no farmacológicas), y en ocasiones se requerirá de trabajo coordina-do con la Agencia de Salud Pública y también con servicios sociales.
a NG: Neisseira gonorrhoeae, CT: Chlamydia trachomatis, MG: Mycoplasma genitalium, TV: Trichomonas vaginalis, UU: Ureaplasma urealiticum.





Alba 06-02-23
Aqui os dejo el enlace al tríptico en castellano https://www.fundacionap.org/manager/uploads/triptico-sarna-fap.pdf gracias al CAMPUS FAP, la plataforma de formación on line de la Fundación de Atención Primaria, formación avalada por los más de 20 años de experiencia en la actualización de profesionales de la salud en atención primaria https://www.fundacionap.org/
Alba 06-02-23
Buenas, el tríptico en castellano: https://api.fundacionap.org/qr/112 Saludos
Francisco Javier 04-02-23
Hola, muy interesante el tema pero, por favor, facilitadnos el enlace al tríptico en castellano, como ya sugirió la compañera... A día de hoy, sigue sin estar traducido. Gracias.
Alba 06-09-22
Hola Mª Eugenia, gracias por tu comentario. Esperamos que el tríptico este traducido al castellano próximamente. Un saludo, Alba Martínez
Mª Eugenia 04-09-22
Hola buenas tardes, si siguen apareciendo casos de sarna desgraciadamente. Y una sugerencia en el tríptico realizado y que seria bueno tener, que también estuviera en castellano, Gracias