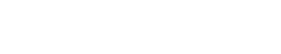Introduccción
El temblor es un movimiento involuntario, rítmico y oscilatorio de una parte del cuerpo1, causado por contracciones alternas de músculos agonistas y antagonistas2,3. La existencia de un ciclo regular en el movimiento lo diferencia de otros trastornos del movimiento como la corea (actividad inquieta e irregular que parece fluir de un área a otra) y los tics (movimientos estereotipados breves, complejos, repetidos, bajo algún control voluntario)4. Es el trastorno del movimiento más frecuente en la práctica clínica5,6. Los tipos de temblor que con más frecuencia se ve en la consulta de Atención Primaria (AP) son: el temblor fisiológico exagerado, el temblor esencial (TE) y el parkinsoniano7,8, siendo todos más frecuentes en personas de edad avanzada.
La prevalencia es difícil de valorar, especialmente en el caso del TE, porque una parte de los pacientes no lo consultan, por lo que se cree que está infradiagnosticado. Se estima que padecen TE entre un 0,4 y un 3,9% de la población general9. En España, el estudio poblacional NEDICES obtuvo una prevalencia de TE del 5% en ancianos10. Otro metanálisis estimó una prevalencia global del 6,3% en mayores de 60 años11,12.
En cualquier caso, es un problema frecuente, que a menudo comienza en personas en edad laboral y que puede progresar hasta afectar al empleo. Los efectos emocionales pueden ser más significativos que las discapacidades físicas; los pacientes pueden desarrollar vergüenza social e incluso depresión11.
Una pronta identificación y tratamiento del temblor patológico, aunque no modifican la enfermedad, pueden suponer una mejora precoz en la calidad de vida.
¿Cómo se clasifica?
A lo largo del tiempo los temblores se han categorizado de diferentes maneras, una tarea difícil debido a la superposición de características clínicas y etiologías2. La distinción más común se basa en las condiciones que lo desencadenan, por ejemplo, reposo o actividad, aunque también ayudan al diagnóstico otras características clínicas, como la frecuencia y la distribución corporal2,3,13. En 2018, la Sociedad Internacional de Parkinson y Trastornos del Movimiento estableció un esquema de clasificación clínico y etiológico1, que proporciona un marco sobre el cual se pueden definir los síndromes de temblor, y propone una clasificación en dos ejes (tablas 1-3). El eje 1 (clasificación clínica) hace referencia a las manifestaciones clínicas (historial médico, características del temblor, signos asociados y exploraciones complementarias) y el eje 2 a la etiología (genética, adquirida, idiopática), clasificación etiológica.
Es importante destacar que un síndrome puede tener múltiples etiologías, y una etiología particular puede producir múltiples síndromes clínicos1,2,13. El enfoque desde dos ejes fue diseñado para facilitar la recopilación de los datos clínicos que aportan información importante en pacientes con temblor y para servir como herramienta para el diagnóstico clínico y la investigación1.
Condiciones de activación. Desencadenantes
Las condiciones de activación que dan lugar a un temblor son una característica distintiva clave2.
1. Temblor de reposo
Aparece en una parte del cuerpo que está completamente apoyada, relajada y no se activa de forma voluntaria1,2,7, suele fluctuar en amplitud, puede aparecer y desaparecer, generalmente en estadios iniciales es intermitente2,7,14. Típicamente, aumenta con la ansiedad, el estrés, la distracción mental (como contar hacia atrás),1,6,15 o cuando se realiza movimiento con otra parte del cuerpo. Casi siempre disminuye o desaparece durante los movimientos voluntarios2,15, aunque puede reaparecer tan pronto como la parte del cuerpo asume una nueva postura de descanso o antigravedad, fenómeno denominado «temblor reemergente»1,2; en este caso interferirá en el uso de utensilios, y otras posturas o movimientos intencionados, siendo más discapacitante que el temblor de reposo puro, que principalmente supone un problema estético2.
2. Temblor de acción
Ocurre durante cualquier contracción voluntaria de los músculos esqueléticos1,2: al realizar un movimiento voluntario (temblor cinético), al intentar sostener una parte del cuerpo contra la gravedad, sin hacer movimiento (temblor postural), durante una contracción muscular realizada contra un objeto estacionario rígido (temblor isométrico). Los tipos de temblor cinético se describen en la tabla 3.
Síndromes de temblor
Algunos signos y síntomas del eje 1 coexistirán con tanta frecuencia que se sugiere un síndrome clínico específico. Los síndromes de temblor que con más frecuencia se ven en la consulta de AP son los siguientes.
1. Temblor de reposo
Las causas más frecuentes son la enfermedad de Parkinson (EP) y el parkinsonismo inducido por fármacos, aunque también puede aparecer en otras patologías que tienen de forma predominante temblor de acción grave, como la enfermedad de Wilson, el TE severo, la esclerosis múltiple, y otros síndromes cerebelosos o extrapiramidales2.
-
Enfermedad de Parkinson
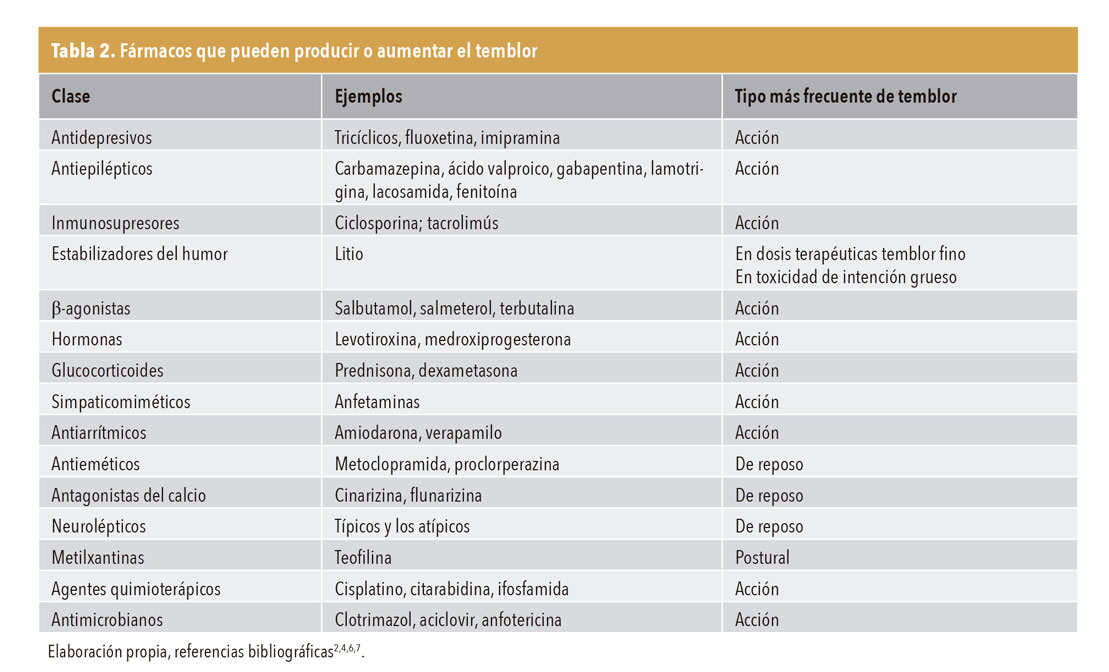
Es una enfermedad neurodegenerativa que se caracteriza por temblor, rigidez y bradicinesia16. Suele aparecer a partir de los 60 años. El temblor es de reposo, de frecuencia baja, generalmente comienza en un lado, en la mano (contar monedas), y posteriormente se extiende a los brazos, piernas y mandíbula, pero manteniendo la asimetría (tabla 4). Según progresa la enfermedad, puede hacerse reemergente (ver en AMF. «A propósito de un caso. Enfermedad de Parkinson»).
2. Temblor de acción
-
Temblor fisiológico
En las personas sanas las extremidades y la cabeza, cuando no están apoyadas, presentan un ligero temblor, denominado temblor fisiológico, que generalmente no suele ser visible, ni sintomático a menos que se exacerbe por diversos factores; en este caso, estaríamos ante un temblor fisiológico aumentado (tabla 4). Entre los factores que pueden exacerbar el temblor fisiológico se encuentran: ansiedad, nerviosismo, miedo, fatiga muscular, falta de sueño, ejercicio, exposición social, algunas enfermedades que aumentan el estado adrenérgico (tirotoxicosis, hipoglucemia, abstinencia de alcohol y opioides, fiebre, feocromocitoma, sustancias (nicotina, cafeína, drogas [anfetaminas, cocaína]) o fármacos que aumentan la actividad adrenérgica (agonistas betaadrenérgicos, inhibidores selectivos de la recaptación de serotonina, antidepresivos tricíclicos, xantinas, etc.)1,2. Es un temblor postural o cinético, de mínima amplitud, y frecuencia rápida7, que desaparece cuando se elimina la condición que lo aumenta.
El temblor fisiológico aumentado es la causa más habitual de temblor de acción2.
-
Temblor esencial
De forma característica, es un temblor, en las extremidades superiores, postural y cinético bilateral y simétrico, de frecuencia 6-12 Hz (mayor frecuencia a menor edad del paciente) (tabla 4).
En un porcentaje de los casos tiene un componente familiar (herencia autosómica dominante)2,8,12,15. Puede aparecer a cualquier edad, aunque la presentación tiene dos picos: uno en la adolescencia y otro en mayores de 50 años, siendo este último más frecuente. Afecta a las extremidades superiores, se hace más evidente al hacer maniobras como la de dedo-nariz. Puede acompañarse o no de temblor en otras partes del cuerpo, como la cabeza o la voz. Pero no afecta a la cabeza ni a la voz de forma aislada y es raro en las piernas.
Su curso es lentamente progresivo. Generalmente, comienza en los brazos y posteriormente afecta a la cabeza; lo contrario debe hacer buscar otro diagnóstico. Puede empeorar con la ingesta de cafeína, fatiga7, estrés, ansiedad o factores emocionales5,12. Pequeñas cantidades de alcohol (de 30 a 60 g) pueden aliviarlo temporalmente7, pero no es muy sensible, ni específico2.
No se acompaña de rigidez, bradicinesia, inestabilidad, signos que sugieren parkinsonismo, ni de alteraciones conductuales (como puede ocurrir en la enfermedad de Wilson), y no se asocia a otros signos o síntomas neurológicos.
El diagnóstico se basa en la anamnesis y la exploración física. Se han definido diferentes criterios de ayuda al diagnóstico, pero nosotros, por su sencillez, sugerimos los de la Sociedad Americana de Trastornos del movimiento y Parkinson (tabla 5)1.
-
Temblor inducido por fármacos o sustancias
Existe una larga lista de sustancias que pueden aumentar o producir temblor, que se clasifican en: fármacos, drogas de abuso e intoxicaciones6.
- Fármacos
Son causa frecuente de temblor en la práctica clínica. Predisponen a padecerlo: la edad avanzada, la comorbilidad (insuficiencia renal o hepática), la polifarmacia4, las interacciones medicamentosas, el daño cerebral estructural, así como los trastornos del estado de ánimo. Suele ser temblor postural, aunque puede ser de reposo o intencional. La forma más común es el temblor fisiológico aumentado.
Algunas características sirven para diferenciarlo de otras formas de temblor de acción, como la asociación temporal con el inicio de la medicación, que suele ser dosis dependiente, y que, una vez que la dosis del fármaco está estable, el temblor no suele aumentar, en contraste con el TE o el de la EP, que empeoran progresivamente con el tiempo. En la mayoría de los casos desaparece al discontinuar el tratamiento. La afectación de la cabeza no es característica13.
Entre los medicamentos (tabla 2), se incluyen, inmunosupresores como ciclosporina, agonistas de los receptores beta, teofilina, antidepresivos, litio, tiroxina, amiodarona6,11. En algunos casos, como con los bloqueadores de los receptores de la dopamina, el temblor puede persistir después de su retirada o ser indicativo de un efecto por la retirada (opiáceos, benzodiazepinas).
- Drogas de abuso
Alcohol, nicotina, anfetaminas, cafeína, drogas excitantes (cocaína)6,11. Por su frecuencia, cabe profundizar en las características del temblor asociado a alcohol. En el síndrome de abstinencia por consumo crónico, además de alucinaciones visuales, se produce hiperactividad motora con un temblor postural6 rápido, bilateral, similar al TE, que mejora al reiniciar la ingesta alcohólica, o con benzodiazepinas. El alcoholismo crónico puede producir temblor cerebeloso (temblor de intención)6.
- Intoxicaciones
Puede ser un signo en las intoxicaciones por mercurio, monóxido de carbono, manganeso, arsénico y fósforo.
3. Temblor funcional
Previamente conocido como psicógeno, afecta sobre todo a mujeres, y a cualquier parte del cuerpo, pero con frecuencia se observa en los brazos y las piernas. En el brazo se produce en la muñeca, preservando por lo general los dedos1. Suele tener un comienzo abrupto, curso estático, con períodos de remisión espontánea7. Puede aparecer en reposo, o ser posicional, cinético, o en las tres situaciones4.
Las características clave son: variabilidad en cuanto a la amplitud, dirección y frecuencia del temblor, así como un inicio abrupto; distracción (hay una disminución o cesación del temblor cuando se realizan tareas voluntarias, como golpear los dedos de la otra mano); sugestión (el examinador puede inducir el temblor con ciertos estímulos), y asociación con somatizaciones2,4,13. En personas con patología psiquiátrica, se debe ser cauteloso al atribuirlo a esta sin descartar primero otras causas de temblor2,14.
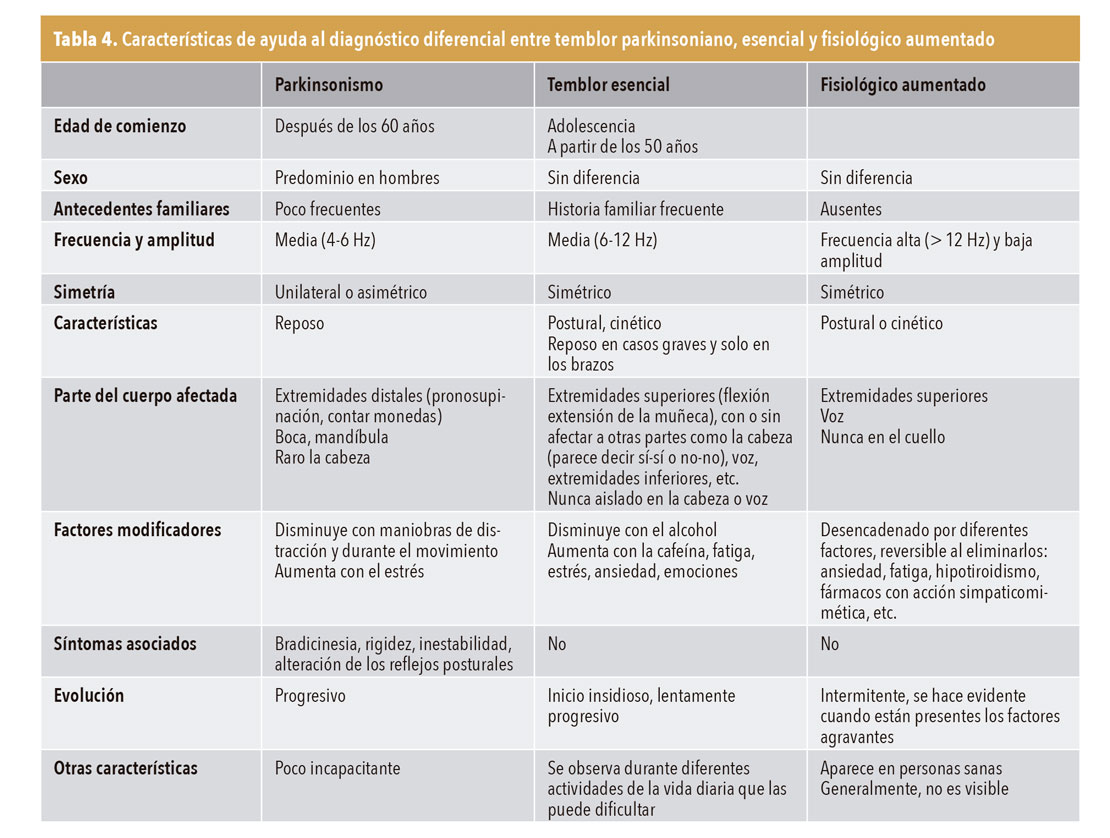
4. Otros síndromes de temblor poco frecuentes
En las tablas 5 y 6 se describen las características de algunos síndromes de temblor que tienen una prevalencia baja, por lo que son una patología infrecuente en las consultas de AP.
¿Cómo se diagnostica?
El diagnóstico se basa en la anamnesis y el examen físico, y en ocasiones pueden ser de utilidad determinadas pruebas complementarias (grado de recomendación C)6-8,11.
Anamnesis
-
Antecedentes
Neurológicos: médicos, quirúrgicos traumáticos (craneoencefálicos) o episodios neurológicos previos que sugieran enfermedad desmielinizante).
No neurológicos: enfermedades tiroideas, hepáticas, antecedentes psiquiátricos (depresión, psicosis, trastornos conductuales)15.
-
Hábitos
Consumo de cafeína, abuso de drogas, ingesta excesiva de alcohol o su abstinencia7,13.
-
Medicación
Se revisará la medicación actual, y el tratamiento previo, así como los cambios recientes en la dosis o la retirada.
-
Antecedentes familiares
De temblor y de otros trastornos neurológicos7 (EP, ataxia o neuropatías periféricas que pueden tener un componente hereditario)4.
-
Edad de inicio
Si es por debajo de los 50 años, orienta a TE. Si comenzó más tarde, puede ser TE o EP8. En menores de 40 años, pensar en enfermedad de Wilson.
-
Evolución temporal
Un inicio agudo orienta a una lesión estructural15, por ejemplo un ictus8, medicación, tóxicos o psicógeno7. Si comienza y se detiene abruptamente4, orienta a temblor psicógeno. Un curso estático o muy lentamente progresivo sugiere TE4,5, y si es más progreso, EP.
- Síntomas asociados: se valorarán otros síntomas
- La intolerancia al calor, las palpitaciones o la pérdida de peso son sugestivos de hipertiroidismo4,5,13.
- Si ocurre 3 o 4 horas después de comer, sugiere hipoglucemia.
- Asociado a sensación de asfixia, opresión en el pecho y el corazón acelerado puede indicar un trastorno de pánico.
- El temblor de manos, los trastornos del sueño, la irritabilidad, la sudoración, las náuseas y la dificultad para concentrarse pueden indicar abstinencia de benzodiazepinas6.
- Las alteraciones del habla, la pérdida de destreza manual2, los cambios en la movilidad y el equilibrio son característicos de la EP5.
- Los cambios cognitivos y alucinaciones visuales sugieren demencia con cuerpos de Lewy.
Características del temblor
- ¿Qué parte del cuerpo tiembla?:
- Algunas asociaciones para tener en cuenta son las siguientes:
- El temblor de cabeza aislado sugiere TE o distonía cervical4.
- En la mandíbula o músculos faciales en reposo, es más común EP2,6,11,15.
- De la voz, muy sugestivo de EP.
- En la mano (patrón contar monedas), característico de EP.
- Algunas asociaciones para tener en cuenta son las siguientes:
- ¿Es simétrico?
- Asimétrico o unilateral es típico de EP7, pero también en el temblor distónico4.
- Bilateral y simétrico con la acción sugiere una causa sistémica, trastorno metabólico o efecto farmacológico11.
- ¿En qué circunstancias aparece? Ayuda a clasificarlo en reposo o acción5.
- ¿Cambia en alguna circunstancia? Deben investigarse factores precipitantes, agravantes o de alivio, tales como cafeína, alcohol, medicación, ejercicio, fatiga o estrés2.
- ¿Qué discapacidad ocasiona? Se valora qué tareas específicas dificulta, cómo interfiere en la vida diaria, en el trabajo y si ocasiona vergüenza social4.
Exploración física
Se debe hacer una exploración física general, un examen neurológico completo (estado mental, función motora y sensitiva, marcha, reflejos, pares craneales, función cerebelosa) y un examen detallado del temblor.
- Exploración física general
Buscando signos de las patologías que se pueden asociar a temblor. Con especial atención al aparato respiratorio (descartar neumopatías crónicas), el cardíaco (taquicardia), digestivo (patología hepática), tiroides (nódulos, bocio, exoftalmos), o si presenta estigmas de alcoholismo crónico, incluyendo arañas vasculares, ginecomastia, hepatomegalia5,6,15.
- Exploración neurológica
- Examen del habla:
- Presencia de disartria, temblor, disfonía, etc.
- Pares craneales:
- Nistagmos en enfermedades cerebelosas, limitación de la mirada vertical en parálisis supranuclear
- Tono muscular:
- Puede haber hipertonía en la EP, las enfermedades cerebelosas y en el temblor psicógeno, aunque este caso disminuye con la distracción.
- Postura:
- Cualquier postura involuntaria que se asocie con temblor debería plantear la posibilidad de un temblor distónico2.
- Marcha: puede ser orientativa:
- Temblor esencial: generalmente es normal.
- EP: pequeños pasos, bradicinesia y disminución del braceo.
- Trastornos cerebelosos: atáxica y amplia.
- Neuropatía periférica: en segador o pie equino.
- Temblor funcional: marcha con cualidades histriónicas.
- Reflejos, fuerza y sensibilidad:
- En búsqueda de datos de neuropatía periférica.
- Signos cerebelosos.
- Ataxia o incoordinación.
- Examen del habla:
- Exploración del temblor.
- De forma general, el examinador debe valorar13:
- Si el movimiento es regular, recurrente y oscilatorio (diagnóstico diferencial con otros trastornos del movimiento).
- Las partes del cuerpo afectadas.
- La simetría.
- Si hay reemergencia.
- La respuesta a la distracción.
- La frecuencia del temblor: que debe medirse en reposo y durante las maniobras posturales y de acción12. Se describe cualitativamente en hercios, pero es igualmente útil la valoración clínica, como rápido o lento, y la amplitud fino o grueso4.
- De forma específica se observarán las condiciones en que el temblor es más prominente:
- De forma general, el examinador debe valorar13:
Para el temblor de reposo
Observar al paciente:
- Sentado con todas las partes del cuerpo apoyadas5,6,8, de pie con los brazos extendidos a ambos lados del cuerpo8 y caminando, valorando si tiene temblor en los brazos, en las piernas o en la cabeza13.
- Acostado: observar si tiene temblor en las piernas.
- Con la boca cerrada para ver el temblor de la mandíbula, y con la boca abierta para el temblor de los músculos faciales, barbilla y lengua13.
Para el temblor de acción: intentar provocarlo
- Temblor postural: se le pedirá que extienda los brazos y los levante a 90o en contra de la gravedad, con la palma hacia abajo, después debe colocar las manos delante del tórax, una frente a la otra en posición de aleteo.
- Temblor isométrico: se le pedirá que apriete los dedos del entrevistador6,8,11.
- Temblor cinético: se observará si hay temblor al hacer movimientos voluntarios, como al realizar el test dedo-nariz o efectuar una tarea: beber un vaso agua; dibujar una espiral (una espiral grande y temblorosa apunta a un TE; una espiral pequeña y temblorosa, a una EP7), y escribir (micrografía en el parkinsonismo)8,11. Durante estos movimientos, valorar si hay un componente de intención.
Pedirle que haga maniobras de distracción, que en la EP acentúan el temblor, en el TE suprimen cualquier componente de reposo11, disminuyen el temblor en la mayoría de los cuadros orgánicos, y el temblor psicógeno se vuelve errático e irregular15.
Pruebas complementarias
- Determinaciones analíticas
Diferentes autores2,6,15 están de acuerdo en solicitar de forma sistemática análisis de hormonas tiroideas, mientras que la solicitud de otras pruebas dependerá de la clínica acompañante y la sospecha etiológica del temblor (grado de recomendación C):- Si se sospecha un consumo excesivo de alcohol: hemograma y función hepática (volumen corpuscular medio elevado o nivel de glutamil transferasa)6.
- En caso de temblor fisiológico intensificado y clínica sugerente, descartar hipoglucemia y feocromocitoma.
- En pacientes menores de 40 años, especialmente si hay un trastorno conductual asociado, determinación de concentraciones séricas de cobre y ceruloplasmina para descartar una posible enfermedad de Wilson2,4.
- Electromiografía
Sirve para determinar la frecuencia del temblor. No se utiliza de forma sistemática. Es de utilidad para confirmar el temblor ortostático1. -
Pruebas de imagen
No son necesarias de forma sistemática, pero pueden ser útiles en algunas situaciones en las que existen dudas2.-
Resonancia magnética (RM) o tomografía computarizada (TC): si el inicio es agudo, hay una progresión rápida o los signos neurológicos sugieren accidente cerebrovascular (ACV), lesión estructural o trastorno desmielinizante15.
-
Estudios con neuroimagen funcional de la vía dopaminérgica presináptica. Tomografía por emisión de positrones (PET) o tomografía por emisión de fotón único (SPECT). En caso de duda, pueden ser útiles para diferenciar la EP del temblor esencial, pero no son una herramienta cualificada para distinguirlo de otros parkinsonismos19 (grado de recomendación A).
-
Manejo del paciente en Atención Primaria
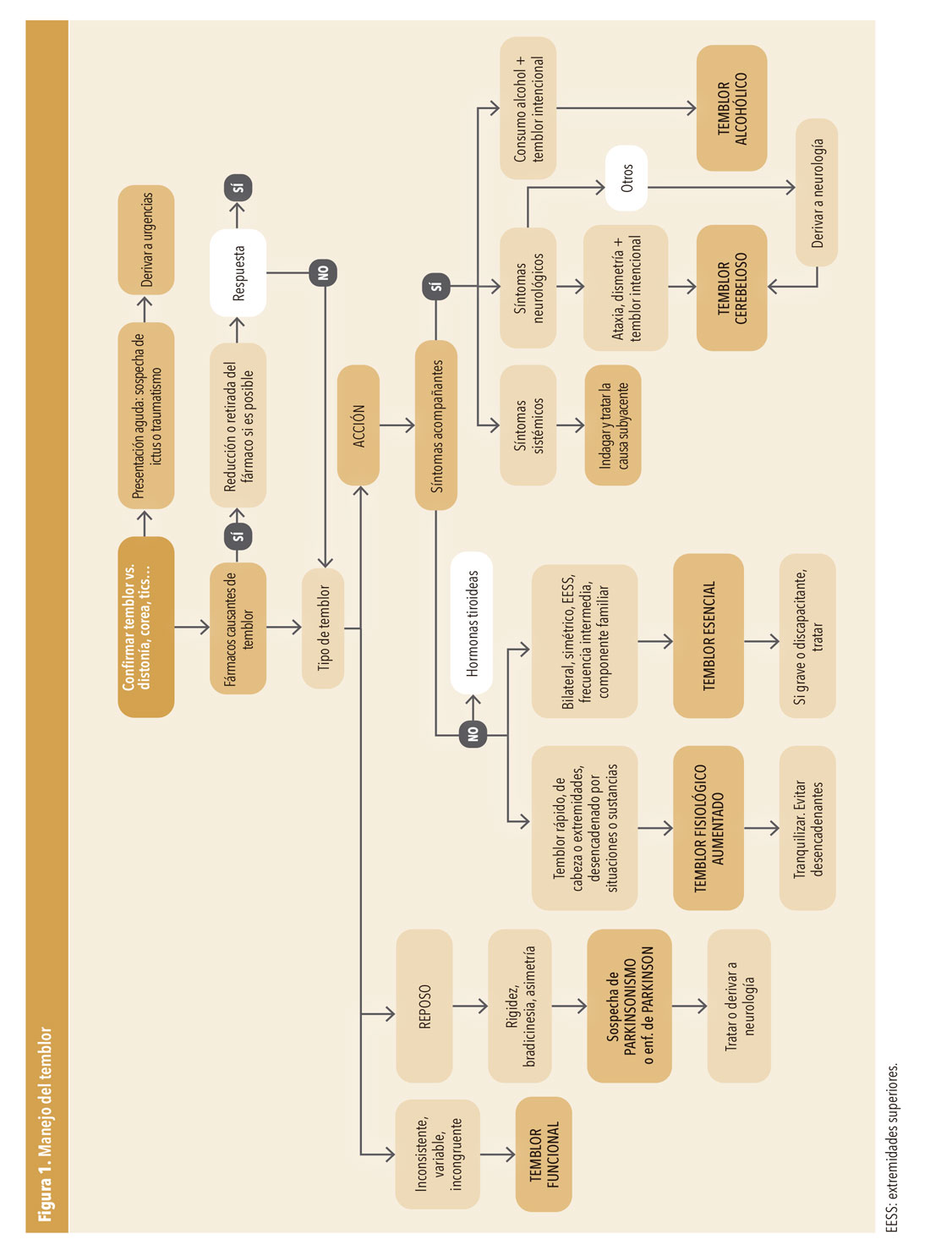
El manejo del paciente con temblor en AP (figura 1), pasa fundamentalmente por hacer una detallada historia clínica y exploración, que en la mayor parte de los casos orientará el diagnóstico. Interesa, sobre todo, descartar las causas farmacológicas, así como diferenciar el temblor fisiológico aumentado del temblor patológico, que puede tener tratamientos específicos, como se detalla en el siguiente apartado.
Tratamiento
En la mayoría de los casos se podrá tranquilizar al paciente, pues ni siquiera será necesario administrar tratamiento farmacológico (grado de recomendación C)5 (tabla 7).
Los síndromes de temblor que más frecuentemente se atienden en AP son los siguientes:
1. Temblor de reposo
En la EP y en otros parkinsonismos, el manejo se basa en el tratamiento del problema subyacente2,11,13,16 (véase A propósito de un caso. Enfermedad de Parkinson en AMF)16.
2. Temblor esencial
El tratamiento es sintomático, debe valorarse cuando el temblor interfiere en la vida diaria del paciente o cuando a este le resulte incómodo o vergonzoso.
En primer lugar, se deben evitar los factores agravantes5,15.
La indicación de fármacos debe decidirse en consenso con el paciente, dependiendo del grado de afectación. En más del 50% de los casos se abandona el tratamiento, la mayoría por los efectos adversos2,11, y en un 30% el tratamiento no es efectivo20.
-
Tratamientos de primera línea: Propranolol (de elección), primidona13,20,21 (tabla 7).
-
Tratamiento de segunda línea: Propranolol y primidona en combinación. Topiramato, alprazolam11,13,20,21. También se han utilizado gabapentina y pregabalina, pero no hay suficiente información que avale su uso (grado de recomendación B)21-23 (tabla 7).
Criterios de derivación5,15,24
- Sospecha de temblor secundario a patología orgánica, que no se pueda manejar en AP.
- Temblor cuyas características orienten a una enfermedad neurológica grave.
- Falta de respuesta a pesar del tratamiento correcto.
- Ausencia de diagnóstico claro o necesidad de confirmación diagnóstica.
Seguimiento
Se debe realizar un seguimiento periódico para valorar:
- La evolución del temblor.
- La necesidad de instaurar, asociar fármacos o modificar el tratamiento.
- La aparición de nuevos datos que modifiquen el diagnóstico.
- En ocasiones, como en el caso de la EP, enfermedades cerebelosas o esclerosis múltiple, etc., será necesario un seguimiento compartido con otros profesionales (enfermería, trabajo social, fisioterapia, neurología, etc.).
Resumen
El temblor constituye el trastorno del movimiento más frecuente en la práctica clínica. Se define por un movimiento involuntario, rítmico, oscilatorio de una parte del cuerpo, con un ciclo regular en el movimiento. La clasificación más común se basa en las situaciones que lo desencadenan: temblor en reposo con los músculos relajados (temblor de reposo) o por la contracción muscular voluntaria (temblor de acción), (temblor postural), o con el movimiento (temblor cinético).
Los síndromes más frecuentes de temblor de reposo son la enfermedad de Parkinson o los parkinsonismos. Entre las causas más habituales de temblor de acción, destacan el temblor esencial, el temblor inducido por fármacos y sustancias el temblor fisiológico aumentado.
El diagnóstico se basa en la historia clínica y la exploración física, y es clave una completa anamnesis, así como la exploración y características del temblor. Generalmente, es posible el manejo en Atención Primaria (AP). En la mayoría de los casos se puede tranquilizar al paciente y no es necesario el tratamiento farmacológico.