Puntos clave
- El lipedema es una enfermedad que no suele ser conocida y por ello está infradiagnosticada. Suele confundirse con la obesidad, la celulitis y el linfedema.
- El diagnóstico es fundamentalmente clínico.
- El conocimiento de esta patología por parte de los médicos de Atención Primaria (AP) ayudará a los pacientes a conocer su enfermedad, diagnosticarlos y ofrecerles tratamiento.
- Los cambios de estilo de vida, la información y el apoyo psicológico son indispensables para esta patología.
- Hay que informar que hay asociaciones de enfermos con lipedema.
- El tratamiento quirúrgico puede ser una opción para mejorar la clínica de estos pacientes, aunque no suele estar cubierto por la sanidad pública.
¿Qué es el lipedema?
Entidad clínica1 de carácter crónico y casi exclusiva del sexo femenino. Presenta especial afectación en las extremidades inferiores, pero también puede aparecer en las superiores. Frecuentemente confundida con el linfedema, las lipodistrofias o la obesidad.
Hasta mayo del año 2018, la Organización Mundial de la Salud (OMS) no consideró el lipedema como una enfermedad. A partir de la Clasificación Internacional de Enfermedades 11.ª edición (CIE 11), se incluye con el nombre de «lipoedema» en el capítulo de patología cutánea, como enfermedad del tejido subcutáneo.
Epidemiología
Actualmente, los datos disponibles son insuficientes y heterogéneos, dado que los criterios diagnósticos no están estandarizados ni consensuados. Los datos de prevalencia varían de unas publicaciones a otras1, pero se estima que una de cada seis mujeres puede padecer lipedema en algún grado.
Etiopatogenia
Existen múltiples teorías, sin que ninguna de ellas tenga suficiente evidencia científica1,5:
- Se presupone una dependencia estrogénica, pues esta enfermedad aparece en la pubertad y puede agravarse en el embarazo o la menopausia2.
- Frecuente predisposición genética. Afectación de varias mujeres de la misma familia, siendo más frecuente en la línea paterna.
Clínica
- Afectación de extremidades inferiores de forma bilateral y simétrica.
- Desproporción en la distribución de la grasa de la mitad inferior y superior del cuerpo. Responde escasamente a la dieta y el ejercicio.
- Signo principal: incremento del depósito de grasa en las extremidades, sin que se vean afectados el pie o la mano. Morfología típica de «piernas en columna egipcia, en tubo de estufa, en pantalón bombacho o signo de la copa».
- Aumento del depósito de grasa en glúteos o región trocantérea («signo de las alforjas o en pantalón de montar»).
- Signo de Stemmer negativo: los pliegues de la piel en la parte superior de los dedos de los pies y de las manos se endurecen o pierden flexibilidad. La diferencia con el linfedema es que en este no se puede pellizcar debido al edema, siendo este signo positivo.
- Los edemas suelen ser ausentes o mínimos. Los edemas en las extremidades inferiores pueden tener una causa sistémica, y es importante diferenciarlos del lipedema. En el lipedema, el edema no sería un mecanismo etiopatogénico, pero puede asociarse a edema ortostático, por inmovilidad, por patología sistémica o circulatoria, que podrían empeorar los síntomas. Con ausente o escasa fóvea, a diferencia del linfedema.
- Pesadez en las extremidades inferiores, aumentada en bipedestación prolongada, excesivo calor, viajes largos.
- Sensibilidad aumentada con el frío.
- Equimosis ante mínimos traumatismos.
- Dolor muy intenso al pellizcar en la región infracondílea interna de las rodillas. Muy característico del lipedema.
- Hiperestesia, especialmente en la zona supramaleolar al estimular con una aguja (sin pinchar) en el recorrido de la safena mayor.
- Hiperlaxitud ligamentosa.
- Debilidad muscular que hace más difícil la actividad física.
- Puede darse afectación psicológica asociada al lipedema. Existen factores que pueden afectar a la autoestima del paciente. En una encuesta realizada en 2016 en Reino Unido1 en pacientes con lipedema:
- El 95% mostraba dificultad para encontrar ropa adecuada.
- El 60% tenía limitada su vida social.
- El 60% sentía desesperación.
- El 50% sentía tener limitada su vida sexual.
- El 40% creía que podía haber tenido un desarrollo profesional distinto si no hubiese sido por el lipedema.
Diagnóstico
Esencialmente clínico (anamnesis y exploración física). Las pruebas complementarias se deben solicitar para descartar patologías concomitantes.
Analítica
No existen pruebas específicas para el diagnóstico, si bien se sugiere realizar exámenes de laboratorio para descartar patologías asociadas, tales como hipotiroidismo, patologías autoinmunes, hepatopatías, alteraciones de la función renal, etc.
Se recomienda solicitar: hemograma y pruebas de coagulación, bioquímica con perfil hepático, perfil renal, función tiroidea y determinaciones de proteínas plasmáticas.
Métodos de diagnóstico por imagen
Salvo la ecografía, que recientemente se está utilizando para la valoración del lipedema, el resto de las pruebas se recomiendan para descartar otras patologías adyacentes, como por ejemplo el linfedema o la insuficiencia venosa avanzada.
La clasificación de Marschal y Shwahn-Schreiber es la única que aporta datos objetivos sobre el espesor del panículo adiposo a nivel infrapatelar y permite clasificar ecográficamente el lipedema1.
La eco-Doppler está indicada en el diagnóstico diferencial del edema crónico de las extremidades cuando se sospecha enfermedad venosa asociada al lipedema.
En la tabla 1 se incluyen patologías que tener en cuenta en el diagnóstico diferencial, pues el lipedema se suele confundir con ellas. Pese a ello, este puede coexistir con estas entidades.
Clasificación
No existe una clasificación universalmente aceptada del lipedema. Algunas clasificaciones disponibles son la de Schmeller y Meier-Vollearth, que clasifican el lipedema en cuatro estadios según los cambios que se producen a nivel cutáneo y en la palpación1:
- Estadio I: la superficie de la piel es normal y el tejido adiposo tiene una consistencia blanda, pero pueden palparse pequeños nódulos.
- Estadio II: la superficie de la piel es irregular y dura debido al incremento de la estructura nodular.
- Estadio III: la superficie de la piel está deformada por el tejido adiposo, especialmente en las caderas y tobillos, y se palpan nódulos que varían en tamaño.
- Estadio IV (lipolinfedema): la afectación de los conductos y los ganglios linfáticos es ya muy importante. Se pierde el signo de la copa del tobillo.
Otra clasificación es la de Schingale1, que distingue cinco tipos, según la localización del lipedema:
- Tipo I: el tejido adiposo está aumentado en las nalgas y muslos.
- Tipo II: el lipedema se extiende a las rodillas, fundamentalmente a su cara interna.
- Tipo III: el lipedema se extiende desde las caderas hasta los tobillos.
- Tipo IV: el lipedema afecta a los brazos y las piernas.
- Tipo V: lipolinfedema.
Tratamiento (grado de recomendación C)
Tratamiento conservador1,4
1. Tratamiento farmacológico
Cada caso debe ser personalizado. Exceptuando el tratamiento dirigido al dolor, que se debe iniciar en los casos necesarios con analgésicos de baja potencia, en ninguno de los trabajos revisados hemos encontrado evidencia de que el tratamiento farmacológico presente beneficios clínicos en el lipedema.
El uso de flebotónicos o linfofármacos en el lipedema es controvertido. Podría ser apropiado en aquellos casos que cursan con edema venoso asociado y durante un período corto de tiempo.
El uso de diuréticos no estaría indicado.
2. Terapia compresiva
Empleada de forma combinada con drenaje linfático manual, resulta especialmente eficaz en el control del dolor. La terapia compresiva incluye distintas modalidades:
- Prendas de compresión:
- Tejido circular.
- Tejido plano: la más indicada para mejorar la sintomatología y en caso de intervención quirúrgica.
- Prendas ajustables con velcro cuando existe mucha irregularidad en la morfología de las extremidades.
3. Presoterapia
No existe indicación en el tratamiento exclusivo del lipedema, excepto que el mismo se asocie a edema venoso o linfático.
4. Dietética y nutrición6
No hay una dieta específica para el lipedema. Hasta el momento no se ha confirmado ningún tratamiento nutricional efectivo, ya que no se han publicado ensayos controlados sobre el tema. Los enfoques dietéticos actuales se basan en datos empíricos y tienen como objetivo reducir la inflamación sistémica.
El diagnóstico de sobrepeso u obesidad y su tratamiento ocupa un lugar importante en los pacientes con lipedema.
5. Fisioterapia
Los objetivos terapéuticos del tratamiento deben ir enfocados a la reducción del dolor, mejorar la movilidad, prevenir problemas articulares secundarios, minimizar el impacto en la capacidad de desarrollar las actividades de la vida diaria, mejorar el aspecto de las extremidades y fomentar el autocuidado.
El drenaje linfático manual (DLM) mejora el drenaje fisiológico, estimulando la actividad de los vasos linfáticos y eliminando el exceso de líquido y macromoléculas de los tejidos. El DLM no es el tratamiento de elección en un lipedema «puro», ya que su aplicación nunca disminuirá la grasa y no modificará el volumen o la forma de las extremidades inferiores.
6. Actividad física y deporte
Las zonas afectadas por el lipedema no reducen su volumen con el ejercicio físico, aunque este sí ayuda a mantener el peso y a mejorar la calidad de vida de las pacientes.
Sería deseable que los pacientes lograsen los siguientes objetivos:
- Mejorar la salud en general, la autoestima y la calidad de vida.
- Mantener el peso.
- Ganar fuerza y resistencia muscular.
- Prevenir problemas circulatorios, articulares y musculares.
Para alcanzar las metas propuestas, se recomienda:
- Realizar ejercicio aeróbico de impacto bajo o moderado. Los ejercicios de alta intensidad o alto impacto y los deportes de contacto no suelen ser los más beneficiosos; pueden empeorar los signos y síntomas de degeneración articular y dolor.
- Entrenamiento que implique trabajo cardiovascular.
- Tratar de activar grandes grupos musculares.
Algunas recomendaciones prácticas para llevar a cabo: caminar o practicar marcha nórdica; ejercicios funcionales, ejercicio en el agua, ir en bicicleta (estática, de paseo o montaña); practicar yoga, pilates y otros similares.
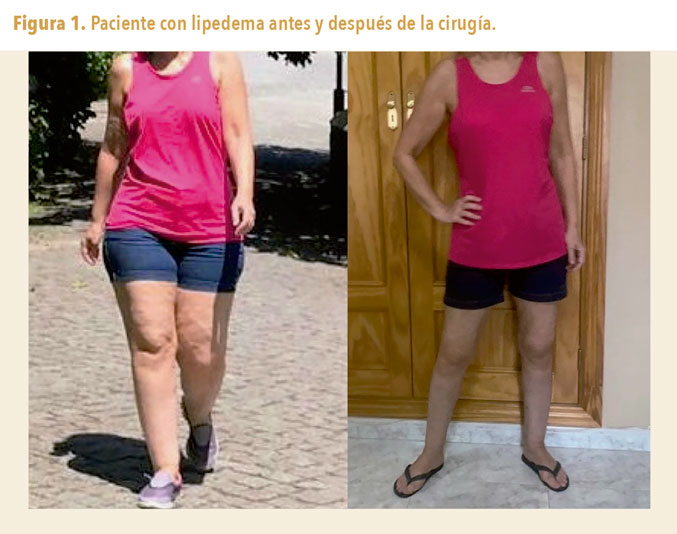
Tratamiento quirúrgico1
Se ha convertido en una opción para conseguir una mejoría sintomática. Aún no se ha estudiado cómo puede ser el transcurso del lipedema tras la cirugía, motivo por el cual las pacientes nunca deben olvidar el tratamiento conservador.
1. Lipectomía por succión
Método menos invasivo para eliminar el tejido graso subcutáneo, siendo de elección en aquellas pacientes sin comorbilidad que la contraindiquen. Previamente, deben estar corregidos los factores agravantes asociados, como el edema, la obesidad, el estilo de vida poco saludable o la falta de actividad física.
Tipos de liposucción:
- Tumescente.
- Supratumescente.
- Asistida por agua. Liposucción tipo Wall.
- Vibroliposucción.
Resultados
No solo se reduce el volumen de grasa en las zonas afectadas, sino que también se reducen o incluso desaparecen los síntomas.
Valoración y tratamiento preoperatorio
Los pacientes deben someterse a tratamiento conservador durante 6-8 meses previos a la intervención.
Es necesario, previo al tratamiento quirúrgico:
- Descartar comorbilidades que incrementen el riesgo anestésico y operatorio.
- Control del peso, incluso estando indicada la cirugía bariátrica en obesos mórbidos de manera previa a la liposucción o dermolipectomía.
- Conseguir un buen control emocional.
- Análisis de las características de la piel.
- Compromiso por parte del paciente de utilizar las prendas de compresión durante el postoperatorio:
- Durante 6 semanas, llevar una compresión de tejido plano a medida.
- Las medias de compresión deben cambiarse cada 6 meses.
- Llevar las medias 24 horas al día sin interrupción, durante 3 semanas.
- La hinchazón y el dolor postoperatorios pueden tardar varios meses en resolverse.
- Deben hacer ejercicio físico sencillo como, por ejemplo, los ejercicios isométricos.
- Crear expectativas realistas en cuanto a los posibles resultados.
¿Qué podemos hacer desde Atención Primaria?
Es fundamental diagnosticar el lipedema para prevenir un empeoramiento clínico y las complicaciones. Desde las consultas de AP se puede ayudar a los pacientes en cuanto a:
- Diagnosticar y clasificar el lipedema y explicar la enfermedad.
- Explicar el tratamiento conservador (así como el tratamiento preoperatorio y los cuidados postoperatorios si se someten a cirugía). Insistir en la importancia de seguir con el tratamiento conservador aunque se hayan sometido a cirugía.
- Ofrecer en todo momento apoyo psicológico. Informar a los pacientes de la existencia de asociaciones de enfermos con lipedema.
- Expedir la baja laboral si es necesaria, en el caso de que decidan someterse a cirugía.
- Cuidados por parte de enfermería.
- Seguimiento para mejorar la adherencia al tratamiento.
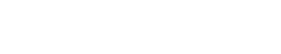





Concepcion 09-09-24
Muchas gracias Mircala por tu comentario. Por desgracia todavía hay muchos sanitarios que no la conocen y por eso los que lo conocemos deberíamos intentar difundirlo , es por eso que decidí hacer este artículo con mis residentes, los cuales se han implicado al 100% en la creación del mismo Creo que poco a poco se va conociendo y espero que sigamos avanzando
Mircala Desireé 17-08-24
Gracias por la visibilidad, somos muchas las afectadas por esta enfermedad y desgraciadamente desde la sanidad pública aún hay poco que ofrecer, en mi localidad(Puertollano), las rehabilitadoras conocen la enfermedad y con un diagnostico se puede derivar para la prescripción de medias de compresión y en las que se sospeche linfedema asociado se le realiza linfografia, todavía queda mucho por hacer desde la sanidad pública, porque cada vez somos más las afectadas, confío en que poco a poco cada día los sanitarios podamos distinguirlos de una obesidad sin más. Muchas gracias Concha.
Concepcion 13-02-24
Gracias por tu comentario que me parece muy interesante porque efectivamente hay que “des culpabilizar” a estas pacientes que sufren porque aunque una dieta adecuada ayuda a mejorar, realmente los resultados, cuando se padece esta patología, no son lo que cabría esperar. Como comentamos el Lipedema no responde a la dieta y esto es muy frustrante. Aprovecho para comentar que yo tengo Lipedema y se lo que significa convivir con el. Me opere hace casi dos años y mejoré mucho pero tengo que seguir cuidándome porque no se cura Espero que este artículo sirva para que los médicos de familia diagnostiquen a sus pacientes, porque seguro que tienen muchas, y sepan ayudarlas
Gabriela 12-02-24
Conocer esta “nueva entidad”nosologica, muy frecuente en mujeres y me hará relativizar el esfuerzo dietético sin abandonarlo, pero también “des culpabilizar”a las sufridoras pacientes. Muchas gracias